Не всегда патологии твердых тканей зубов являются следствием кариеса и других воспалительных процессов. Клиновидный дефект зуба только внешне напоминает застарелое кариозное поражение. Механизм развития этой патологии другой, и изучен не до конца.
При клиновидном дефекте на месте, где зубная коронка примыкает к десне, деформируется эмаль. Вначале это шероховатая матовая лунка, затем плоскости поражения смыкаются и по форме напоминают клин (букву V).
Почему развивается клиновидный дефект зубов пока неизвестно. Есть несколько теорий и все они рассматривают излишнюю нагрузку на зубную эмаль.
Почему на зубах образуются клинья и что с этим делать
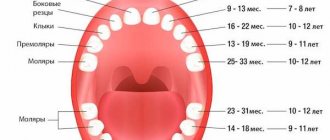
Дефект может развиться как на верхней, так и на нижней челюсти, на одном или нескольких зубах. Чаще всего страдают клыки и премоляры — а именно они испытывают большую жевательную нагрузку. Заболевание развивается постепенно и незаметно. Со временем дефект углубляется в дентин, и человек чувствует боль. Если проблему продолжать игнорировать, основание зуба истончается настолько, что может переломиться.
Клиновидный дефект появляется у людей разного возраста, в том числе — у подростков. Однако, чем старше человек, тем больше риск развития патологии.
Момент появления клиновидного дефекта невозможно отследить самостоятельно. Но если проходить регулярные осмотры у стоматолога, лечение будет начато вовремя и пройдет с минимальными затратами времени и средств.
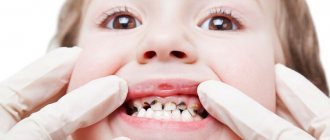
На первый взгляд клиновидный дефект можно перепутать с пришеечным кариесом. Пораженные зубы отмечены пятнами и углублениями треугольной формы, в острой стадии развития — до 4 мм в глубину.
Насчет того, откуда на зубах возникают клинья, есть три общепризнанные теории:
- Химическая. Виновник — агрессивные кислоты из пищи, напитков и возникшие вследствии нарушения кислотного баланса полости рта.
- Механическая. Дефект вызывает нагрузка извне.
- Физико–механическая. Патология развивается в ответ на неправильную жевательную нагрузку.
Советы по профилактике
Как не допустить формирование неровного прикуса? Есть несколько советов:
- обеспечить ребенку правильное и рациональное питание по возрасту уже с первых лет жизни;
- внимательно следить за состоянием здоровья ребенка;
- не допустить формирование неправильных привычек, вроде постоянного жевания одной стороной или сосания пальцев;
- ежедневного проводить тщательную гигиену рта.
Также следует отметить, что уже по достижению ребенком 1 года его следует отучать от сосок. Дело в том, что при механическом воздействии изменяется строение передних зубов у ребенка. Соску можно заменить специальными вестибулярными пластинками, которые повторяют анатомические особенности строения зубов у ребенка.
Причины развития патологии
Причин появления клиновидного дефекта достаточно много. Среди них
- Агрессивная чистка зубов. Речь о излишне сильном давлении на зубы, хаотичном движении зубной щетки. При ежедневном уходе щетку нужно направлять сверху вниз мягкими счищающими или круговыми движениями. Если тереть зубы горизонтально — вы травмируете эмаль. Не используйте щетки с жесткой щетиной.
- Воздействие кислот, которые поступают с пищей. Их поставщики — цитрусовые соки, газировка. Кислота нарушает естественную защиту зубов и эмаль быстрее стирается при чистке зубов, пережевывании пищи.
- Неправильный прикус. В этом случае нагрузка между зубами распределяется неправильно и дополнительное давление приходится на область перехода коронки к корню зубов. Дополнительные факторы риска — бруксизм (скрежет зубами), дистония жевательной мускулатуры, дефекты зубного ряда.
- Частое отбеливание зубов. Эмаль разрушают не только бесконтрольные домашние отбеливания соком лимона, содой и подручными абразивными веществами, но профессиональные процедуры, если их проводить чаще, чем 1–2 раза в год. Чтобы не стать обладателем истирающейся в пришеечной области зубной эмали, замените частые отбеливания на реминерализацию и фторирование.Отбеливающие пасты тоже нельзя применять постоянно. Они отлично работают курсами, продолжительностью не более 30 дней, 1–2 раза в год.
- Болезни ЖКТ и гормональный дисбаланс. Повышенная кислотность желудка может ослабить эмаль и привести к образованию клиновидного дефекта. В группе риска и женщины старше 40-летнего возраста — гормональная перестройка влечет вымывание кальция.
- Заболевания десен. При пародонтите и пародонтозе обнажаются шейки зубов и их тонкую эмаль разрушают кислоты, бактерии зубного налета.
- Злоупотребление алкоголем и курение. Спиртные напитки и табачный дым агрессивны по отношению к микрофлоре рта. Это приводит к деминерализации и разрушению зубов.
- Частое употребление твердой пищи.
- Некорректное лечение у ортодонта.
- Наследственность.
- Химиотерапия при лечении онкологических заболеваний.
Брекеты
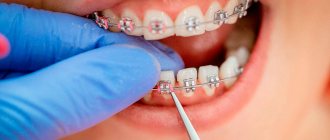
Брекеты — изящные накладки на зубы, соединяющие несколько находящихся рядом коронок. В отличие от более массивных и съемных скобок, замыкающихся только по краям, тонкие проволочки брекетов соединяются в каждом межзубном промежутке. На зуб давит не проволочка, а плоская накладка, изготовленная из металла, камня или керамики, пластика. Травмирование эмали сводится к минимуму, на зубе не образуется выемка.
По способу крепления бывают лигатурные брекеты, их фиксируют замочком на ортодонтической дуге (эластичное кольцо), и безлигатурные, с пазом, закрывающимся на защелку.
Разновидностей брекетов очень много. Некоторые играют сугубо декоративную роль, не исправляя положение зубов. Такие украшения можно увидеть у известных людей, любящих экстравагантность, они даже стали модными в последние годы. Наиболее дорогие — сапфировые брекеты, с искусственными полудрагоценными камнями. Они красивые, но могут оказаться слишком твердыми для эмали. Керамика (фарфор) хороша тем, что легко подбирается под естественный цвет эмали. Пластиковые самые экономные, но их необходимо чаще заменять, возможно, окрашивание пластика пищей и напитками.
Стоматологи рекомендуют более практичные и безопасные конструкции полностью из металла. Изготовление деталей из одинакового сплава исключает образование электрохимических напряжений в жидкой среде. Металл не корродирует в слюне, и лечение проходит в оптимальном режиме. Если на зубах уже установлены металлические коронки, для брекетов лучше выбрать аналогичный сплав. Дорогие декоративные изделия делают из золота. Применяют биологически совместимый титан и «нержавеющий» никель.
Чаще брекеты (накладки) размещают с наружной стороны зубов, примыкающей к губам и щекам. Но делают и лингвальные брекеты, обращенные внутрь ротовой полости. Размещение возле языка ухудшает произношение звуков и нарушает принятие пищи, поэтому такой вариант используют редко. Показанием может являться наличие травм слизистой оболочки щек, возникновение на них в прошлом опухолей. Если какая-либо опухоль присутствует в настоящем, хотя бы доброкачественная, это однозначное противопоказание к установке брекетов. Главное преимущество лингвальных брекетов — незаметность. На зубах снаружи видна лишь узкая полосочка металла.
Сколько времени носят брекеты? Как правило, от полутора до трех лет. Пациенту следует настроиться на длительное лечение. Лучше относиться к брекетам, как к украшению, и найти в их ношении эстетический смысл. Тогда не будет психологического дискомфорта.
Понятно, что приятнее носить объективно красивые брекеты. Если средства позволяют или внешность очень важна для пациента, можно заказать брекеты, не уступающие ювелирным изделиям. Сапфиры — лишь один из возможных вариантов оформления.
Первые признаки улучшения прикуса появляются спустя 3-4 месяца после установки брекетов. Но снимать их нельзя, зубы еще неустойчивы в новом положении, и легко вернутся в прежнее неправильное. Пациент регулярно показывается стоматологу, необходим постоянный надзор специалиста за состоянием зубных рядов.
Не беспокойтесь, «передерживать» брекеты без нужды на зубах врач не будет. Если сам пациент желает носить их в дальнейшем в качестве украшения, изготавливают другие, не оказывающие на зубы заметного давления.
Установка брекетов занимает около полутора часов. Зубы профессионально чистят, промывают, просушивают, протравливают антисептиками, опять моют и сушат. Затем наносят праймер и адгезив — клей для фиксации накладок. Брекеты фиксируют, удаляют излишки клея и полимеризуют его мощным световым излучением.
При ношении брекетов требуется особенный уход за ротовой полостью. Для чистки зубов применяют специальную щетку. Чистят тщательно, но осторожно, после каждого приема пищи. Придется исключить из рациона твердые продукты: орехи, жесткие овощи и фрукты. Морковку или яблоки можно потереть на терке, перемолоть в блендере. Горячего и холодного лучше употреблять поменьше, как и сладостей, вызывающих усиленный рост бактерий во рту. Изменения температуры приводят к сжатию и расширению коронок. Микробы могут вызвать кариес, и брекеты придется преждевременно снимать для его лечения.
Стадии развития клиновидного дефекта
Клиновидный дефект развивается постепенно. Можно выделить такие стадии развития процесса:
- Первые изменения эмали. Небольшой участок у основания зуба слегка темнеет и утрачивает блеск. Со временем на нем появится пигментация. На этой стадии разглядеть будущий дефект можно только при помощи специального прибора.
- Поверхностное поражение. У основания зуба заметна трещинка, в самой широкой своей части не превышающая 3,5 мм. Десна проседает, оголяется шейка зуба. Пациенту неприятна слишком горячая или холодная пища, но болезненность быстро проходит.
- Прогрессирующая стадия. Клиновидный дефект углубляется до 4 мм, становится желтовато-коричневым, матовым. Форма треугольника уже отчетливо просматривается — две пораженные плоскости зуба сходятся под углом 45 градусов. Зубы болезненно реагируют на температурные раздражители, кислую пищу. Пациенту больно чистить зубы. Он ощущает дефект как некую ступеньку в основании зуба, где задерживаются остатки мягкой пищи. На этой стадии больной зуб уже заметен окружающим при улыбке и разговоре.
- Запущенная форма. Эмаль истончается, поражен дентин, а в сложных случаях — даже пульпа. Клин углубляется до 0,5 см, шейка зуба обнажена. Если разрушения достигли пульпы, воспаляется нервно-сосудистый пучок зуба. Появляется острая приступообразная боль, зуб реагирует на температуру и вкус пищи, прикосновения, процесс жевания и доставляет много неудобств.
Диагностика
Клиновидный дефект зуба обычно выявляет стоматолог в ходе планового осмотра или лечения. Он оценивает расположение и форму патологии, плотность ткани зуба. Важно подтвердить, что мы имеем дело не с эрозией зубов, поверхностным, пришеечным кариесом или некрозом эмали.
Врач исследует стоматологический статус пациента (гигиена полости рта, количество пораженных кариесом, пломбированных и удаленных зубов, состояние десен) и проведет термопробу. Это реакция зуба температурные раздражители.
При установке диагноза помогает витальное окрашивание: клиновидный дефект хорошо окрашивается раствором йода, но сохраняет цвет при обработке метиленовым синим. Также важно определить какие есть патологии прикуса и как они влияют на возникновение патологии.
Чтобы исключить влияние соматических заболеваний, врач может направить пациента к эндокринологу и гастроэнтерологу.
Элайнеры: плюсы и минусы
Прозрачные капы, которые накладываются на весь зубной ряд, где для каждой единицы имеется отдельная ячейка, стали настоящим прорывом в современной ортодонтии. Съемная конструкция не приносит дискомфорта, она мягкая и эстетически привлекательна. Есть и другие достоинства:
- легкость в уходе и эксплуатации;
- сохранность цвета накладок;
- безопасность для слизистых оболочек;
- отсутствие дискомфорта при ношении;
- материал не вызывает аллергии и других побочных реакций;
- невысокая продолжительность терапии;
- возможность применения в профилактических целях.
Несмотря на множество преимуществ, до недавнего времени данный метод был противопоказан лицам до 14 лет, поскольку:
- он влияет не только на кривые молочные зубы, которые вылезли у ребенка, но и челюстно-лицевой аппарат в целом;
- рассчитан на постоянный прикус;
- ношение элайнеров требует самодисциплины, которая часто отсутствует у детей-дошколят и младших школьников.
Медицина не стоит на месте, и в настоящее время производители предлагают детские конструкции, подходящие для самых маленьких пациентов.
Минусы кап такого типа:
- высокая стоимость;
- долгое изготовление (до полутора месяцев);
- невозможность исправить серьезные аномалии;
- при повреждении одной ячейки может существенно пострадать вся конструкция;
- требуется больше времени для гигиенических процедур.
Лечение
При лечении клиновидного дефекта зуба врач сначала восстанавливает его целостность, затем проводит профилактику его дальнейшего разрушения. К лечению клиновидного дефекта при необходимости подключаются стоматологи узких специализаций: терапевты, ортодонты, ортопеды.
Восстановить состояние зуба помогут:
- Установка пломб. Врач удаляет измененные ткани в пришеечной зоне, а на их место устанавливает пломбировочный материал. При восстановлении средних и сложных дефектов врач использует жидкотекучий композит светового отверждения, компомерные материалы. Они достаточно эластичны и могут частично компенсировать нагрузку на зубы. Лучшие пломбы устанавливают в сэндвич–технике: нижний слой изготавливают из стоматологического цемента, верхний – из композитных материалов. Для лучшей эстетики врач может предложить установить керамические виниры.
- Фторирование и реминерализация. Процедуры восстанавливают содержание минералов в эмали, это оздоравливает зуб и тормозит процесс разрушения;
- Протезирование. Если зуб сильно разрушен и существует риск перелома в основании коронки, врач будет вынужден установить протез. Обычно это несъемное протезирование из металлокерамики или при помощи керамических коронок.
Если клиновидный дефект только начал развиваться, затормозить процесс помогут:
- Реминерализующая терапия. На пораженную часть накладывают аппликации с препаратами кальция и натрия, пациенту рекомендуют курсовой прием витаминосодержащих комплексов. Курсы реминерализации нужно повторять регулярно и помогают они только на начальном этапе заболевания;
- Фторирование. Действенно при глубоких повреждениях эмали, аппликации с препаратами фтора запечатывают канальца ткани зуба, снижают его чувствительность;
- Терапия лазером. Уменьшает чувствительность зубов, сдерживает развитие заболевания. Лечить лазером рекомендовано для беременных и кормящих женщин и пациентов с аллергией.
Для домашнего ухода врач порекомендует пасты и гели, обогащенные специальным минеральным составом.
Содержание:
- Грамотный подход к проблеме
- Если самые первые зубки кривые
- Причины кривого роста зубов
- Что делать, если зуб растет криво
- Нужно ли выравнивать кривые зубы?
Увидев, что клык или резец «смотрит не в ту сторону», родители сразу задают вопрос, могут ли молочные зубы расти криво. Знать на него правильный ответ очень важно, ведь несвоевременное принятие терапевтических мер может обернуться неэстетичной улыбкой во взрослом возрасте.
Как предупредить развитие дефекта
Если клиновидный дефект не лечить, заболевание будет развиваться и зуб разрушится. А методы лечения имеют свои недостатки, недостаточно долговечны и не гарантируют, что патология не захватит соседние зубы.
Чтобы избежать неприятного заболевания, нужно учесть факторы риска, бережно относиться к собственному здоровью и состоянию зубов.
Важнейшие меры профилактики:
- правильно чистить зубы и подбирать средства гигиены полости рта;
- регулярно проходить обследование в хороших стоматологических клиниках;
- доверять манипуляции на зубах только проверенному ортодонту;
- вовремя исправить прикус;
- своевременно лечить заболевания пародонта;
- исключить газировку и кислые соки. Питаться свежими продуктами, содержащими достаточно витаминов и полезных минералов;
- вовремя выявлять и лечить заболевания ЖКТ, нервной и эндокринной систем.
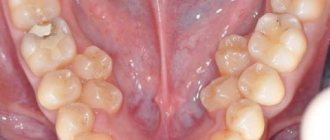
Кривые молочные зубы
Молочные зубы служат ребенку всего 6–8 лет, поэтому их положение не всегда требует исправления, однако по состоянию молочного прикуса можно судить о том, насколько правильным будет прорезывание постоянных зубов.
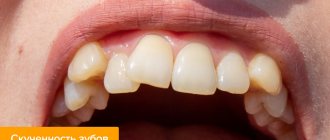
Щели между молочными зубами – нормальное явление, а вот ротация и скученность – уже нет.
Ротация молочных зубов
То же самое касается прикуса: он не должен быть асимметричным или открытым, нижние зубки не должны полностью перекрывать верхние. В такой ситуации нужна консультация ортодонта.
Врач может определить:
- Почему в таком раннем возрасте возникло нарушение? Виноваты ли вредные привычки (например, питание из бутылочки в возрасте, когда ребенок уже должен есть ложкой), нарушения осанки, какие-то врожденные особенности и т. д.
- Как это можно скорректировать? Направить ребенка к ортопеду для дополнительного обследования или просто посоветовать родителям, как организовать питание.
- Когда нужно снова пройти осмотр? Наблюдение в ортодонтии очень важно, обычно приемы рекомендуют 1 раз в 6–12 месяцев. Тогда можно в динамике увидеть, как меняется состояние зубов.