Ларингомикоз — хроническое воспалительное заболевание гортани, одним из этиологических факторов которого является грибковая флора. Согласно данным отечественной и зарубежной литературы, ларингомикоз составляет от 5 до 18% всех микозов ЛОР-органов. Основными возбудителями ларингомикоза считаются дрожжеподобные грибы рода Candida
(до 80%), реже встречают плесневые микозы, вызванные грибами родов
Aspergillus
,
Penicillium
,
Scopulariopsis
,
Cephalosporum
,
Zygosaccharomyces
,
Mucor
[1—5].
В настоящее время в зарубежной литературе появляется все больше сообщений об единичных случаях ларингомикоза, зафиксированных в основном у пациентов с различными иммунодефицитными состояниями [2, 6—8]. Для лечения ларингомикоза используют в основном системные противогрибковые препараты (флуконазол, итраконазол), при этом длительность терапии варьирует от 1 нед до нескольких месяцев. Уделяют также внимание коррекции факторов риска, например прекращению использования топических ингаляционных глюкокортикостероидов [7—10].
Терапия микотических хронических ларингитов представляет известные трудности, единого алгоритма лечения нет. Сложность применения препаратов для местной антимикотической терапии обусловлена анатомической и функциональной особенностью пораженного органа.
Цель исследования — разработать алгоритм лечения ларингомикоза.
1.Общие сведения
Дабы в дальнейшем не прерываться на терминологические справки, в качестве своеобразной преамбулы оговорим следующее.
Оппортунистической называется такая инфекция, которая возникает, дословно, «при удобном случае», «по возможности», т.е. при определенном сочетании условий, благоприятном для условно-патогенного микроорганизма. В свою очередь, условная патогенность подразумевает бессимптомное паразитирование или комменсализм (безвредное сосуществование) какой-либо микрокультуры в организме хозяина, – пока тот здоров и иммунокомпетентен, – и способность данной культуры к бурной болезнетворной активизации при ослаблении иммунной защиты, значительном изменении структуры микробиома и некоторых других обстоятельствах.
Микоз – системное поражение грибковыми культурами. Кандидоз – чрезвычайно широко распространенный (собственно, наиболее частый) вариант микоза, вызываемый дрожжеподобными условно-патогенными грибками многочисленного рода Candida, чаще всего Candida ablicans (возбудитель, в частности, урогенитальной «молочницы»).
Таким образом, кандидоз глотки – оппортунистический микоз, обусловленный активизацией Candida и преимущественно локализованный в одном из ЛОР-органов.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Результаты и обсуждение
Лечение больных с ларингитом еще до получения результатов микологического обследования начинали с противовоспалительной терапии. Характер терапии зависел от формы хронического ларингита: катаральной, атрофической или гиперпластической.
Все больные получали щелочные ингаляции с дегазированной минеральной водой (Ессентуки 4) или 0,9% раствором натрия хлорида от 1 до 3 раз в день по 10 мин. По показаниям проводили десенсибилизирующую, противоотечную, муколитическую, противовоспалительную и симптоматическую терапию. Предпринимались действия для уменьшения травматизации голосовых складок: снижались голосовые нагрузки, назначались противокашлевые препараты. Большое внимание уделяли максимально возможному устранению предрасполагающих факторов заболевания (противорефлюксная терапия, коррекция гликемии, замена зубных протезов и правильный уход за ними, ограничение курения и др.), лечению сопутствующей ЛОР-патологии, а также созданию условий для физиологического типа фонации.
Основу комплексной терапии пациентов с ларингомикозом составляла антимикотическая терапия, которую назначали после получения результатов микологического исследования в соответствии с выделенным возбудителем и его чувствительностью к антимикотикам. Использовали антимикотические препараты как системного, так и местного действия.
При плесневом микозе назначали итраконазол в суточной дозе 100—200 мг, при кандидозном поражении — флуконазол в дозе 50—150 мг. Дозу препарата выбирали в зависимости от выраженности воспаления слизистой оболочки гортани и титра полученного возбудителя. Так, при титре грибковой инфекции более 1,0·106КОЕ/мл (обильный или массивный рост микроорганизмов) назначали 200 мг итраконазола или 150 мг флуконазола в сутки. Кроме этого, при назначении противогрибковой терапии учитывали возраст, массу тела пациента и показатели биохимического анализа крови. Пациентам со сниженной функцией почек, хронической сердечной недостаточностью или патологией печени, а также пожилым дозу препаратов снижали, а пациентам с повышенной массой тела увеличивали из расчета суточной дозы не более 3 мл/кг/сут для флуконазола и не более 400 мг/сут для итраконазола. Длительность терапии системными антимикотиками составляла не менее 21 дня.
Местную антимикотическую терапию осуществляли с помощью ингаляций с 0,01% раствором бензидилметил-миристоиламинопропиламмония продолжительностью 10 мин 2 раза в день. Также ингаляционно использовали антимикотик амфотерицин В, суспензию которого готовили непосредственно перед применением путем растворения содержимого флакона (порошок лиофилизованный 50 000 ЕД) в 10 мл стерильной воды для инъекций. Продолжительность ингаляции составляла 15 мин, кратность — 1 раз в день.
При сочетании микоза гортани и глотки для местной терапии глотки использовали 1% раствор клотримазола в виде смазываний слизистой оболочки полости рта и глотки 3—4 раза в день. Также в качестве местной терапии применяли нистатин, таблетированную форму которого адаптировали для использования в оториноларингологии — готовили суспензию непосредственно перед применением путем смешивания со 100 мл воды двух измельченных таблеток по 500 000 Е.Д. Полученной суспензией пациенты полоскали горло с последующим проглатыванием препарата 5 раз в день.
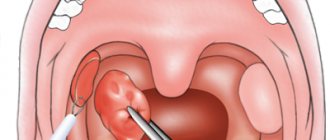
Пациентам с гиперпластической формой ларингита после проведения курса противовоспалительной терапии по показаниям проводили также хирургическое лечение — удаление гиперплазированной слизистой оболочки голосовых складок, а в некоторых случаях — биопсию измененных участков слизистой оболочки гортани.
У 2 больных — 1 мужчины (35 лет) и 1 женщины (36 лет) с гиперпластической и катаральной формами ларингита диагностировали поражение гортани плесневыми грибами Aspergillusniger
. Комбинированное (системное и местное) противогрибковое лечение у этих пациентов включало итраконазол 100 мг/сут в течение 21 дня, ингаляции с амфотерицином В (50 000 ЕД) 1 раз в день 7 дней, затем ингаляции 0,01% с раствором бензидилметилмиристоиламинопропиламмония 2 раза в день — 14 дней. В результате 3-недельного курса лечения у пациентки с катаральной формой ларингомикоза удалось добиться нормализации ларингоскопической картины и результатов повторных микологических исследований, в то время как у пациента с гиперпластической формой достигнуто значительное улучшение, однако при контрольном микологическом исследовании грибковая флора сохранялась в клинически значимом титре, в связи с чем был проведен повторный курс комбинированной терапии через 2 нед продолжительностью 10 дней. После повторного курса удалось достигнуть стойкой ремиссии хронического ларингита и отрицательных результатов микологических исследований.
В результате лечения трех групп пациентов с кандидозным ларингитом наилучшие результаты были получены в группе С, в которой пациенты получали противогрибковую терапию препаратами как местного, так и системного действия, при этом клинический результат удалось достичь уже на 21-е сутки лечения. Клиническая эффективность лечения была достигнута у 79,4% больных. В группе В, где пациенты получали только системную противогрибковую терапию в течение 28 дней, положительного эффекта от лечения удалось добиться в 45,2% случаев, тогда как в группе А, где использовали только местное лечение антимикотиками, результаты были самыми неудовлетворительными: положительный результат был достигнут после курса лечения в течение 28 дней лишь у 21,2% пациентов.
После завершения курса лечения пациентов наблюдали в динамике и проводили повторное обследование (клиническое и лабораторное) на 60, 90, 180-е сутки от начала лечения и далее через 9, 12, 18 и 24 мес. У 21% больных в течение 3—12 мес мы выявили рецидив заболевания, что потребовало проведения повторного курса комбинированной противогрибковой терапии.
2.Причины
В клинике инфекционных болезней главной и универсальной причиной, равно как и фактором риска, выступает ослабленный иммунитет – чем бы ни было обусловлено снижение естественных защитных сил организма. Однако с середины ХХ века появился (и продолжает набирать силу) еще один фактор, чрезвычайно «удобный» и благоприятный именно для грибков. Речь идет об антибиотиках, которые зачастую применяются в порядке самолечения, в нерациональных дозах, слишком продолжительным курсом или в ситуациях, когда антибактериальные препараты объективно не нужны вообще.
Подавление или уничтожение бактериальной микрофлоры, в том числе выполняющей в качестве симбионта защитные функции (здесь необходимо заметить, что антибиотики широкого спектра действия названы так не случайно), нарушает оптимальный баланс в микроэкологической системе человеческого организма, и освободившуюся нишу начинают занимать грибки. Согласно современным оценкам, грибковые поражения полости рта и глотки составляют 40% всех микозов слизистых оболочек. В общем объеме регистрируемой орофарингеальной грибковой инвазии на долю кандидозов приходится 90-95%. Оставшиеся случаи вызываются аспергиллами, пеницилловыми и прочими грибами, а также их сочетаниями (микст-фарингомикоз).
Сообщается о значимости таких факторов риска, как сахарный диабет, СПИД (каждый десятый больной с синдромом приобретенного иммунодефицита умирает именно от грибковых инфекций), курение, аллергическая гиперчувствительность, длительное применение гормонсодержащих противовоспалительных средств, оральный секс с носителем генитального кандидоза, а также кишечные дисбактериозы.
Посетите нашу страницу Отоларингология (ЛОР)
Пациенты и методы
В отделе ЛОР-патологии детского возраста ГБУЗ «НИКИО им. Л.И. Свержевского» ДЗМ на базе ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского» ДЗМ обследованы и пролечены 306 детей с хроническим тонзиллитом и 402 ребенка с хроническим аденоидитом в возрасте от 2 до 16 лет.
Диагностический алгоритм обследования детей с грибковым поражением глотки включал: сбор жалоб и анамнеза заболевания, оториноларингологический осмотр, эндоскопическое исследование носа, носоглотки и ротоглотки, микробиологическая диагностика (бактериологическая и микологическая).
При сборе анамнеза заболевания обращали внимание на жалобы ребенка, перенесенные вирусные инфекции, наличие хронических заболеваний, в частности сахарного диабета; особенности течения и частоту рецидивирования воспалительного процесса глоточной и небных миндалин. Сбор медикаментозного анамнеза включал анамнез антибактериальной, кортикостероидной и иммуносупрессивной терапии, так как при длительном использовании данных препаратов происходит иммуносупрессия, приводящая к активации грибковой инфекции.
При объективном осмотре обращали внимание на состояние слизистой оболочки полости носа; на наличие и характер патологического отделяемого в общем носовом ходе; на наличие или отсутствие изменений со стороны слизистой оболочки ротоглотки, небных миндалин, регионарных лимфатических узлов (подчелюстных, переднешейных, заднешейных).
При проведении эндоскопического исследования носоглотки оценивали не только форму, размеры и расположение глоточной миндалины по отношению к параназальным структурам, но и отсутствие или наличие признаков воспаления глоточной миндалины (отечность, гиперемию, сглаженность борозд, наличие секрета, характер и распространенность патологических наложений).
При проведении отбора патологического материала у детей с поверхности глоточной миндалины использовали разработанный нами метод, позволяющий проводить взятие материала непосредственно с глоточной миндалины, исключая контаминацию с прилегающих параназальных структур (приоритетная справка о выдаче патента РФ на изобретение № 2011107242). Использование эндоскопического контроля при проведении отбора патологического материала позволило визуализировать и выбирать точную локализацию участка глоточной миндалины. При проведении данного метода использовали жесткий эндоскоп с 0° оптикой.
Для выявления распространенности грибкового воспаления отбор проб проводили из разных локусов (с небных миндалин, из носоглотки и с поверхности слизистой оболочки задней стенки глотки).
Лабораторную микробиологическую диагностику проводили в двух направлениях: микроскопия патологического отделяемого из различных локусов глотки и носоглотки, а также культуральные методы исследования — посев патологического отделяемого на жидкие и твердые питательные среды с последующим подсчетом колоний грибов и определением интенсивности роста. Окраску препаратов производили по методу Грама, а также использовали метод окраски калькофлюором белым. При проведении культурального исследования для идентификации гриба использовали среду Сабуро. Видовую идентификацию проводили с помощью стандартных тест-систем API 20 («bioMerieux», Франция).
Чувствительность грибов к противогрибковым препаратам определяли с помощью диско-диффузионного метода к современным противогрибковым препаратам: флуконазолу, кетоконазолу, клотримазолу, итраконазолу, вориконазолу и амфотерицину.
Для идентификации бактериальной флоры в качестве питательных сред использовали 5% кровяной агар, 10% желточно-солевой агар, среду Эндо. После выделения чистой культуры производили определение чувствительности бактерий к антибиотикам, используя диско-диффузионный метод.
Для исключения побочного действия системных противогрибковых препаратов на 5-е сутки приема антимикотической терапии проводили биохимическое исследование крови (мониторинг печеночных ферментов: АЛТ, АСТ, щелочной фосфатазы).
3.Симптомы и диагностика
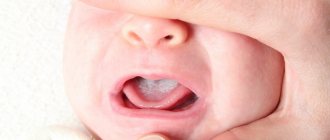
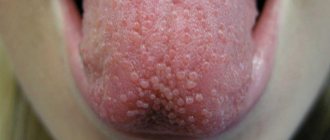
Как правило, кандидоз глотки протекает малосимптомно или с умеренной выраженностью клинических проявлений. Типичными являются воспаление миндалин и слизистых, грязно-белый налет, субфебрилитет, легкое недомогание, дискомфорт или боль при глотании.
Сравнительно реже встречаются гранулематозные, атрофические, гиперпластические, эрозивно-язвенные формы, – требующие дифференциальной диагностики, в частности, с туберкулезом.
Кандидоз глотки легко хронизируется и протекает, как правило, волнообразно.
Прогноз ухудшается при распространении микотической инфекции на смежные и внутренние органы.
При подозрении на орофарингеальный кандидоз отбирают мазок с пораженной поверхности, затем производят культуральный посев на питательной среде; в последнее время все чаще применяют генетическую идентификацию (ПЦР) и серологические анализы (выявление специфических антител).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Общие симптомы дрожжевой инфекции полости рта
По словам специалистов, в ряде случаев кандидоз или дрожжевая инфекция полости рта или горла проходит без симптомов, что затрудняет обнаружение инфекции. У других пациентов она вызывает жжение или зуд в горле или ротовой полости. Если грибок локализован в горле, человек может испытывать затруднение при глотании или ощущение застрявшего «кома».
У некоторых пациентов кандидоз ротовой полости легко определяется из-за видимых симптомов. Например, о развитии дрожжевой инфекции обычно свидетельствуют белый налет и поражения на языке или нёбе, хотя они могут быть вызваны и другими заболеваниями. Кроме того, о наличии кандидозного стоматита говорят трещины и покраснения в уголках рта, а также образование гладкой красной области в центре языка.
Кто подвержен риску?
По данным Национальной медицинской ассоциации оториноларингологов, дрожжевая инфекция ротовой полости приобретает все более широкое распространение. Особенно часто развивается кандидозный стоматит у людей с ослабленной иммунной системой, новорожденных и людей пожилого возраста.
Так, у больных СПИДом уровень распространения кандидоза составляет от 21,9 % до 74 %, согласно данным исследователей медицинского университета им. Горького.
Диагностика и лечение инфекции
Если вы или ваши знакомые обнаружили симптомы дрожжевой инфекции в горле или ротовой полости, лучше всего обратиться к врачу. Стоматолог осмотрит ваш рот, возьмет мазок из горла и поставит диагноз.
Важно знать, что дрожжи не обязательно свидетельствует об инфекции: специалисты утверждают, что у 70 % здорового населения в ротовой полости обнаруживаются грибки рода Candida
. Именно поэтому помимо результатов мазка врач будет ориентироваться на наличие симптомов инфекции.
В случае подтверждения заболевания вам назначат довольно просто лечение. Обычно используются противогрибковые препараты в виде таблеток, сиропа или капсул.
Меры профилактики
Избежать заражения дрожжевой инфекцией полости рта помогут меры профилактики. Прежде всего, необходимо соблюдать правильную гигиену полости рта. К ней относится чистка зубов дважды в день с использованием зубной пасты с фторидом. Люди, находящиеся в группе риска заражения кандидозом, должны регулярно посещать стоматолога, чтобы следить за здоровьем полости рта.
В промежутке между визитами рекомендуется изучать информацию о симптомах дрожжевой инфекции горла или полости рта, а также необходимых действиях в случае ее обнаружения.
Лечение и профилактика
Традиционная антибиотикотерапия при молочнице не только не приносит результата, но и может усилить проявление заболевания.- Нужно диагностировать и лечить основной процесс, приведший к снижению иммунитета. Без этого грибки в горле у ребенка будут сохраняться долго, независимо от проводимой терапии.
- Грибы рода кандида боятся щелочной среды, поэтому местно успешно применяют смазывание и полоскание горла содовым раствором.
- Педиатр в зависимости от тяжести процесса назначает антисептические растворы.
- У детей при первых симптомах кандидоза обычно бывает достаточно местного лечения. Только хронические формы, когда доказано распространение грибков по всему организму, требуют применения противогрибковых препаратов общего действия.
Определение тактики лечения и выбор препаратов при лечении молочницы у детей должен осуществлять только педиатр.
Профилактика грибкового поражения горла направлена на соблюдение норм гигиены и повышение защитных свойств организма. Дети должны сбалансировано питаться (дефицит витаминов и белка снижает иммунитет), соблюдать режим дня, избегать чрезмерных физических нагрузок и стрессов. При уходе за новорожденным важно соблюдать все гигиенические правила.
При заболевании детей нельзя заниматься самолечением, особенно, необоснованным применением антибиотиков. При необходимости длительных курсов антибиотиков или химиотерапии по назначению врача принимают противогрибковые препараты.