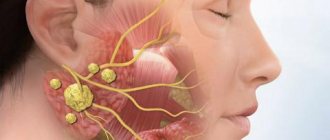
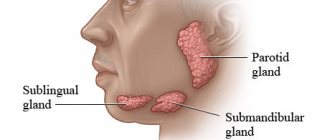
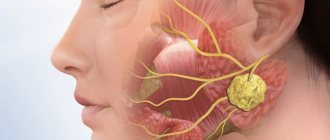
Слюнные железы, расположенные в ротовой полости, выполняют важные функции и принимают непосредственное участие в процессе пищеварения. Вырабатываемая в железах слюна предотвращает инфицирование организма при употреблении пищи, а также участвует в начальном этапе расщепления питательных веществ. Воспаление слюнной железы – распространенное патологическое явление, требующее специального лечения. Чаще всего болезнь возникает в детском возрасте, что объясняется высокой чувствительностью к инфекциям.
Причины патологии
В первую очередь нужно отметить, что развитие воспалительного процесса может выступать в качестве первичного заболевания, или являться последствием другого патологического процесса, протекающего в организме. Слюнные железы – это парные органы, но часто происходит поражение одной половины. Одновременное поражение пары желез происходит редко.
Причины:
- Инфекции. В число возбудителей патологии входят разные виды бактерий и вирусов. Они проникают в железы через слюнные протоки. Редко заражение происходит посредством заноса инфекции с лимфой. У детей болезнь часто возникает на фоне гриппа, энцефалита, пневмонии.
Слюнные железы - Слюнные камни. Образование слюнных камней приводит к тому, что протоки желез перекрываются. Выделяющаяся внутри слюнная железа не выходит наружу, вследствие чего развивается застойный процесс. Из-за этого возникает воспаление неинфекционного характера.
- Механические повреждения. В детском возрасте, когда ребенок употребляет преимущественно мягкую пищу, повредить слизистую оболочку ротовой полости практически невозможно. Однако детям свойственно помещать в рот разные твердые предметы, которые могут травмировать ткани. В результате этого возникает воспаление.
- Прорезывание зубов. У некоторых детей появление первых зубов сопровождается сильным воспалением тканей, которое распространяется и на слюнные железы. Такая форма патологии, как правило, проходит самостоятельно, поэтому лечение сводится к облегчению состояния ребенка путем устранения симптомов.
Таким образом, воспаление слюнной железы у ребенка возникает из-за инфекции, однако встречаются и другие, неинфекционные причины болезни.
Как лечить потницу у новорожденных — симптомы, причины, виды и профилактика
Стадия (распространенность) заболевания
После обследования уточняется стадия заболевания, которая позволяет разработать план лечения.
I стадия — опухоль размером до 2 см, не выходит за пределы капсулы железы
II стадия — размер опухоли 2-3 см, она поражает капсулу железы, имеются признаки легкого пареза отдельных мимических мышц.
III стадия — поражение большей части железы и прорастание в одну из прилегающих структур (кожу, нижнюю челюсть, наружный слуховой проход и пр.). Наличие симптомов поражения лицевого нерва.
IV стадия — опухоль на значительном протяжении прорастает в окружающие ее ткани. Паралич мимической мускулатуры на стороне расположения опухоли.
Клиническая картина
Развитие инфекционного воспаления протекает медленно, а потому выраженные симптомы возникают далеко не сразу. У некоторых детей клиническая картина проявляется только через 2 недели после попадания инфекции в организм. Степень тяжести зависит от вида возбудителя, а также локализации пораженных желез. У детей чаще всего воспаляются железы, расположенные в области под ушами.
Основные признаки:
- Ухудшение общего состояния. На фоне воспаления у ребенка увеличивается температура тела. Пациент становится капризным, плохо спит, отказывается от пищи. Возможен озноб, холодный пот.
- Боли. При воспалении слюнной железы ребенку больно глотать пищу. Также болевые ощущения отмечаются во время движений ртом при жевании. При воспалении околоушных желез наблюдается болезненность при надавливании.
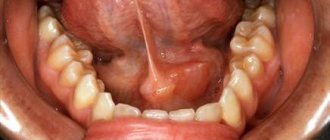
Боли у малыша - Увеличение желез. В случае, если поражены подъязычные железы, больной не может полноценно двигать языком, что отражается на качестве речи. Возникает ощущение инородного тела во рту, препятствующее нормальному питанию. Слюнные железы под ушами также могут увеличиваться в размерах, что становится заметно при визуальном осмотре. Возникающее одновременно чувство давления может свидетельствовать о гнойном воспалении.
- Пересыхание рта. Из-за воспаления количество выделяемой слюнной жидкости резко уменьшается. Вследствие этого у ребенка отмечается пересыхание рта.
- Ухудшение слуха. Таким симптомом часто сопровождается воспаление околоушных желез. Больной хуже воспринимает звуки, в пораженном ухе слышится шум или гул.
- Местные проявления. Помимо сильного отека, воспаление сопровождается покраснением тканей. Возможно появление гнойных выделений.
В целом, существуют различные симптомы воспаления слюнной железы, при появлении которых необходимо обратиться за помощью педиатра.
Паротит у детей
От 12 до 26 дней длится инкубационный период при заболевании паротитной инфекцией. В редких случаях он может длиться минимально 9 дней, максимально 26 дней.
От формы болезни зависят клинические проявления. Наиболее частым проявлением паротита является поражение околоушных желез. Заболевание обычно имеет острое начало, сопровождающееся подъемом температуры до отметки 38—39 ˚С. Если случаи заболевания легкие, то температура нормальная или слегка повышенная. От того, насколько распространен инфекционный процесс, зависит уровень температуры в следующие дни. Температурная кривая имеет волнообразный характер (то повышается то понижается). Температура поднимается, когда инфекция атакует другие слюнные железы или органы. Вместе с температурой начинают проявляться симптомы интоксикации. У ребенка появляются головные и мышечные боли, недомогание, пропадает аппетит. Дети младшего возраста становятся капризны. Родители наблюдают нарушение сна.
Среди первых симптомов паротита у детей фиксируют боль в районе околоушной слюнной железы, которая усиливается при жевании и разговоре. К концу первого дня или в начале второго дня (реже) наблюдается увеличение околоушных слюнных желез. Сначала процесс касается только одной стороны. Вторая сторона поражается через 1-2 суток. Впереди уха видна припухлость, которая спускается вдоль восходящей ветви нижней челюсти и за ушную раковину, поднимая ее вверх и снаружи.
Но увеличение можно не всегда определить визуально, иногда для этого необходима пальпация. Врачи отмечают при пальпации мягкость или тестоватую структуру слюнной железы. При пальпации возникают болевые ощущения. По Н. Ф. Филатову выделяют такие болезненные точки: впереди мочки уха, в области верхушки сосцевидного отростка и в месте вырезки нижней челюсти.
В течение 2-4 суток околоушные железы увеличиваются. После этого размеры постепенно приходят в норму. Вместе с околоушными или после них процессу подвержены подчелюстные (субмаксиллит) и подъязычные (сублингвит) слюнные железы.
У каждого 4-го больного паротитом наблюдают воспаление подчелюстной железы (т. н. субмаксиллит). Чаще всего он сопровождается поражением околоушных слюнных желез. Он почти никогда не проявляется в начале болезни.
Тяжелые формы болезни могут привести к тому, что отек клетчатки может появиться в области железы и распространиться на шею. В редких случаях встречается так называемый сублингвит – изолированное поражение подъязычной слюнной железы. В этом случае под языком больного появляется припухлость. Пораженные железы обычно увеличены на протяжении от 5 до 7 дней. Потом пропадают болезненные ощущения, спадает отек. Воспаление завершается на 8-10 день болезни. Но бывают случаи, когда железы воспалены 2-3 недели. Температура периодически поднимается и снова спадает.
Поражение половых органов при паротитной инфекции
Вирус может атаковать яички, яичники, предстательную железу, а также молочные железы. Подростки подвержены орхиту (25 случаев из 100). Орхит приводит к стойким нарушениям функции яичек, а значит – к мужскому бесплодию в дальнейшем. У тех, кто перенест орхит, нарушен сперматогенез (около 50% переболевших), а у 1/3 переболевших фиксируют признаки атрофии яичек. Через 1—2 недели после начала воспалительных процессов в слюнных железах может начать проявляться орхит. Но бывает, что паротитная инфекция имеет первичную локализацию в яичках.
Воспаление яичек появляется вследствии попадения инфекции на эпителий семенных канальцев. Болевые рецепторы раздражаются, что приводит к возникновению болевого синдрома. Давление внутри канальцев повышается, а это грозит нарушением микроциркуляции и функциональности органа.
Один из начальных симптомов орхита при паротите – повышение температуры до 38—39 °С. Часто больной ребенок ощущает озноб. Симптомы интоксикации проявляются сразу – разбитость, интенсивные боли в паху (попытки ходить вызывают более сильные боли), головная боль. Локализация боли происходит по большей части в мошонке и яичках. Яичко увеличивается и становится более плотным. Пальпация приводит к усиливающимся болевым ощущениям. На коже мошонки видны красноватые сосуды, переполненные кровью, также кожа может приобретать синюшный оттенок.
Не всегда процесс распространяется на 2 яичка. Припухлость выражена на протяжении от 5 до 7 дней, затем начинает спадать. Спустя 1-2 месяца выявляют признаки атрофии, яичко уменьшается в размерах и становится более мягким.
Редкой формой паротита является тиреодит. Он проявляется обычно как увеличение щитовидки, лихорадка, боли в области шеи и тахикардия.
Случается также поражение слезной железы – дакриоаденит, он проявляется как боли в глазах и отек век.
Поражение нервной системы
Очень редко поражение ЦНС является единственным проявлением паротита. Часто нервная система поражается инфекцией после желез. Если поражение ЦНС все же – единственное проявление, то слюнные железы почти не тронуты вирусом, не болят. Клинически заболевание манифестирует менингоэнцефалитом, серозным менингитом, в редких случаях невритом или полирадикулоневритом.
Серозный менингит чаще всего фиксируется на 7-10 сутки болезни после того, как симптомы паротитной инфекции начинают проявляться меньше или исчезают.
Паротитный менингит имеет острое начало, повышение температуры тела. У больного появляются головные боли, многократная рвота. Дети младшего возраста сонные и вялые. В редких случаях может наблюдаться, наоборот, возбуждение, а также судороги и бредовые состояния. С первых дней болезни появляется менингеальный синдром, который проявляется как положительные симптомы Кернига, Брудзинского (появляются как следствие раздражения мозговых оболочек, кровоизлияния под оболочки). Если формы болезни легкие, то менингеальные знаки выражены слабо (могут и отсутствовать). Заболевание имеет такие проявления: однократная рвота, головная боль, чуть повышенная температура. Окончательно диагноз паротитного менингита устанавливают, исходя из результатов спинномозговой пункции.
В некоторых случаях менингит при паротите может сочетаться с энцефалитом (т. н. менингоэнцефалит). Церебральные симптомы в таких случаях возникают одновременно с менингеальными или через двое-трое суток. Среди клинических проявлений менингита такие: повторная рвота, сильные головные боли, бредовые состояния, нарушение сознания, судороги. Также вероятны патологические рефлексы и гиперкинезы. Обычно течение болезни благоприятное. Клинические симптомы идут на спад спустя 3-5 суток. Явления менингита исчезают через неделю (максимум – через 10 суток). Спинномозговая жидкость нормализуется медленно, изменения в ней могут сохраняться до 3—5 недель.
Процесс выздоровления может затянуться в некоторых случаях (редко). В таких случаях долгое время сохраняются психосенсорные расстройства, которые проявляются в снижении памяти, повышенной утомляемости, головных болях и арефлексии (отсутствие одного или нескольких рефлексов).
Редко встречаются при паротитной инфекции невриты и полирадикулоневриты. Когда околоушная железа резко увеличивается, это может привести к сдавлению лицевого нерва, к параличу. На стороне пораженного лицевого нерва в таком случае нарушается функция мимических мышц: бровь несколько опущена, складки лба сглажены (как и носогубная складка), глазная щель не смыкается.
При паротитной инфекции описаны поражения улиткового нерва с потерей слуха.
При паротите может развиваться паротитный панкреатит, сочетающийся с поражением других органов. Частота панкреатитов, насколько можно судить по медицинской специализированной литературе, колеблется от 3 % до 72 %. Диагноз при панкреатитах устанавливают только по повышению уровня амилазы в крови.
При паротите панкреатит, как правильно, возникает на 5-9 сутки после начала болезни. Панкреатит бывает единственным проявлением болезни в очень редких случаях.
Паротитный панкреатит в типичных случаях имеет острое начало, проявляющееся болевым синдромом. В животе боли варьируются от слабых до очень сильных. Боль ощущается в эпигастральной области, левом подреберье, иногда бывает опоясывающей и иррадиирует в спину, правое подреберье. Кроме боли также часто проявляется тошнота и рвота, студ учащается, температура тела повышается. При пальпации живота отмечаются болезненность и вздутие.
Анализ крови в разгар болезни показывает увеличенное количество амилазы, липазы, трипсина. В моче повышена активность диастазы. Анализ кала показывает значительный рост количества неизмененных мышечных волокон, жирных кислот и внеклеточного крахмала. В периферической крови изменения не характерны.
Течение паротитного панкреатита благоприятное. Симптомы начинают стихать на 10-12 день после начала проявлений. Сначала исчезает боль, затем постепенно улучшается самочувствие больного. Но функция поджелудочной железы восстанавливается только на третьей или четвертой неделе с начала заболевания.
Диагностика и лечение
Для оказания помощи больному рекомендуется обратиться за помощью специалиста. Самостоятельное лечение осуществляется в случае, если патология протекает в легкой форме и не сопровождается отягчающими симптомами. Диагноз ставится педиатром или отоларингологом на основе изучения симптомов, визуального осмотра. Метод лечения назначается в соответствии с установленным диагнозом, с учетом возрастных особенностей пациента.
Отчего образуется мраморная кожа у новорожденного, что делать
Основные методы лечения:
- Обработка воспаленных тканей. Осуществляется с помощью нанесенного на ватный тампон антисептического вещества. Им обрабатывают воспаленную область, а также прилегающие участки тканей, чтобы предотвратить распространение воспаления. Примочки также делаются с помощью очищенной минеральной воды. Это позволяет увлажнять ротовую полость и прочищать слюнные протоки, если они закрыты.
Полоскание ротовой полости - Полоскания. Эффективным методом терапии заболеваний ротовой полости, сопровождающихся воспалением – антисептические полоскания. Процедуру выполняют с помощью подходящих для конкретной возрастной группы препаратов. Также возможно применение антисептиков в виде спреев.
- Антибиотики и противовирусные средства. Назначают при инфекционной патологии. Введение препаратов осуществляется пероральным путем. Также возможно местное или внутримышечное введение. Применение антибиотиков осуществляется только в тяжелых формах бактериального воспаления, когда польза препарата превышает потенциальный вред для детского организма.
- Симптоматическая терапия. Для устранения болевого синдрома могут использоваться допустимые в детском возрасте лекарственные средства. К ним относятся препараты на основе Парацетамола или Ибупрофена. Категорически запрещено давать детям лекарства, содержащие Ацетилсалициловую кислоту и Нимесулид.
- Хирургическое лечение. Осуществляется в случаях, если консервативная терапия не оказывает должного эффекта. Такие случаи встречаются крайне редко, и обычно тяжелая форма протекает у взрослых, а не у детей, поэтому хирургическая терапия у ребенка – редкое исключение. Лечение заключается во вскрытии очага воспаления, удалении воспалительного экссудата и антисептической обработке.
В период терапии рекомендуется не давать ребенку твердую пищу. В рацион рекомендуется включить больше жидких блюд. Если осуществляется кормление грудью, необходимо временно прервать лактацию, до выздоровления ребенка, чтобы исключить заражение материнского организма.
Традиционное лечение воспаления слюнной железы у ребенка предусматривает применение антибиотиков, противовирусных средств, антисептических препаратов.
Диагностика опухолей слюнных желез
Осмотр и пальпация (ощупывание) позволяют выявить болезненность, смещаемость опухоли и кожи, состояние лимфатических узлов, лицевого нерва и полости рта.
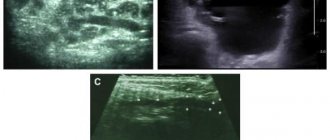
Ультразвуковое исследование (УЗИ) дает возможность определить опухолевое образование, его размеры, связь с окружающими тканями, плотность. Под контролем УЗИ можно выполнить пункцию опухоли.
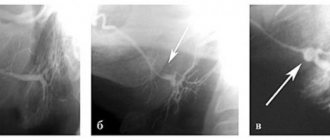
Сиалография (рентгенография с контрастированием) выявляет состояние слюнных протоков, их сдавление, оттеснение, разрушение железы и протоков.
Компьютерная томография (КТ) используется обычно при распространенном процессе для оценки связи опухоли с окружающими тканями и крупными сосудами и решения вопроса об объеме операции.
Биопсия (взятие кусочка опухоли для исследования) позволяет установить окончательный диагноз, что необходимо для планирования лечения.