Стоматолог-терапевт
Спивак
(врач-Терапевт) Евгения Ивановна
Стаж 28 лет
Врач-стоматолог
Записаться на прием
Стоматит – характерное воспаление слизистой оболочки рта. Чаще встречается у детей, это связано с привычкой не мыть руки и «пробовать на вкус» окружающие предметы. Может выступать самостоятельным заболеванием или развиваться на фоне механических повреждений, инфекций или болезней зубов. Проявления патологии различны: от небольших язв до крупных воспалений по всей поверхности слизистой. При условии своевременного обращения за медицинской помощью и медикаментозного курса под контролем врача поддается полному излечению.
Причины стоматита
Перечень причин стоматита отличается разнообразием. В число провоцирующих факторов входят:
- заболевания органов ЖКТ и полости рта;
- последствия химиотерапии;
- механические травмы десен и слизистой рта, ожоги от горячей пищи;
- несбалансированный рацион, гиповитаминоз;
- побочный эффект при развитии онкологических заболеваний;
- последствия гормональных расстройств;
- пристрастие к никотину и алкоголю;
- инфекционное поражение слизистой рта;
- хронические заболевания;
- отсутствие надлежащей гигиены полости рта;
- продолжительный прием лекарственных препаратов.
Знание и устранение причин стоматита позволит успешно справиться с заболеванием и снизить риск его повторного возникновения.
Перечень категорий пациентов из группы риска
- Дети до 7 лет. Более половины случаев стоматита отмечается у дошкольников из-за отсутствия привычки регулярно мыть руки.
- Пожилые люди с заболеваниями внутренних органов и утратой нескольких зубов.
- Лица, живущие в антисанитарных условиях, а также те, кто отказывается от соблюдения правил личной гигиены.
- Курильщики вне зависимости от стажа.
- Лица со сниженным иммунитетом после перенесенных тяжелых заболеваний, курса химиотерапии или трансплантации органов.
- Пациенты, прошедшие длительный курс лечения антибиотиками.
- Лица с астмой, пользующиеся ингаляторами без соблюдения гигиенических правил их эксплуатации.
Частота случаев стоматита – от 5 до 20% в зависимости от условий проживания: меньше в крупных городах, больше в сельской местности, где отсутствует централизованное водоснабжение или качество воды признано неудовлетворительным.
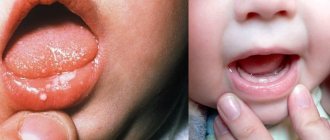
Кандидозный стоматит
У 80% здоровых детей в полости рта можно обнаружить грибы Candida. Они попадают туда во время родов, с сосок и пустышек, с предметов ухода, при контакте с кожей матери, с продуктами во время еды и обычно не вызывают никаких проблем. Кандидозный стоматит, или молочница, возникает при снижении иммунитета1.
К заболеванию предрасполагают:
- недоношенность и переношенность;
- пороки развития и сопутствующие заболевания;
- лечение антибиотиками и гормонами;
- искусственное вскармливание;
- плохой уход и нарушение гигиены кормления;
- использование неправильных сосок1.
Как выглядит кандидозный стоматит? Во рту у детей на покрасневшей слизистой появляются беловатые или беловато-серые точечные образования. Они сливаются в пленки творожистого характера, при отторжении пленок образуются ярко-красные болезненные эрозии. Из-за боли малыш становится беспокойным, часто плачет, плохо спит, отказывается от еды1.
При тяжелом течении кандидоза творожистый налет может появляться на нёбе и на боковых поверхностях языка, на миндалинах и задней стенке глотки – развивается кандидозный тонзиллит и фарингит1.
При грибковой инфекции у малыша всегда нужно обращаться к врачу, он расскажет, как и чем обрабатывать слизистую при кандидозном стоматите, чтобы у ребенка не возникло осложнений и он быстрее выздоровел. Лечение, как правило, подразумевает обработку полости рта препаратами с противогрибковой активностью (хлоргексидин, гексэтидин). При тяжелом течении заболевания назначают противогрибковые средства, пробиотики и иммуномодуляторы1.
Наверх к содержанию
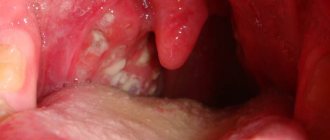
Виды стоматита
В зависимости от причин, вызвавших воспаление, различают заболевания инфекционного и неинфекционного характера:
- вирусный стоматит – вызван последствиями инфекционного заболевания или воздействия патогенных микроорганизмов на поврежденную слизистую оболочку рта. Имеет вид пузырьков с прозрачным содержимым, которое постепенно мутнеет. На месте лопнувших пузырьков образуются язвы;
- бактериальный – последствия поражения организма стафилококками или стрептококками. В благоприятных условиях они быстро распространяются по слизистой, на которой образуются гнойные очаги;
- грибковый – характеризуется образованием многочисленных язв с белым налетом;
- лучевой – последствия ионизирующего излучения в виде болезненных эрозий и уплотнения слизистой оболочки;
- химический – связан с ожогами слизистой, после заживления которой образуются плотные рубцы;
- афтозный – один из популярных видов стоматита, связан с пониженным иммунитетом и последствиями заболеваний ЖКТ. Небольшие язвы диаметром до 5 мм отличаются болезненностью и быстро разрастаются в размерах;
- аллергический – вызван воздействием внешних раздражающих факторов, полностью проходит без лечения при устранении аллергена: продуктов, лекарственных препаратов, неверно подобранных протезов и т.д.
Острый герпетический стоматит
Герпес
— это самая распространенная вирусная инфекция. Около 90% людей на земле инфицированы герпесом. Герпесвирусные инфекции стали одной из значимых медико-социальных проблем в США и странах Западной Европы еще 20 лет назад. Однако в нашей стране эта группа инфекционных заболеваний остается малоизвестной. Это обусловлено тем, что больные наблюдаются у разных специалистов — дерматологов, стоматологов, гинекологов, офтальмологов, терапевтов и др.
В настоящее время одним из наиболее частых заболеваний в детском возрасте является герпетическая инфекция, что объясняется не только широкой распространенностью вируса простого герпеса (ВПГ), но и особенностями становления иммунной системы в развивающемся организме ребенка. Герпетическая инфекция в целом относится к числу самых распространенных и плохо контролируемых. По данным ВОЗ, среди вирусных инфекций заболевания, обусловленные ВПГ, занимают второе место после гриппа. Инфицированность детей ВПГ в возрасте от 6 месяцев до 5 лет составляет 60%, а к 15 годам — уже 90%. С каждым годом увеличивается заболеваемость детей острым (первичным) герпетическим стоматитом. Впервые на роль ВПГ при заболеваниях слизистой оболочки полости рта указал еще в начале XX века Н.Ф. Филатов (1902). Он предположил возможную герпетическую природу самого распространенного среди детей острого афтозного стоматита. Доказательства эти были получены позднее, когда в эпителиальных клетках пораженных участков слизистой оболочки полости рта стали обнаруживать антигены ВПГ. По международной классификации болезней и проблем, связанных со здоровьем, последнего (десятого) пересмотра (МКБ 10, Женева, 1995) это заболевание регистрируется как острый герпетический стоматит (ОГС). ОГС не только занимает первое место среди всех поражений слизистой оболочки полости рта, но и входит в лидирующую группу среди всех инфекционных заболеваний детского возраста. При этом у каждого 7-10-го ребенка ОГС рано переходит в хроническую форму с периодическими рецидивами. Широкое распространение заболевания у детей от 6 месяцев до 3 лет объясняется тем, что в этом возрасте у детей исчезают антитела, полученные от матери через плаценту, и отсутствием зрелых систем специфического иммунитета. Среди детей старшего возраста заболеваемость значительно ниже вследствие приобретенного иммунитета после перенесенной герпетической инфекции в ее разнообразных клинических формах. В развитии герпетической инфекции, проявляющейся преимущественно в полости рта, большое значение имеют структура слизистой оболочки рта у детей в разном возрасте и активность местного тканевого иммунитета. Наибольшая распространенность ОГС в возрасте до 3 лет может быть обусловлена возрастно-морфологическими особенностями, проявляющимися высокой проницаемостью в этот период гистогематических барьеров и низким уровнем реакций клеточного иммунитета вследствие тонкости эпителиального покрова с невысоким уровнем гликогена и нуклеиновых кислот, рыхлости и слабой дифференцировки базальной мембраны и волокнистых структур соединительной ткани (обильная васкуляризация, высокое содержание тучных клеток с их низкой функциональной активностью и т.д.). Появлению элементов поражения на слизистой оболочке полости рта предшествует лимфаденит разной степени выраженности. При среднетяжелой и тяжелой клинических формах чаще развивается двустороннее воспаление подчелюстных лимфоузлов, но в процесс могут вовлекаться и все группы шейных лимфоузлов. Лимфаденит при ОГС не только предшествует высыпаниям элементов поражения в полости рта, но сопутствует всему течению болезни и сохраняется в течение 7-10 дней после полной эпителизации элементов. В устойчивости организма к заболеванию, в его защитных реакциях играют роль как специфические, так и неспецифические факторы иммунитета. Исследования неспецифической иммунологической реактивности при ОГС выявили нарушения защитных барьеров организма, отражающие степень тяжести заболевания и периоды его развития. Среднетяжелая и тяжелая формы стоматита приводили к резкому угнетению естественного иммунитета, который восстанавливался через 7-14 дней после клинического выздоровления ребенка.
Клиническая картина
ОГС, как и многие другие инфекционные заболевания, протекает в легкой, среднетяжелой и тяжелой формах. В периоде развития болезни выделяют две фазы — катаральную и высыпания элементов поражения.
В этот период появляются симптомы поражения слизистой оболочки полости рта. Вначале возникает интенсивная гиперемия всей слизистой оболочки, а через сутки, реже двое, в полости рта, как правило, обнаруживаются элементы поражения. Тяжесть ОГС оценивается по выраженности проявлений токсикоза и характеру поражений слизистой.
Легкая форма ОГС
характеризуется внешним отсутствием симптомов интоксикации организма, продромальный период клинически не проявляется. Болезнь начинается внезапно повышением температуры до 37-37,5°С. Общее состояние ребенка вполне удовлетворительное. У ребенка иногда обнаруживаются незначительные явления воспаления слизистой оболочки полости носа, верхних дыхательных путей. Иногда в полости рта возникают гиперемия, небольшой отек, главным образом в области десневого края (катаральный гингивит). Длительность этой фазы 1-2 дня. Стадия везикулы обычно просматривается родителями и врачом, так как пузырек быстро лопается и превращается в афту. Афта — эрозия округлой или овальной формы с ровными краями и гладким дном с ободком гиперемии вокруг. В большинстве случаев на фоне усилившейся гиперемии в полости рта появляются одиночные или сгруппированные элементы поражения, число которых обычно не превышает 6. Высыпания однократные. Длительность периода развития болезни 1-2 дня. Период угасания болезни более длительный. В течение 1-2 дней элементы приобретают как бы мраморную окраску, края и центр их размываются. Они уже менее болезненны. После эпителизации элементов 2-3 дня сохраняются явления катарального гингивита, особенно в области фронтальных зубов верхней и нижней челюсти. У детей с этой формой заболевания, как правило, отсутствуют изменения в крови, иногда только к концу болезни появляется незначительный лимфоцитоз. Естественный иммунитет при легкой форме стоматита страдает незначительно, а в период клинического выздоровления защитные силы организма ребенка находятся почти на уровне таковых у здоровых детей, то есть при легкой форме ОГС клиническое выздоровление означает полное восстановление нарушенных защитных сил организма.
Среднетяжелая форма ОГС
характеризуется достаточно четко выраженным токсикозом и поражением слизистой оболочки полости рта во все периоды болезни. Уже в продромальном периоде ухудшается самочувствие ребенка, появляются слабость, капризы, ухудшение аппетита, возможны катаральная ангина или симптомы острого респираторного заболевания. Подчелюстные лимфоузлы увеличиваются, становятся болезненными. Температура повышается до 37-37,5°С. По мере нарастания болезни в период развития заболевания (фаза катарального воспаления) температура достигает 38-39°С, появляются головная боль, тошнота, бледность кожных покровов. На пике подъема температуры, усиленной гиперемии и выраженной отечности слизистой оболочки высыпают элементы поражения как в полости рта, так и нередко на коже околоротовой области. В полости рта обычно от 10 до 20-25 элементов поражения. В этот период усиливается саливация, слюна становится вязкой, тягучей. Отмечаются ярко выраженное воспаление и кровоточивость десен. Высыпания нередко рецидивируют, из-за чего при осмотре полости рта можно видеть элементы поражения, находящиеся на разных стадиях клинического и цитологического развития. После первого высыпания элементов поражения температура тела обычно снижается до 37-37,5°С. Однако последующие высыпания, как правило, сопровождаются подъемом температуры до прежнего уровня. Ребенок не ест, плохо спит, нарастают симптомы вторичного токсикоза. СОЭ повышается до 20 мм/ч, чаще отмечается лейкопения, иногда незначительный лейкоцитоз. Уровень палочкоядерных нейтрофилов и моноцитов обычно в пределах верхних границ нормы, выявляются лимфоцитоз и плазмоцитоз. Нарастание титра герпетических комплементсвязывающих антител обнаруживается более часто, чем после легкой формы стоматита. Продолжительность периода угасания болезни зависит от степени сопротивляемости организма ребенка, наличия кариозных и разрушенных зубов, рациональности терапии. При неблагоприятных условиях происходит слияние элементов поражения, их последующее изъязвление, развивается язвенный гингивит. Эпителизация элементов поражения затягивается до 4-5 дней. Дольше всего сохраняются гингивит, резкая кровоточивость десен и лимфаденит.
Тяжелая форма ОГС
встречается значительно реже, чем среднетяжелая и легкая. В продромальный период у ребенка имеются все признаки начинающегося острого инфекционного заболевания: апатия, адинамия, головная боль, кожно-мышечная гиперестезия, артралгия и др. Нередки симптомы поражения сердечнососудистой системы: бради- или тахикардия, приглушение тонов сердца, артериальная гипотония. У некоторых детей отмечаются носовые кровотечения, тошнота, рвота, отчетливо выраженный лимфаденит не только подчелюстных, но и шейных лимфоузлов. В период развития болезни температура повышается до 39-40°С. У ребенка появляется скорбное выражение губ, обращают на себя внимание страдальческие запавшие глаза. Могут быть нерезко выраженный насморк, покашливание, несколько отечны и гиперемированы конъюнктивы глаз. Губы сухие, яркие, запекшиеся. Слизистая оболочка полости рта отечна, ярко гиперемирована, резко выражен гингивит. Через 1-2 суток в полости рта начинают появляться элементы поражения — до 20-25. Часто высыпания в виде типичных герпетических пузырьков возникают на коже околоротовой области, век, конъюнктиве глаз, мочках ушей, на пальцах рук по типу панариция. Высыпания в полости рта рецидивируют и поэтому в разгар болезни у тяжелобольного ребенка их насчитывается около 100. Элементы сливаются, образуя обширные участки некроза слизистой оболочки. Поражаются не только губы, щеки, язык, мягкое и твердое небо, но и десневой край. Катаральный гингивит переходит в язвенно-некротический. Отмечается резкий гнилостный запах изо рта, обильное слюнотечение с примесью крови. Усугубляются воспалительные явления на слизистой оболочке полости носа, дыхательных путей, глаз. В секрете из носа и гортани также обнаруживаются прожилки крови, а иногда отмечаются носовые кровотечения. В таком состоянии дети нуждаются в активном лечении у педиатра и стоматолога, в связи с чем целесообразна госпитализация ребенка в изолятор педиатрической или инфекционной больницы. Период угасания болезни зависит от своевременности и правильности лечения и от наличия в анамнезе ребенка сопутствующих заболеваний. Несмотря на клиническое выздоровление больного тяжелой формой ОГС, в период реконвалесценции имеются глубокие изменения гомеостаза.
Диагностика
Для диагностики ВПГ используют следующие методы исследования:
- вирусологические методы обнаружения и идентификации вирусов простого герпеса
- полимеразная цепная реакция (ПЦР)
- выявление антигенов ВПГ
- регистрация иммунного ответа к ВПГ
- цитоморфологические методы
- оценка иммунного статуса
Наличие антигенов ВПГ в биологическом материале определяют с помощью серологических методов:
- реакции нейтрализации (РН)
- иммуноферментного анализа (ИФА)
- радиоиммунного анализа (РИА)
- реакции связывания комплемента (РСК)
- реакции пассивной геммагглюцинации (РПГА)
Диагноз ОГС ставится на основании клинической картины заболевания. Использование вирусологических и серологических методов диагностики в практическом здравоохранении затруднено. Это связано прежде всего со сложностью специальных методов исследования. Кроме того, с помощью этих методов можно получить результаты в лучшем случае к концу заболевания или спустя некоторое время после выздоровления. Такая ретроспективная диагностика не может удовлетворить врача-клинициста.
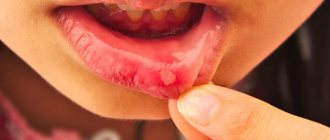
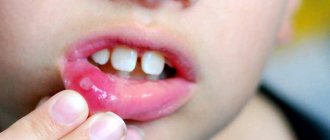
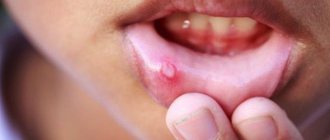
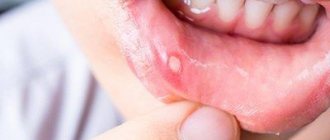
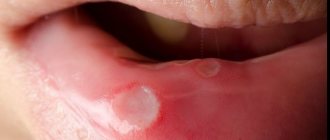
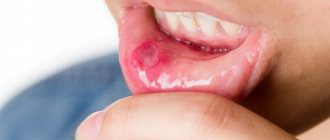
Симптомы стоматита
Определить вид стоматита часто позволяют характерные признаки заболевания, связанные с причиной его возникновения. Все перечисленные виды патологии объединяет:
- появление на слизистой рта характерных язв и участков воспалений;
- образование налета белого, желтого или зеленого цвета, под которым заметны следы эрозии слизистой;
- покраснение на деснах;
- увеличенные лимфоузлы;
- неприятный кровянистый или гнилостный привкус во рту;
- болезненность пораженных участков;
- повышенное слюноотделение.
Признаки стоматита у взрослых и детей могут быть более или менее выраженными в зависимости от состояния иммунной системы, соблюдения правил личной гигиены и бытовых условий.
У вас появились симптомы стоматита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Симптомы
Общие симптомы стоматита — это боль, жжение, отечность слизистой и краснота, неприятный запах изо рта. Меняется и слюноотделение – оно может быть избыточным и недостаточным, с сухостью полости рта. В некоторых случаях могут наблюдаться повышение температуры и увеличение подчелюстных лимфатических узлов.
Виды стоматита у детей и методы лечения отличаются, как отличаются и специфические проявления. Например, при афтозном стоматите может появляться только одно изъязвление крупных размеров, а при вирусном почти всегда воспаление имеет вид многочисленных элементов или сыпи, сливающейся в один очаг.
Кандидозный стоматит характеризуется образованием белого или желтоватого творожистого налета. Распознать травматический стоматит легче, поскольку ему предшествует повреждение или рядом находится источник травмы — сколотый зуб или шершавая пломба.
Возможные осложнения стоматита
Требование немедленно обратиться к врачу при первых признаках стоматита продиктовано заботой о здоровье и самочувствии пациента. Игнорирование этого правила может стать причиной:
- поражения слизистой всей полости рта;
- развития инфекционных заболеваний внутренних органов;
- воспаления десен и утраты части зубов;
- проблем с пищеварением;
- инфицирования близких при поцелуях, пользовании общей посудой и т.д.;
- заболеваний сердца, легких и крови.
К аналогичным последствиям может привести и самолечение. Поэтому при подозрении на стоматит стоит немедленно обратиться за помощью к терапевту или педиатру.
Диагностика заболевания
В большинстве случаев для постановки диагноза достаточно внешнего осмотра пациента. Если поражены зубы и десны, к консультации привлекают стоматолога. При подозрении на вторичный характер болезни, ставшей причиной воспаления слизистой, к работе с пациентом могут приступить узкопрофильные врачи.
Диагностика инфекционного стоматита имеет свои особенности. Установить вид патогенного организма, вызвавшего воспалительный процесс, позволяют специальные лабораторные тесты:
- мазок из ротовой полости для исследования на грибки и бактерии;
- анализ крови на наличие антител к возбудителям инфекционных заболеваний внутренних органов;
- мазок или анализ крови ПЦР (полимеразная цепная реакция) для выявления и анализа ДНК вирусов.
Если заболевание сопровождается повышением температуры тела и серьезным ухудшением самочувствия, пациента направляют на анализ крови и мочи. Это позволит выявить возможные осложнения или инфекционные заболевания, вызвавшие воспаление слизистой полости рта.
Способы лечения
При обращении к врачу на первых стадиях заболевания лечение стоматита в домашних условиях носит симптоматический характер и длится около недели. При установлении инфекционной причины заболевания схема действий меняется:
- назначается курс, снимающий воспаление и другие основные симптомы;
- прописываются гели и мази местного действия;
- подбираются препараты, воздействующие на возбудителя заболевания для его полного уничтожения.
В комплекс препаратов для лечения стоматита инфекционного характера входят антибиотические составы, обезболивающие средства, антисептические и антигистаминные медикаменты. Длительность такого курса составляет около 10 дней. Если при диагностике установлен вторичный характер заболевания и выявлены серьезные патологии в организме пациента, процесс лечения может затянуться до полного избавления от возможных провоцирующих факторов.
В числе дополнительных методов, позволяющих ускорить процесс выздоровления и повысить эффективность лекарств от стоматита, называют:
- отказ от продуктов, вызывающих раздражение слизистой;
- увеличение в рационе объема кисломолочных продуктов;
- полоскание рта отварами календулы;
- смазывание язв облепиховым маслом, соком алоэ или вазелином.
Лечение стоматита у взрослых должно осуществляться под контролем врача. Такой подход позволит исключить возможные побочные эффекты и своевременно скорректировать курс для повышения его эффективности.
Профилактика стоматита
Исключить риск воспаления слизистой оболочки и развитие стоматита можно, выполняя следующие рекомендации:
- отказаться от курения и приема алкоголя;
- применять антибиотики только по назначению врача строго в указанных дозах;
- соблюдать гигиену полости рта;
- своевременно лечить заболевания зубов и десен;
- уменьшить объем сладких продуктов и дрожжевой выпечки;
- выбирать зубные пасты и ополаскиватели ведущих производителей;
- отказаться от употребления слишком горячей, холодной или острой пищи;
- принимать витаминные комплексы и укреплять иммунитет.
Дополнительные рекомендации с учетом состояния здоровья пациента даст лечащий врач.
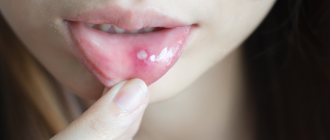
Аллергический стоматит
Аллергическое поражение слизистой чаще протекает в форме контактного стоматита и хронической афтозной формы заболевания1.
В качестве аллергенов могут выступать медикаменты, пищевые продукты, лаки и краски, которыми покрыты игрушки, зубные пасты, ополаскиватели для полости рта, жевательные резинки, стоматологические металлы, входящие в состав брекетов1,2.
При аллергическом стоматите у детей во рту могут появляться эрозии и язвы, но чаще дело ограничивается покраснением и отеком слизистой1.
Лечение – исключение контакта с аллергеном, полоскание или орошение полости рта растворами антисептиков для профилактики инфицирования. При необходимости врачи рекомендуют прием антигистаминных препаратов1,2.
Хронический рецидивирующий афтозный стоматит чаще возникает у школьников и подростков на фоне аллергии2. Кроме того, его развитие могут провоцировать заболевания желудочно-кишечного тракта, инфекции верхних дыхательных путей, нарушения в работе нервной системы, гиповитаминозы1,2.
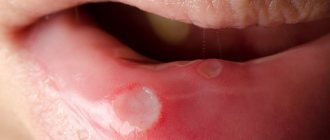
При афтозном стоматите у детей вначале в полости рта появляются зуд и жжение. Слизистая в месте поражения становится красной и отечной, затем на ней формируется афта — возвышающаяся над окружающими тканями округлая или овальная эрозия 0,5-1 см в диаметре с красным ободком по периферии и дном, покрытым серовато-белым налетом. Афты крайне болезненны, и если их образуется много, они доставляют ребенку значительное беспокойство1,2.
Сколько дней длится афтозный стоматит у детей? При легком течении заболевания элементы воспаления сохраняются до 5-7 дней, затем заживают без образования рубца2 и не появляются довольно долго. Однако в тяжелых случаях афты могут возникать постоянно, и тогда на слизистой можно обнаружить множество элементов воспаления на разных стадиях развития1,2.
Для лечения афтозного стоматита врачи используют:
- антигистаминные средства;
- иммуномодулирующие препараты;
- витамины;
- пробиотики2.
В качестве местной терапии рекомендуют обрабатывать слизистую препаратами с обезболивающим, антисептическим, протеолитическим (расщепляющим белки), противовоспалительным и регенерирующим действием2.
Наверх к содержанию
Вопросы и ответы
Как лечить стоматит дома?
Назначение препаратов от стоматита возможно только после осмотра специалиста и установления причин заболевания. Все виды стоматита лечатся дома согласно прописанному курсу препаратов для внутреннего применения и местных заживляющих средств. Помещение пациента в стационар происходит лишь в экстренном случае, если при обследовании обнаружена серьезная патология внутренних органов.
Стоматит заразен или нет?
Грибковый или инфекционный характер стоматита делает пациента источником распространения заболевания для окружающих. Если болезнь вызвана аллергической реакцией, патологией ЖКТ или механическим повреждением десны, опасности заразить близких нет. Указать точную причину развития воспалительного процесса можно только после осмотра пациента и изучения результатов анализов. До визита к врачу следует ограничить контакты с родными и строго соблюдать правила личной гигиены.
Как долго лечится стоматит?
При раннем обращении к врачу полностью справиться с заболеванием можно в течение недели. Если воспаление вызвано проблемой внутренних органов, стоматит лечится дольше – в зависимости от степени развития основной патологии. Чем раньше будут устранены факторы риска, тем быстрее удастся убрать симптомы.