Удаление зубов проводится планово, а также по неотложным показаниям.
Основные показания для планового удаления зубов: полное или сильное разрушение коронки зуба и невозможность ее использовать для протезирования, хронический периодонтит, не поддающийся консервативному лечению, подвижность зуба III степени при заболеваниях пародонта и другие.
Срочное удаление зуба показано при гнойном периодонтите, остром остеомиелите, периостите, синусите, лимфадените (если источником является больной зуб), переломе коронки зуба с обнажением пульпы и некоторых других заболеваниях и состояниях.
Удаление различных зубов имеет некоторые свои особенности, например, удаление зубов с коронкой несколько проще, чем удаление корней зубов. Также немного отличается методика экстракции зубов верхней и нижней челюсти, резцов и моляров.
Как проводится удаление зубов верхней челюсти
Перед проведением операции проводится обследование, при необходимости – рентгенография, консультации других специалистов. Как правило, операция по извлечению зубов осуществляется в амбулаторных условиях. Чаще всего применяется местная анестезия. Перед операцией производят очищение слизистой и зубов, чтобы предупредить инфицирование лунки. Для экстракции зуба применяют щипцы, элеваторы, в некоторых случаях проводится выпиливание корня зуба бором. Для удаления зуба мудрости верхней челюсти используются специальные щипцы.
Удаление верхних передних зубов, как правило, простое. Определенные сложности возникают при удалении верхнего клыка, так как он имеет длинный массивный корень, верхушка которого очень часто искривлена, а также при удалении моляров, так как они имеют по три корня.
При удалении верхних зубов пациент располагается в кресле с немного откинутой спинкой и подголовником. Стоматолог располагается справа и спереди от пациента.
Этапы экстракции зуба:
- Отделение десны от края альвеолы и круговой связки от шейки зуба (распатором или гладилкой);
- Наложение и продвигание щипцов под десны, их фиксация;
- Раскачивание или вращение зуба, во время которых разрываются волокна периодонта, которые связывают корень зуба со стенками лунки;
- Извлечение зуба из лунки;
- Ревизия места операции, извлечение мелких кусочков кости, корней зуба.
Успех операции зависит не от физической силы стоматолога, а от правильного выполнения всех этапов процедуры. Небольшое кровотечение из лунки останавливается через 2-5 минут, лунка заполняется кровяным сгустком, который защищает рану от инфицирования. Чтобы не повредить сгусток и не вызывать кровотечение, пациенту рекомендуется в течение нескольких часов не полоскать полость рта и не принимать пищу. В день операции нельзя употреблять горячую пищу и напитки, принимать любые тепловые процедуры, рекомендуется воздержаться от тяжелых физических нагрузок. При соблюдении всех рекомендаций, процесс заживления зуба будет проходить быстро.
Удалении Премоляров Для Ортодонтии
Исправление прикуса с удалением зубов довольно широко распространено в нашей повседневной практике. Такой «приговор» никого давно не удивляет и не пугает. И врачи привыкли: если что — смело выписывают направление к хирургу, на удаление. И пациенты смирились: раз надо, значит надо. Куда деваться?
Статья по материалам Д-ра Филатова Р.В.
И действительно, в некоторых случаях без удаления не обойтись. Но, зачастую, при решении вопроса, какие именно зубы лучше удалять у данного пациента, совершается много ошибок. Которые могут привести к весьма и весьма печальным последствиям.
Как ни странно, но за ошибками при выборе того, какие зубы подлежат «ликвидации» стоит банальное незнание анатомии и физиологии. Или же, не менее банальное, нежелание это незнание восполнить.
Какие же зубы чаще всего удаляют при ортодонтическом лечении (к примеру на брекетах)? Правильно — премоляры. «Четвёрки» и «пятёрки». Чем мотивируется подобный выбор «жертвы»? И какими показаниями оправдываются доктора?
При скученности зубов во фронтальном отделе.
Ведь премоляры, как раз, находятся близко к эпицентру этой скученности. Рядом с криво расположенными резцами или же рядом с расположенными вне зубного ряда клыками (верхние клыки обычно «висят» сверху, а нижние, наоборот внизу располагаются). И при «распрямлении» этой скученности, а тем паче для возврата клыков на свое законное место, неровно стоящие зубы, распрямляясь, как раз пользуются освободившимся рядом местом от удаленной «четверки». И не надо их «гонять» по всей челюсти. Все исправляется относительно быстро и эффективно.
При лечении дистальной окклюзии.
Когда сильно выступают вперед верхние резцы. И когда требуется устранить сагиттальную щель. Те же «четверки» находятся близко к клыкам, дистализация которых при лечении дистальной окклюзии с удалением премоляров представляет определенную сложность. А тут вроде как все оптимально и рационально получается: клык на место удаленной «четверки», а далее все фронтальные зубы на место клыка. Тут Вам вроде и контакт, и прикус, и счастье со здоровьем…
Удаление премоляров при ортодонтическом лечении оправдывается еще и тем, что мол они имеют гораздо меньшую функциональную ценность, чем те же моляры. Ну а клыки с резцами, понятно, удалять совсем «не комильфо» (хотя иногда идут и на такое). Если удалить «четверку», так там еще «пятерка» остается. А она почти такая же. Вроде как ничего страшного. Функция и эстетика как будто и не потеряна. Челюсть (и организм) вроде и не должен как бы заметить «потери бойца». И «дырка» от «четверки» находится глубже и не так заметна.
Так думает абсолютное большинство коллег. А так ли это на самом деле?
Во все времена между различными ортодонтическими школами по вопросу «удалять-не удалять» зубы при лечении шли дебаты нешуточные. С обеих сторон приводились аргументы, факты, доказательства. И, я повторюсь, показания к ортодонтическому лечению с удалением зубов были, есть и будут. Всегда. Вопрос не в этом. Вопрос звучит несколько иначе: какие зубы лучше (рациональнее, безопаснее) удалять при ортодонтическом лечении (на брекетах, в частности).
Кто придумал, что удалять нужно именно «четверки» с «пятерками»?
История про это умалчивает. Если мне моя память не изменяет — Charles Tweed.. Но то, что учили нас легко расставаться именно с премолярами (не своими понятно… пациентов) — это факт. Насколько исторический, настолько и медицинский.
Ну хорошо, придумал Tweed (или кто там еще…) с зубами расставаться в лёгкую. Понятно, придумал не из-за желания кому-то навредить. А из лучших, гуманных побуждений. Но время течет. Получены новые факты, сделаны новые открытия, накоплен большой опыт применения данной технологии. И потому, как говорят в юриспруденции, по вновь открывшимся обстоятельствам, вопрос целесообразности удаления именно премоляров требует тщательного пересмотра.
В большей степени это касается вопроса целесообразности удаления конкретно верхних премоляров. Т.к. в силу анатомо-топографических особенностей их расположения, именно удаление верхних «четверок» и «пятерок» может аукнуться для пациента большими неприятностями. Тогда как удаление нижних премоляров не приводит к таким негативным и деструктивным последствиям. В силу того, что у нижней челюсти, в отличие от верхней, другая анатомия и топография.
К чему же, каким последствиям приводит удаление премоляров?
В частности, удаление премоляров верхних. Давайте разберем этот вопрос в анатомо-физиологическом аспекте. И на конкретных клинических показаниях к лечению с удалением премоляров, которым нас, в свое время, обучали.
Для начала давайте вспомним анатомию верхней челюсти. Как она вообще устроена.
Спереди расположены две резцовые кости. Парные. Кзади от них — парные верхнечелюстные. Далее (вглубь) две нёбные. Тоже пара: правая и левая. Которые, в свою очередь, уже соединяются не с чем-нибудь, а с клиновидной (по другому основной) костью. Одной из костей основания черепа. Основания черепа! Эта кость не даром называется основной. Она, наряду с затылочной костью, играет огромную роль в осуществлении т.н. краниосакрального механизма (КСМ) или, по-другому, первичного дыхательного механизма (ПДМ), обеспечивающего нормальную функцию ЦНС и выражающегося в т. ч. в ритмичных движениях (микроколебаниях) костей черепа.
Кстати, чтобы эти микродвижения (флексия и экстензия) осуществлялись, швы, которыми соединены меж собой черепные кости (а их в черепе более двадцати) не должны быть заблокированы. Иначе никакого микродвижения, понятно, не будет. Тем паче, движения симметричного.
Когда мы «четвёрки» чаще всего удаляем? Правильно. Когда нам (вернее зубам) на челюсти места не хватает.
И зубы «в кучу». И вместо того, чтобы заняться расширением «жилплощади» (развитием челюсти) мы сокращаем число зубов. Тем самым увековечивая деформацию челюсти.
Места ведь потому и не хватает зубам, что те шесть костей верхнечелюстного комплекса (нёбные, верхнечелюстные и резцовые) находятся в компрессии, проще говоря «сплющены», спаяны друг с другом. И швы на верхней челюсти заблокированы. Никакой микроподвижности. И вместо того, чтобы швы разблокировать мы удаляем зубы. А затем что? Правильно — закрываем промежутки от удаленных зубов.
А теперь обратите внимание в каком месте расположены премоляры относительно костей верхней челюсти. И что происходит когда премоляр (чаще «четвёрка») удаляется и мы пытаемся дистализировать en mass всю фронтальную группу зубов (резцы и клыки)? Это нам только кажется, что закрывая промежутки мы двигаем только зубы: сначала клыки на место удаленных премоляров, а затем группу резцов.
А на самом деле мы перемещаем, в том числе, и резцовые кости в сторону верхнечелюстных , тем самым усугубляя блок в швах между ними и «закрепляя» деформацию. Под действием дистализируемых резцовых костей, так же кнутри (в сторону нёбных костей), движутся и верхнечелюстные кости. А под действием верхнечелюстных — нёбные. Вот такая вот «сказка про репку» получается.
А нёбные кости с чем контачат? Куда перемещаются? Правильно. В сторону клиновидной кости, так же вызывая смещения и компрессию в этой области. А клиновидная кость — это, на секундочку, одна из костей основания черепа. И нет ничего удивительного, что после лечения с удалением премоляров у пациента может возникнуть (да и возникает очень часто) совсем не стоматологическая клиника. А скорее неврологическая. Или даже психоневрологическая. Головные боли, боли в шее, миофасциальный синдром, шум в ушах, ухудшение зрения, слуха, панические атаки. А как Вы хотели? Это ж череп. И всякое непродуманное вмешательство в его структуры — чревато.
Я уж не говорю про ухудшение эстетики лица: впалые губы, щеки, выпирающие скулы, вогнутый профиль… Мы никак не связываем эти проявления с лечением у ортодонта. А на самом деле — они могут являться прямым или косвенным следствием лечения с удалением премоляров. Все сейчас любят говорить и рассуждать про психосоматику.
Про ее причинно-следственную связь со многими и многими болезнями. Такая вот новомодная интерпретация старого расхожего выражения, что «все болезни от нервов». Ну за все болезни не скажу (я то больше по зубам и челюстям специализируюсь). Но то, что черепные (краниальные) перекосы, как раз и составляют ту самую соматическую компоненту психосоматики — это факт. Буквально, медицинский факт. И усугубляя эти перекосы непродуманным и непрогнозируемым вмешательством в анатомию черепа (особенно путем удаления и перемещения зубов) часто не сами ли мы усугубляем нездоровье пациента?
А когда еще мы любим удалять премоляры? Помните? Да при дистальной окклюзии. Когда верхние зубы в протрузии.
И вместо того, чтобы озаботится поиском причины выпирающих зубов на скелетном (проблема размера челюсти) или краниальном (проблема позиции челюсти) уровнях (а причина чаще всего именно там кроется) — мы просто удаляем верхние зубы (чаще премоляры), закрываем промежутки, пытаясь состыковать верхние зубы с нижними в сагиттальном направлении. По сути, пытаемся решить «незубные» проблемы за счет зубов (сокращения их количества). И нередко получаем вышеописанные проблемы. И даже не задумываемся иной раз, что лечение то неадекватно, не соответствует причине. Мало того, мы эту причину усугубляем.
Кстати при лечении дистальной окклюзии с помощью удаления премоляров существует и другой механизм получения неприятностей и осложнений. Не секрет, что чаще всего причиной дистальной окклюзии является более заднее от нормы положение нижней челюсти. Со всеми вытекающими… И сопутствующими… Глубокий прикус. Скошенный профиль. Снижение высоты нижней трети лица. ВНЧС (височно-нижнечелюстной сустав) при этом находится в компрессии, т.к. головка мыщелка смещена дистально (назад). Что способствует развитию дегеративных изменений в ВНЧС.
А ВНЧС (вернее его дисфункция) — это само по себе широкое поле для разного рода нестоматологических клинических проявлений. Да что там… При дисфункциях височно-нижнечелюстных суставов (ДВНЧС) клиника часто скорее психоневрологическая, нежели стоматологическая. И тому есть причина: компрессия элементов сустава, мышечный спазм, всегда сопровождающий дистальную окклюзию и ДВНЧС, ведут к неправильному перераспределению кровяного давления в черепе, натяжению твердой мозговой оболочки, раздражению нервыных окончаний. От того могут возникнуть и головные боли, шум в ушах, панические атаки.
Но об этом будет отдельный разговор. Уж больно тема серьёзная.
И все потому, что вся нижняя челюсть, повторюсь, позиционируется кзади от нормы. И очень часто эта ее неправильная задняя позиция обусловлена (и сопровождается) так же дистально расположенной верхней челюстью. Либо недоразвитием верхней челюсти в той самой премаксиллярной зоне, а стало быть ее (верхней челюсти) укорочением. И вместо того, чтобы вывести нижнюю челюсть вперед, провести декомпрессию ВНЧС, и разгрузив сустав снять симптомы дисфункции (а часто это боль!), мы пытаемся решать эту проблему на уровне зубов.
И как решаем? С помощью удаления. А удаляя премоляры, мы как раз и получаем все вышеперечисленные проблемы.
Кроме того, сокращая длину и так короткой верхней челюсти, мы просто «увековечиваем» дистальное положение челюсти нижней. И тем самым просто «хороним» височно-нижнечелюстной сустав. И играем на руку дальнейшему развитию и закреплению уже на скелетной и зубном уровнях той самой его дисфункции со всей ее симптоматикой. Такой вот замкнутый и порочный круг…
По поводу небольшой ценности премоляров в функциональном аспекте… Здесь тоже есть о чем поспорить. А какие зубы осуществляют первое соприкосновение при закрывании рта? Какие зубы первыми осуществляют жевательное движение? Да именно премоляры. И это очень важные в функциональном плане зубы. И место их нахождения в челюсти — это очень чувствительная зона для всякого рода скелетных и краниальных перекосов.
ВЫВОД:
Показания к лечению с удалением премоляров все же есть. Но! Они настолько узкие, настолько специфичные и настолько редко встречаются, что мы даже не будем их обсуждать. Эти показания впору отнести скорее в разряд исключений. А исключения, как известно, лишь подтверждают правила. Потому лечение с удалением премоляров никак не может быть обычной, рутинной, повсеместной и повседневной практикой. Ортодонтам необходимо более тщательно анализировать последствия такого лечения. И более вдумчиво поводить диагностику пациентов. И тогда ряды пациентов с разного рода болевыми синдромами, перекошенными лицами, да и просто пациентов неудовлетворённых проведенным Вами лечением, будет заметно сокращаться.
Возможные осложнения после экстракции зубов
Осложнения могут появиться во время операции, а также после нее и бывают местными и общими. Общие: обморок, редко – шок. Их причиной является психоэмоциональное напряжение пациента, иногда боль из-за некачественной анестезии.
Местные осложнения:
- Перелом удаляемого зуба (коронки или корня) ;
- Вывих или перелом расположенного рядом зуба;
- Травма мягких тканей полости рта;
- Вывих или перелом челюсти;
- Перфорация дна околоносовой пазухи;
- Проталкивание зубного корня в гайморову пазуху;
- Кровотечение;
- Альвеолит.
Чем опасно преждевременное удаление молочных зубов
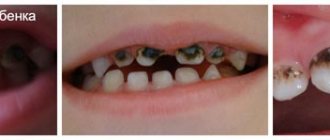
Нарушения речи, торможение роста костей и ненужные боли — вот лишь некоторые из неприятных последствий неправильного ухода за молочными зубами. Некоторые родители ошибочно считают, что за молочные зубы не стоит переживать, если они все равно выпадут. Преждевременная потеря временных зубов, то есть за 3-4 года до даты их физиологической потери, в зрелом возрасте приводит к неприятным последствиям — скученности или различным видам неправильного прикуса.
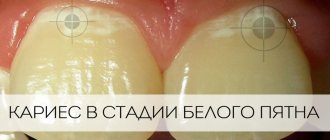
Молочные зубы имеют специфическую структуру и очень подвержены кариесу. Их преждевременная потеря чаще всего вызвана запущенным кариесом или механическими травмами. Если молочные зубы начинают портиться, быстро возникает воспаление пульпы, а затем легко возникает воспаление с осложнениями вокруг периапикальных тканей или абсцессов. В таких случаях зачастую невозможно провести лечение корневых каналов. Остается только удаление молочного зуба. Весь процесс боли и лечения подвергает малыша множеству неприятностей, и от этого стоит его защитить.
Показания к удалению
Здоровые, правильно расположенные третьи моляры, с хорошим доступом в полости рта для возможного лечения, удалять не нужно. К проведению подобной операции существуют четкие показания, и при их наличии удалять следует обязательно, не дожидаясь осложнений:
- Глубокий кариес зуба мудрости, а также отсутствие нормального доступа для полноценного лечения.
- Хронические воспалительные процессы, причиной которых являются третьи моляры, в том числе в тех случаях, когда зуб мудрости вызвал воспаление десны.
- Хронические травмы слизистых рта из-за неправильно расположенной «восьмерки».
- Ретинированные или дистопированные зубы.
- Необходимость в проведении ортодонтического лечения дефектов прикуса, если врач считает, что «восьмерки» будут мешать зубному ряду занимать правильное положение.
Во всех указанных ситуациях удалять «восьмерки» рекомендуется не откладывая.
Зачем же нужны зубы мудрости?
Зачем нашему организму вообще нужны третьи моляры? По сути, это рудименты, которые сегодня прорезываются далеко не у всех людей – примерно у трети всего населения планеты нет даже зачатков третьих моляров, хотя еще несколько тысяч лет назад зубы мудрости росли абсолютно у всех взрослых людей. Жевательную функцию они практически не выполняют, поскольку с ней обычно справляются остальные здоровые зубы.
Сегодня «восьмерки» нужны разве что как «запасной вариант» на случай, когда выпадут или будут сильно повреждены первые и вторые моляры, а также в качестве фактора, предотвращающего расшатывание соседних зубов. Также они могут служить опорой при протезировании – но, опять же, во всех указанных случаях речь идет о здоровых и правильно прорезавшихся «восьмерках». В том же случае, когда у человека во рту гнилые зубы мудрости, ни одной из указанных функций они выполнять не смогут и их лучше удалить, чтобы не подвергать риску инфицирования остальной зубной ряд.
Диагноз и лечение вторых моляров верхней челюсти с двумя небными корнями
Кроме идеальных знаний морфологии корневой системы, каждый врач при эндодонтическом лечении должен знать и распространенность индивидуальных аббераций, отклоняющихся от нормальной анатомии, для того чтобы идентифицировать все изменения и особенности структуры корней еще до начала лечения. В клинической практике обычной рентгенографии и операционного микроскопа в принципе достаточно для объективной оценки анатомии корневого канала, но добиться какой-то более строгой детализации с помощью данных методов довольно сложно. Именно для этого в эндодонтии используют конусно-лучевую компьютерную томографию (КЛКТ), которая является просто критически необходимым инструментом диагностики, позволяющим комплексно оценить все особенности морфологии корней (чаще всего в этом нуждаются моляры верхней челюсти). Одной из самых необычных и редких форм анатомических аберраций представляется случай верхнечелюстного второго моляра с двумя разделенными небными корнями. Данная статья представляет клинический случай лечения пациента с вышеупомянутыми особенностями корневой системы.
Клинический случай
26-летний пациент обратился за помощью в отделение терапевтической стоматологии и эндодонтии университета в Белграде со следующими симптомами, которые беспокоили его на протяжении нескольких недель:
- спонтанные приступы болевых ощущений в области левого моляра верхней челюсти;
- умеренное ощущение боли при приеме твердой пищи.
Из анамнеза также удалось узнать, что:
- никаких других симптомов не наблюдалось, иррадиации боли не было;
- данный зуб проходил эндодонтическое лечение несколько лет назад;
- два зуба на беспокоящей стороне верхней челюсти были удалены как минимум десять лет назад.
В ходе клинического исследования удалось установить, что:
- на левой стороне верхней челюсти присутствовал только второй моляр (27 зуб) с огромной амальгамной реставрацией;
- пациент проявил умеренную чувствительность на вертикальную перкуссию щечного бугорка и болезненную реакцию на перкуссию мезиопалатинального бугорка;
- чувствительности на пальпацию вестибулярной или небной сторон около беспокоящего зуба не обнаружено;
- тесты на горячие и холодные раздражители, а также электроодонтометрия продемонстрировали негативные результаты;
- признаков патологической подвижности зуба не обнаружено.
На диагностической периапикальной рентгенограмме было обнаружено:
- частично обтурированные небный и мезиощечный корневые каналы и необтурированный дистально-щечный корневой канал;
- область небольшой рентгенопрозрачности вокруг верхушки небного корня; отсутствие отличительной границы с окружающей костной структурой гайморовой пазухи.
Пациенту объяснили необходимость повторного эндодонтического лечения, на которое он сразу же согласился, после чего был составлен план последующих посещений.
Процедура лечения
Старая амальгамная реставрация и прокладка из фосфат-цемента были полностью удалены, а стенки полости были дополнительно отпрепарированы для того, чтобы обеспечить четкую видимость и прямолинейный доступ ко всем устьям корневых каналов. Отверстия небного и мезиощечного корневых каналов были обтурированы материалом фосфат-йодного цемента и гуттаперчевыми штифтами. Приблизительно 3 мм дистальнее от устья обтурированного небного корневого канала было обнаружено овальное отверстие с перфорацией. Дальнейшая оценка пульповой камеры проводилась с помощью увеличительных лупов (4,5Х) и эндодонтического зонда Endodontic Probe Orifice Opener (DENTSPLY Maillefer). С помощью зонда и К-файла 10 размера в области овального отверстия был обнаружен второй небный канал (дистально-палатинальный). Устье дистально-щечного корневого канала было скрыто под коричневыми отложениями третичного дентина и находилось примерно на 2 мм дистальнее от обтурированного устья мезиощечного канала и примерно на 2 мм более щечно от устья дистально-небного канала. Устье дистально-щечного канала было слегка расширено с помощью инструмента для того, чтобы в дальнейшем легко было его идентифицировать. Второй мезиощечный корневой канал не был найден даже под контролем луп после применения декальцинирующего раствора (17% ЭДТА).
После консультаций и получения согласия пациента, было решено провести всю процедуру в два этапа. Сначала с помощью вращающихся никель-титановых файлов, ПроТейперов D1, D2 и D3 (DENTSPLY Maillefer) и ручных H-файлов (DENTSPLY Maillefer) удалили корневые пломбы из мезиощечного и мезионебного корневых каналов. Дальнейшую инструментальную обработку данных каналов проводили возвратно-поступательными движениями с использованием WaveOne файлов (DENTSPLY Maillefer): мезиопалатинальный канал инструментом с черной маркировкой (# 40), мезиощечный — с красной (# 25). Рабочая длина была определена и проверена несколько раз в ходе лечения посредством электронного апекслокатора (RomiApex A-15, Romidan).
Дистально-небный корневой канал был пройден примерно до отметки 1-1,5 мм от апикального отверстия с помощью К-файлов 10 и 15 размеров. Коронковая часть канала расширялась с помощью боров Gates–Glidden 3 и 2 размеров. Та же процедура была выполнена в дистально-щечном корневом канале. Таким образом, удалось добиться прямого доступа и видимости всех четырех каналов (фото 1).
Фото 1. Прямолинейный доступ ко всем четырем каналам 27 зуба.
Под двумя разными горизонтальными углами были сделаны рентгенограммы с К-файлами во всех четырех каналах, но только лишь на одном снимке удалось дифференцировать все четыре из них (фото 2) с неопределенными контурами апикальных частей корней. Мезиопалатинальный канал заполнили гидроксидом кальция, а бумажный штифт, пропитанный 2% раствором хлоргексидина (R4, Septodont), оставили в мезиощечном корневом канале. Ватный тампон, пропитанный хлоргексидином, оставили в пульповой камере, а полость закрыли временным пломбировочным материалом. Через две недели дистально-палатинальный и дистально-щечный корневые каналы были осторожно отпрепарированы с использованием той же техники WaveOne, что и для МП и МБ корневых каналов: дистально-палатинальный канал инструментом с черной маркировкой (# 40), а дистально-щечный – с красной (# 25). Рабочую длину определяли и проверяли аналогично.
На протяжении всего эндодонтического лечения в качестве ирригантов во всех четырех каналах использовали растворы 2,2% гипохлорита натрия и 10% лимонной кислоты. Каждый из четырех каналов был окончательно промыт 40 мл 2,2% раствора NaOCl, высушен и обтурирован Acroseal (Septodont) с одним гуттаперчевым штифтом соответствующей конусности (DENTSPLY Maillefer; фото 3).
Фото 2. Идентификация всех четырех каналов 27 зуба на прицельной рентгенограмме.
Фото 3. Обтурированные устья корневых каналов 27 зуба.
Результаты внутриротовой ретро-альвеолярной рентгенографии после лечения имели относительно низкое качество вследствие наложения и интерференции нижней скуловой дуги и смежных костных структур, поэтому объективно оценить состояние периапикальных тканей было крайне сложно (фото 4). С согласия пациента было проедено КЛКТ-сканирование, которое позволило не только проверить результат лечения, но и задокументировать чрезвычайно редкий клинический случай. С формированием небольшого поля зрения (50 х 50 мм) и при использовании аппарата SCANORA 3Dx (Soredex) результаты лечения были зарегистрированы сразу же после лечения и в шестимесячный отдаленный период. На отредактированных изображениях (OnDemand3D, Cybermed) четко визуализировались два отдельных небных корня, а также их положение относительно двух щечных корней и соседних анатомических структур, но самое главное – удалось объективно оценить качество обтурации всех четырех корневых каналов (фото 5-9).
Фото 4. Интраоральная рентгенография 27 зуба не обеспечила объективной информации относительно качества лечения.
Фото 5. Аксиальный срез на середине длины корней.
Фото 6. Аксиальный срез в апикальной области.
Фото 7. Саггитальный срез 27 зуба.
Фото 8. Детализированный вид 27 зуба после лечения
Фото 9. Объемно-рендерный вид и многоплоскостные реформаты 27 зуба после лечения.
Выводы и ключевые моменты
Тщательная оценка внутренней анатомии пульповой камеры является крайне важной для обнаружения всех корневых каналов. Верхний второй моляр с двумя отдельными небными корнями является редкой анатомической абберацией, и, по нашим данным, такой клинический случай удается обнаружить только один раз в десять лет. Изображения КЛКТ обеспечивают более точную и достоверную информацию о корнях и морфологии корневой системы по сравнению с обычными рентгенограммами. Кроме того, использование КЛКТ-изображений обеспечивает получение более предсказуемых и успешных результатов эндодонтического лечения.
Автор: Katarina Beljic-Ivanovic, Assistent Proffesor, Serbia
Лечение молочных зубов у врача
Как и у взрослых, молочные зубы детей подвержены кариесу. Лечение в клинике аналогично лечению постоянных зубов с той разницей, что можно использовать специальные пластиковые пломбы для молочных зубов белого или многих других цветов. Преждевременное удаление молочного зуба помимо температуры может исказить рост верхней или нижней челюсти, вызвать недостаточное пространство в дуге для постоянного зуба или повредить их зачатки. Вот почему так важно, чтобы молочный зуб оставался во рту до естественного замещения зубного ряда.
При прорезывании постоянных зубов молочные зубы имеют тенденцию сильно шевелиться. Это может сопровождаться гнойными воспалительными процессами. Тогда лучше удалять молочный зуб. Когда появляются первые постоянные моляры, стоит задуматься о пломбировании зубов. Процедура заключается в их закреплении специальным лаком, защищающим от гниения. Лечение абсолютно неинвазивное и безболезненное. Оптимальное время постановки пломб — около 6 лет.