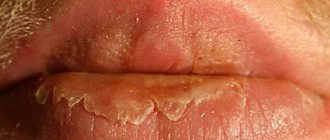
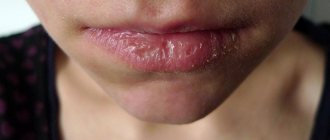
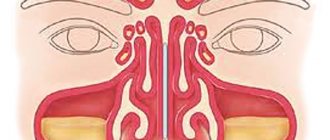
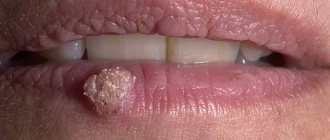
Меланома слизистой оболочки является относительно редким заболеванием и составляет менее 1% всех меланом.
Эти образования обладают гораздо более агрессивным ростом по сравнению с кожными формами, склонны к активному метастазированию в региональные и отдаленные участки, часто рецидивируют, что и обусловливает высокие показатели смертности. Прогноз при меланомах слизистых является неблагоприятным, с пятилетней выживаемостью 10–15%.
Меланомы слизистых оболочек области головы и шеи составляют половину всех меланом слизистых. Преимущественно они локализованы в проекции верхних дыхательных путей, полости рта и глотки. Остальные формы слизистых меланом относятся к урогенитальной сфере. Распределение опухолей по локализации представлено в таблице.
| Локализация меланомы | Распространённость |
| Слизистая головы и шеи | 50% |
| Слизистая ректальной области | 25% |
| Слизистая женской генитальной сферы | 20% |
| Слизистая пищеварительного тракта, конъюнктивы и уретры | 5% |
По мнению учёных, в отличие от других дерматологических раков, меланома слизистых не зависит от воздействия ультрафиолета. Кроме того, для этой разновидности опухолей нет очевидных факторов риска, в том числе зависимости от семейного анамнеза.
Меланома слизистых оболочек поражает следующие органы:
- полости рта и носа;
- придаточные пазухи носа;
- трахею и бронхи;
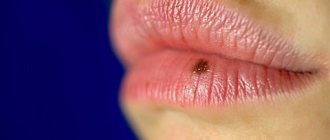
- губы;
- глотку;
- пищевод;
- желудок;
- кишечник;
- желчный пузырь;
- аноректальную область;
- вульву и влагалище;
- уретру и мочевой пузырь;
- конъюнктиву глаза.
Для удобства меланомы слизистых иногда разделяют на три подгруппы:
- меланомы слизистой оболочки ЖКТ;
- респираторные;
- мочеполовые меланомы.
С учетом тенденции к раннему лимфогенному и гематогенному метастазированию иногда сложно установить, является опухоль слизистой первичной или метастатической. В зависимости от локализации опухоль будет обладать теми или иными особенностями. Так, например, первичные меланомы полости рта, носа, глотки, а также аноректальной и генитальной сфер вначале развиваются в радиальном направлении, увеличиваются по площади, принимая вид пятна; только потом они обретают объем, возвышаясь над поверхностью слизистой, и начинают инфильтрировать подлежащую основу.
Некоторые меланомы слизистых оболочек развиваются из клеток меланоцитов, которые присутствуют в тканевой структуре органа (губы, нос, полость рта, аноректальная область и т.д.). Развитие первичных меланом на слизистой органов, где изначально отсутствуют пигментные клетки (трахея, бронхи), можно объяснить нарушениями тканевого эмбрионального развития.
Виды и классификация
В соответствии с международной классификацией стадий рака (TNM) от 2021 года, выделяют несколько видов меланомы слизистых оболочек.
По распространенности опухоли:
| Т3 | Новообразования, ограниченные слизистой оболочкой и лежащие непосредственно под мягкими тканями, вне зависимости от наибольшего размера или толщины |
| Т4а | Новообразования распространяются на костные структуры, глубоко лежащие мягкие ткани, кожу, хрящи |
| Т4b | Опухоли распространяются на твердую МО, скуловую кость, нервы черепа, сонную артерию |
По наличию регионарных метастазов опухоли разделяются на три вида:
| Nx | Оценить наличие регионарных метастазов нельзя |
| N0 | Регионарных метастазов нет |
| N1 | Регионарные метастазы присутствуют |
По наличию отдаленных метастазов меланома слизистых оболочек может быть трех видов:
| сМ0 | Отдаленных метастазов не обнаружено |
| сМ1 | Отдаленные метастазы присутствуют |
| рМ1 | Присутствуют гистологически подтвержденные отдаленные метастазы |
Некоторые эпидемиологические аспекты (статистика) меланомы кожи
Меланома встречается примерно в 10 раз реже, чем рак кожи и составляет 1–4 % в общей структуре злокачественных новообразований человека. Эта опухоль является одной из наиболее злокачественных и характеризуется быстрым ростом и ранним бурным лимфогенным и гематогенным метастазированием.
Около половины случаев развития меланомы приходится на лиц в возрасте 30–50 лет. Крайне редко опухоль может развиваться у детей. Меланома может развиваться на коже любой области тела, но излюбленной ее локализацией у женщин являются нижние конечности (голень), а у мужчин – туловище (спина). У пожилых людей опухоль несколько чаще локализуется на коже лица.
За последние десять лет ежегодное число случаев заболевания меланомой кожи в Беларуси увеличилось в 1,5 раза: с 461 случая в 2001 году до 676 — в 2010 году. В целом каждые 6-8 лет в мире отмечается удвоение числа больных меланомой.
Примерно в половине случаев меланома развивается на внешне здоровой коже, в остальных случаях — на месте врожденных или приобретенных пигментных невусов и меланоза Дюбрея.
Симптомы
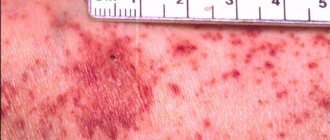
Болезнь наиболее опасна тем, что примерно в трети случаев ее признаки отсутствуют, то есть меланома протекает бессимптомно. Другие две трети пациентов отмечают следующие первые признаки заболевания:
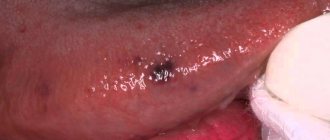
- изъязвление слизистой оболочки;
- кровотечения в зоне поражения опухолью;
- узловатое или мокулярное новообразование, которое может иметь различные оттенки – красноватый, коричневый, фиолетовый, черный, серый, белый;
- впервые отмечаемая болезненность, вызванная ношением ортопедических приспособлений полости рта.
Группы риска и факторы, предрасполагающие к развитию меланомы кожи.
К группе повышенного риска развития меланомы относятся лица:
- с белой кожей, рыжими волосами, с голубыми, серыми или зелеными глазами;
- постоянно обгорающие на солнце;
- перенесшие солнечные ожоги и длительно пребывавшие на солнце, особенно в возрасте до 20 лет;
- имеющие среди близких родственников, больных меланомой (другим раком кожи);
- имеющие более 100 родинок на теле или более 50 в возрасте до 20 лет;
- имеющие меланоз Дюбрея (пpедpаковое заболевание кожи).
Хорошо известны случаи установления диагноза меланомы после травмы пигментного невуса кожи (родинки). Меланома нередко возникает после случайной или намеренной (срезание, выжигание) травмы родинки. Иногда для возникновения меланомы достаточно 1 — 2 травм.
Травматизация невуса может быть хронической и происходить незаметно. Например, хорошо накрахмаленным воротничком рубашки травмируются родинки шеи, бюстгальтерами — туловища. Хронически травмируются родинки, локализующиеся на подошвах стоп, ладонях, промежности.
Предполагается влияние некоторых гормонов на развитие и клиническое течение меланомы. Половое созревание, беременность и климактерическая перестройка расцениваются как факторы риска развития меланомы из пигментных невусов.
Определенную роль играет генетическая предрасположенность (семейные случаи меланомы).
Методы диагностики
Чтобы не пропустить данное заболевание и выявить его на как можно более ранней стадии, нужно регулярно посещать отоларинголога и стоматолога для планово-профилактических осмотров слизистых оболочек полости рта и ЛОР-органов.
Также для выявления патологии применяются следующие лабораторные и аппаратные методики:
- МРТ, КТ, УЗИ (проводится исследование вторичного поражения областей, в которых расположены регионарные и отдаленные метастазы);
- биопсия, после которой полученный биоматериал направляется в лабораторию для цитологического и гистологического исследования;
- определение наличия мутаций в генах BRAF и C-KIT.
Как выявляется меланома кожи?
Наиболее эффективным методом раннего выявления меланомы кожи является периодическое самообследование кожных покровов. Существует своего рода «азбука меланомы», описывающая ряд признаков перерождения родинки, обозначаемых первыми четырьмя буквами латинского алфавита:
- A (asymmetry) — асимметричность: форма «хороших» родинок чаще бывает симметричной;
- B (border irregularity) — края родинки обычно ровные и четкие. Неровный, фестончатый контур более характерен для меланомы;
- C (color) — доброкачественные невусы окрашены более или менее равномерно. Неодинаковый цвет разных частей новообразования более характерен для переродившейся родинки;
- D (diameter) — диаметр родинки более 6 мм: чем больше родинка, тем больше вероятность ее перерождения. На злокачественное перерождение указывают различного рода изменения ранее существовавшей родинки. Установлено, что пигментные образования на коже, которые регулярно меняли форму и цвет, оказывались меланомой в 4 раза чаще, чем те, у которых внешний вид оставался неизменным. Поэтому к первым четырем буквам «азбуки меланомы» добавили пятую;
- E (evolving) — появление любых внешних изменений родинки, которыми наиболее часто являются: изменение цвета (уменьшение или резкое усиление пигментации); нарушение или полное отсутствие рисунка кожи в области невуса, «лаковая» поверхность или шелушение; появление воспалительного ареола вокруг родинки (краснота в виде венчика); изменение конфигурации по периферии, размывание контура невуса; увеличение размера невуса (особенно в возрасте старше 30 лет) и его уплотнение; зуд, жжение, покалывание в области родинки; появление трещин, изъязвлений в области родинки, кровоточивости; выпадение имевшихся на родинке волосков; внезапное исчезновение родинки (особенно после загара на солнце или в солярии).
Очень ценную дополнительную уточняющую информацию можно получить, выполнив дерматоскопическое исследование пигментного новообразования кожи, позволяющее дать визуальную оценку новообразования при 10-40-кратным увеличении.
Лечение
При терапии такого заболевания применяется мультидисциплинарный, то есть комплексный подход. Применяются следующие методики лечения в различных сочетаниях:
- хирургическое вмешательство, при котором удаляется первичный очаг, а далее решается вопрос о необходимости шейной лимфодиссекции (удалении лимфоузлов на шее);
- адъювантная лучевая терапия;
- адъювантная химиотерапия;
- иммунотерапия (если подтверждено наличие мутации в генах BRAF и C-KIT).
Меланома кожи лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Содержание:
- Общие сведения про меланому
- Какие бывают формы меланомы? Поверхностно распространяющаяся меланома
- Узловая меланома
- Злокачественная лентиго-меланома
- Акральная меланома
- Атипические (диспластические) невусы
- Первичная метастатическая меланома
- Хирургическое лечение меланомы кожи
Стадии заболевания
Предлагаем ознакомиться со стадиями заболевания. Таблица стадирования основана на международной классификации стадий рака (TNM). Каждой стадии присваиваются определенные виды меланомы, которые мы представляли выше в таблицах.
| Стадия | Т | N | M |
| III | Т3 | N0 | M0 |
| IVa | T4a T3-T4a | N0 N1 | M0 |
| IVb | T4b | Любое N | M0 |
| IVc | Любое T | Любое N | M1 |
Провоцирующие факторы
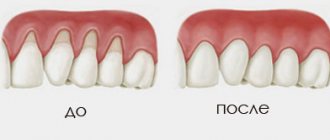
Прямых причин, которые влияют на образование меланомы десен, не установлено. Однако существуют различные факторы, оказывающие негативное влияние на мягкие ткани, вследствие чего создается благоприятная среда для развития опухолевых клеток на деснах.
Заболевания
Хронические и воспалительные болезни десен (пародонтит, папиллома и другие) при несвоевременном лечении способны порождать злокачественные новообразования.
Повреждения
Люди, чьи десна регулярно подвергаются механическим повреждениям, чаще болеют меланомой. К таким повреждениям зачастую приводят коронки, протезы и пирсинг.
Кроме того, непрофессиональное удаление зубов также повреждает десну и может привести к ее воспалению и дальнейшему развитию раковой опухоли.
Неправильный образ жизни
Курение, наркомания и алкоголизм считаются провокаторами различных заболеваний, в том числе и меланомы десны.
Неправильное питание
Мягкие ткани десен очень чувствительны. Употребление слишком горячей или острой пищи со временем приводит их к большей уязвимости.
Если у человека наблюдается совокупность вышеперечисленных причин, то риск заболеть меланомой десны повышается минимум в два раза.
Прогноз
Процент выживаемости пациентов, которые получили комбинированное лечение, составляет 4,5-49,2%.
Факторы, существенно влияющие на прогноз выживаемости:
- есть ли регионарные метастазы;
- есть ли отдаленные метастазы;
- какая стадия – IVa, IVb, IVc;
- инвазия (прорастание) новообразования в подлежащие ткани;
- нерадикальное (неполное) хирургическое удаление первичного очага заболевания;
- локализация новообразования (так, у пациентов с МСО полости рта регионарные метастазы появлялись в 36,4% случаев, у больных с МСО полости носа и придаточных пазух – в 7,8% случаев).
Какие бывают формы меланомы кожи
Основными клиническими формами меланомы являются:
- поверхностно-распространяющая (39-75 %);
- узловая;
- злокачественная лентиго-меланома;
- акральная меланома.
Поверхностно распространяющаяся меланома (плоская, радиально растущая меланома)
Опухоль развивается одинаково часто как на неизмененной коже, так и из пигментного невуса. Может локализоваться на открытых и закрытых участках кожного покрова, преимущественно на нижних конечностях у женщин и верхней половине спины у мужчин. Представляет собой бляшку неправильной конфигурации с фестончатым контуром, очагами регрессии и обесцвечивания, мозаичной окраски, кератозом на поверхности. В среднем через несколько лет на бляшке возникает узел, свидетельствующий о переходе горизонтального роста в вертикальный.
Узловая меланома
Узловая меланома, составляющая 10-30 % всех меланом кожи, является наиболее агрессивной разновидностью опухоли. Новообразование обычно появляется на неизмененной коже. Клинически представляет собой узел, реже полиповидное образование на коже. Больные отмечают быстрое, в течение нескольких месяцев, удвоение объема узла, его раннее изъязвление и кровоточивость. Наиболее частой локализацией является кожа спины, шеи, головы, конечностей. Гистологически выявляется инвазия атипичных меланоцитов на разную глубину дермы и подкожной жировой клетчатки.
Злокачественная лентиго-меланома
Меланома типа злокачественного лентиго составляет около 10-13 % всех меланом и характеризуется длительной фазой горизонтального роста. В типичных случаях возникает у пожилых людей на открытых участках кожи лица и шеи в виде пятен или бляшки черно-коричневого цвета. Этот тип меланомы мене агрессивен, чем другие плоские меланомы.
Акральная меланома
Акральная меланома возникает в ложе ногтя и составляет около 8 % всех меланом кожи. Обычно представляет собой темное пятно под ногтем, что крайне затрудняет ее своевременную диагностику.
Уважаемые пациенты!
Еще около 40 лет назад меланома кожи была относительно редким заболеванием. Однако в последние десятилетия частота ее значительно увеличилась, и годовые темпы роста составляют до 5%. Чем опасна меланома?
Причины развития и факторы риска
Меланома — это одна из разновидностей кожных злокачественных новообразований, которая развивается из пигментных клеток – меланоцитов, продуцирующих меланины, и характеризующаяся агрессивным, часто непредсказуемым и вариабельным характером клинического течения.
Наиболее частая ее локализация — кожные покровы, значительно реже — слизистая оболочка глаз, полости носа, рта, гортани, кожа наружного слухового прохода, заднепроходного отверстия, женских наружных половых органов. Эта опухоль является одной из наиболее тяжелых форм рака, непропорционально часто поражающей людей молодого (15-40 лет) возраста, и занимающей 6-е место в числе всех злокачественных опухолей у мужчин и 2-е место — у женщин (после рака шейки матки).
Она может развиваться самостоятельно, но чаще «маскируется» на фоне родимых пятен, что не вызывает беспокойства у людей и создает значительные трудности для врачей в плане ее максимально ранней диагностики. В том, как быстро развивается и трудно выявляется на начальных стадиях это новообразование, заключается еще одна опасность, часто мешающая своевременной диагностике. Уже в течение 1 года оно распространяется (метастазирует) в лимфатические узлы, а вскоре по лимфатическим и кровеносным сосудам, практически, во все органы — кости, головной мозг, печень, легкие.
Причины
Основной современной теорией возникновения и механизма развития меланомы является молекулярно-генетическая. В соответствии с ней в нормальных клетках происходит повреждение ДНК по типу генных мутаций, изменения числа генов, хромосомных перестроек (аберраций), нарушения хромосомной целостности, ферментной системы ДНК. Такие клетки становятся способными к опухолевому росту, неограниченному размножению и быстрому метастазированию.
Подобные нарушения вызываются или провоцируются повреждающими факторами риска экзогенного или эндогенного характера, а также их сочетанным воздействием.
Экзогенные факторы риска:
Химические, физические или биологические агенты внешней среды, обладающие непосредственным воздействием на кожу.
Физические факторы риска:
- Ультрафиолетовый спектр солнечного излучения. .
- Повышенный фон ионизирующей радиации.
- Электромагнитное излучение — опухоль встречается чаще среди лиц, профессионально связанных с телекоммуникационным оборудованием и электронной промышленностью.
- Механическая травма родимых пятен, независимо от ее кратности, представляет собой высокий риск. Окончательно неясно, является ли она причиной или пусковым механизмом, однако этот фактор сопутствует 30-85% случаев заболевания меланомой.
Химические факторы имеют значение преимущественно среди работающих в области нефтехимической, угольной или фармацевтической промышленности, а также в производстве резины, пластмасс, винил- и поливинилхлорида, ароматических красителей.
Из биологических факторов наибольшее значение имеют особенности питания. Высокий уровень ежедневного употребления в пищу белков и жиров животного происхождения, низкое потребление свежих фруктов и овощей с высоким содержанием витаминов “A” и “C”.
В отношении систематического употребления алкогольных напитков теоретически предполагается возможность провоцирования ими роста меланом, но практических подтверждений этому нет. Точно доказано отсутствие связи между употреблением напитков, содержащих кофеин (крепкий чай, кофе), и злокачественными новообразованиями. Поэтому питание при меланоме кожи должно быть сбалансированным преимущественно за счет продуктов растительного происхождения, особенно фруктов и овощей, и содержать богатое количество витаминов и антиоксидантов (черника, зеленый чай, абрикосы и др.).
Прием оральных контрацептивных препаратов, а также эстрогенных средств, назначаемых с целью лечения нарушений менструального цикла и вегетативных расстройств, сопутствующих периоду менопаузы. Их влияние на развитие меланомы пока остается только предположением, поскольку четкой взаимосвязи не прослеживается. Эндогенные факторы риска подразделяются на две группы, одну из которых составляют факторы, являющиеся биологической особенностью организма:
- низкая степень пигментации — белая кожа, голубые и светлые глаза, рыжий или светлый цвет волос, большое количество веснушек, особенно розовых, или тенденция к их возникновению;
- наследственная (семейная) предрасположенность — значение имеет в основном заболевание меланомой у родителей; риск повышается, если болела мать или в семье было более двух человек с меланомой;
- антропометрические данные — более высокий риск ее развития у людей с площадью кожи более 1,86 м2;
- эндокринные расстройства — высокое содержание половых гормонов, особенно эстрогенов, и меланостимулирующего гормона (мелатонин), вырабатываемого в средней и промежуточной долях гипофиза; уменьшение их продукции в возрасте после 50 лет совпадает со снижением частоты развития меланомы, хотя отдельные авторы, наоборот, свидетельствуют об увеличении ее частоты в старшем возрасте;
- состояния иммунодефицита;
- беременность и лактация, стимулирующие трансформацию пигментных невусов в меланому; это свойственно преимущественно для женщин с поздней первой беременностью (в возрасте после 31 года), и беременностью крупным плодом.
Вторая группа — это невусы, представляющие собой кожные изменения патологического характера и характеризующиеся максимальной степенью вероятности перерождения в меланому, а также являющиеся ее предшественниками. Это доброкачественные образования, состоящие из пигментных клеток (меланоцитов) разной степени зрелости (дифференцировки), расположенных в различном количестве в разных слоях кожи. Врожденный невус называется родимым пятном, но в быту все образования этого типа (врожденные и приобретенные) называют родимыми пятнами. Наибольший риск представляют собой черные или темно-коричневые пигментные невусы размером от 15 мм и более.
Симптомы меланомы
На начальных этапах развития злокачественной опухоли на здоровой коже, а тем более на фоне невуса, явных визуальных отличий между ними мало. Доброкачественные родимые пятна характерны:
- Симметричной формой.
- Плавными ровными очертаниями.
- Равномерной пигментацией, придающей образованию окраску от желтой до коричневой и даже иногда черной.
- Плоской поверхностью, находящейся на одном уровне с поверхностью окружающей кожи или незначительно равномерно над ней возвышающейся.
- Отсутствием увеличения в размерах или незначительным ростом в течение длительного времени.
Как выглядит меланома?
Она может иметь вид плоского пигментного или непигментированного пятна с небольшим возвышением, округлой, полигональной, овальной или неправильной формы с размером в диаметре более 6 мм. Она длительное время может сохранять гладкую блестящую поверхность, на которой в дальнейшем возникают небольшие изъязвления, неровности, кровоточивость при незначительной травме.
Пигментация чаще носит неравномерный характер, но более интенсивная в центральной части, иногда с характерным ободком черной окраски вокруг основания. Окраска всего новообразования может быть коричневой, черной с синеватым оттенком, багровой, пестрой в виде отдельных неравномерно распределенных пятнышек.
В ряде случаев оно приобретает вид разросшихся папиллом, напоминая «цветную капусту», или форму гриба на широком основании или на ножке. Рядом с меланомой иногда возникают дополнительные отдельные или сливающиеся с основной опухолью очаги («сателлиты»). Изредка опухоль проявляется ограниченным покраснением, превращающимся в постоянную язву, дно которой заполняется разрастаниями. При развитии на фоне родимого пятна злокачественная опухоль может развиваться на его периферии, формируя асимметричное образовани
Большое значение имеет знание достоверных и значимых симптомов перехода доброкачественных образований в активное состояние. Как распознать злокачественное образование и момент трансформации в него родимого пятна? Ранние признаки следующие:
- Увеличение плоскостных размеров до того неизменной или очень медленно увеличивающейся родинки, или быстрый рост вновь возникшего невуса.
- Изменение формы или очертаний уже существовавшего образования. Возникновение на каком-либо его участке уплотнений или асимметрии контуров.
- Изменение цвета или исчезновение равномерности окраски существовавшего или приобретенного «родимого» пятна.
- Изменение интенсивности (увеличение или уменьшение) пигментации.
- Появление необычных ощущений — зуд, покалывание, жжение, «распирание».
- Возникновение покраснения вокруг родимого пятна в виде венчика.
- Исчезновение волос с поверхности образования, если они были, исчезновение кожного рисунка.
- Появление трещин, шелушения и кровоточивости при незначительных травмах (легкое трение одеждой) или даже без них, а также разрастаний по типу папилломы.
Наличие одного из этих симптомов, а тем более их сочетание — повод для обращения пациента в специализированное лечебно-профилактическое учреждение онкологической направленности для проведения дифференциальной диагностики и решения вопроса о том, как лечить меланому, что зависит от ее типа и стадии развития.
Диагностика злокачественной опухоли осуществляется в основном посредством:
- Ознакомления с жалобами пациента, уточнения характера изменений «подозрительного» образования, его визуального осмотра, осмотра всего пациента в целях подсчета количества родимых пятен, выделения среди них отличающихся и дальнейшего их исследования.
- Проведения общеклинических исследований крови и мочи.
- Аппаратной дерматоскопии, позволяющей осмотреть в кожных слоях, увеличенных в несколько десятков раз (от 10 до 40), новообразование и сделать достаточно точный вывод о его характере и границах по соответствующим критериям диагностики.
- Ультразвукового исследования органов брюшной полости, компьютерной и магнито-резонансной томографии спинного и головного мозга, рентгенографии органов грудной клетки, позволяющих определить распространение и наличие метастазов в других органах.
- Цитологическое исследование мазка (при наличии изъязвлений) или/и материала, полученного с помощью пункции лимфатического узла (в редких случаях). Иногда исследование пунктата из увеличенного лимфатического узла позволяет диагностировать наличие заболевания при кажущемся отсутствии первичной опухоли.
Главный метод — это хирургическое ножевое, лазерное или радиоволновое иссечение опухоли. При наличии метастатических очагов применяется сочетание хирургического метода с химио- и иммунотерапией.
Как удаляют злокачественное новообразование?
Если метастазы опухоли не выявлены, пораженный участок кожи на теле и конечностях иссекают на расстоянии 3-5 см от видимого ее края вместе с подкожной жировой клетчаткой, апоневрозом или мышечной фасцией. При локализации на коже лица, кистей и вблизи естественного отверстия — на расстоянии 2-3 см, на пальцах (подногтевая форма) — осуществляется ампутация или экзартикуляция, на верхних и средних отделах ушной раковины — удаление последней.
При наличии изъязвлений опухоли, которая прорастает в дерму, а также наличии метастазов в ближайшем («дежурном») лимфатическом узле проводится одновременное удаление всего «пакета» лимфоузлов с подкожной клетчаткой.
Лечение после операции
Терапия осуществляется в основном при наличии метастазов или хотя бы при подозрении на такую возможность. В этих целях применяется химиотерапия, иммунотерапия или их сочетание. Наиболее распространенные препараты для лечения — внутривенное или внутримышечное введение Циклофосфана, Имидазолкарбоксамида, Цисплатина, Дакарбамазина, Кармустина. Чаще проводится комбинированное лечение этими препаратами с Винбластином и Метатриксатом, а также с иммунопрепаратами — Интерлейкином-2 или Интерфероном-альфа. Такая комбинация способствует предотвращению возникновения рецидивов.
Меланома характеризуется низкой чувствительностью к радиоактивному излучению. Поэтому лучевая терапия проводится только как симптоматическое или паллиативное воздействие, а также в случаях отказа больного от радикальной хирургической операции. Кроме того, она иногда применяется в качестве предоперационной подготовки и после операции.
После радикального лечения все больные подлежат постоянной диспансеризации в целях своевременного выявления и лечения рецидива ракового новообразования.
Врач-дерматолог Назарова Н.Г.