Пародонт объединяет комплекс тканей, которые окружают зуб и имеют генетическую и функциональную общность: периодонт, кость альвеолы, десна, цемент корня зуба. Этот комплекс тканей обеспечивает надежную фиксацию зуба в челюстных костях.
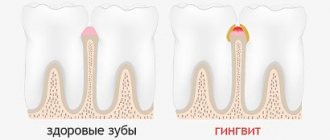
Заболевания пародонта у детей широко распространены. По данным ВОЗ, 80 % детей имеют те или иные заболевания пародонта. Они могут быть воспалительного, дистрофического и опухолевого характера. Самой большой группой заболеваний пародонта являются воспалительные (гингивиты, пародонтиты). На их долю приходится 94–96 % всех заболеваний пародонта. Гингивит (катаральный или гипертрофический, отечная форма) и пародонтит имеют одинаковый причинный фактор. Это две взаимосвязанные формы заболевания. При гингивитах воспалительный процесс ограничен только десной. Распространение воспаления на другие ткани пародонта (периодонт, цемент корня, альвеолярную кость) приводит к развитию пародонтита. Распространенность гингивитов в детском возрасте составляет 80 %, пародонтитов — 3–5 %. Наиболее часто заболевания пародонта выявляются с 9–10 лет.
Гингивиты, пародонтиты подразделяются:
— по клиническому течению: острые, хронические, обострившиеся;
— по локализации: локализованные, генерализованные;
— по степени тяжести: начальная, легкая, среднетяжелая, тяжелая формы.
В зависимости от возраста ребенка пародонтит подразделяется:
— на препубертатный пародонтит — до 11–12 лет;
— пубертатный (ювенильный) — с 12 до 17 лет;
— постпубертатный — с 17 до 21 года.
Особенности развития заболеваний пародонта у детей связаны с тем, что, во-первых, патологический процесс развивается в растущих, постоянно перестраивающихся тканях, входящих в состав пародонта, в тканях морфологически и функционально незрелых, способных неадекватно реагировать даже на незначительные повреждающие факторы. С другой стороны, патология пародонта может развиваться на фоне диспропорции роста и созревания тканевых структур как внутри системы, имеющей единые функции (зуб, периодонт, альвеолярная кость и т.д), так и в структурах и системах, обеспечивающих весь организм и приспосабливающих его к изменениям внешней среды (нервная, гуморальная, эндокринная и др.), что обусловливает возникновение заболеваний пародонта в ювенильном периоде. Кроме того, на состояние пародонта может оказывать влияние отсутствие синхронности между скоростью прорезывания постоянных зубов и темпами построения альвеолярной кости, что приводит к уменьшению зоны прикрепленной (альвеолярной) десны, удлинению клинической коронки зубов на 2–5 мм, уменьшению глубины преддверия. Поэтому при оценке клинических и рентгенологических признаков заболеваний пародонта необходимо учитывать и особенности строения пародонта в детском возрасте. Десневая бороздка у детей более глубокая, до 3 мм, а в период прорезывания зуба до 4 мм; периодонтальная щель в пришеечной области в период незаконченного формирования корней в 2 раза шире, чем у взрослых, что необходимо учитывать при анализе рентгенограмм; минерализация верхушек межальвеолярных перегородок и компактной пластинки завершается одновременно с окончанием формирования корней, то есть во фронтальном участке в возрасте 8–9 лет, а в боковых — в 14–15 лет.
Этиологические факторы воспалительных заболеваний пародонта подразделяются на местые и общие. Это разделение является условным, поскольку этиологические факторы могут быть тесно связаны между собой и с организмом ребенка. Как местные, так и общие факторы по-разному влияют на незрелые ткани пародонта в детском возрасте.
По данным ВОЗ, ведущая роль в развитии заболеваний пародонта принадлежит микрофлоре зубной бляшки, зубного налета, которая представлена преимущественно грамотрицательными и грамположительными кокками, облигатными и факультативными анаэробами, актиномицетами, простейшими, фузобактериями, дрожжевыми грибами, спириллами, спирохетами, бактероидами и др.
Образование зубного налета в большом количестве наблюдается, с одной стороны, при плохой гигиене полости рта или ее отсутствии. С другой стороны, образование обильного налета и зубной бляшки связано с нарушением механизмов естественного самоочищения, которое может быть обусловлено рядом факторов, возникающих в полости рта у ребенка: а) гипосаливация или вязкая слюна; б) травматическая окклюзия, которая наблюдается при скученности зубов, аномалиях прикуса в разных плоскостях, неправильно проводимом ортодонтическом лечении, раннем удалении молочных моляров, что приводит к перегрузке постоянных резцов; в) аномалии строения и прикрепления уздечек губ и языка, мелкое преддверие полости рта; г) нарушение функций жевания (ленивое или жевание на одной стороне), глотания (инфантильный тип), дыхания (ротовое, смешанный тип); д) вредные привычки; е) хроническая травма пародонта разрушенными зубами, неправильно наложенными пломбами, деталями ортодонтических аппаратов, при самоповреждениях подростками пародонта ногтями, ручками, заколками и т.д.; ж) недостаточная нагрузка жевательного аппарата, связанная с преобладанием в рационе тщательно обработанной мягкой пищи.
Все указанные выше факторы затрудняют вымывание микробов слюной, что приводит к нарастанию количества патогенных микроорганизмов в полости рта, нарушению динамического равновесия между нормальной и патогенной флорой ротовой полости. Под самоочищением понимают постоянную способность полости рта к очищению ее органов от детрита, остатков пищи, микрофлоры. Основную роль в этом играют слюнные железы, обеспечивающие адекватный объем секреции, ток и качество слюны, необходимые для формирования пищевого комка, удобного для разжевывания и проглатывания. Имеют значение движения нижней челюсти, языка, губ, щек, а также нормальное строение зубочелюстной системы, правильно протекающие функции жевания, глотания, дыхания, речи, полноценная нагрузка жевательного аппарата, характер питания (преобладание грубой, жесткой пищи). В самоочищении принимает участие и пульпа зуба за счет выделения зубного ликвора на поверхность зуба. Известно, что депульпированные и расположенные вне зубной дуги зубы плохо очищаются. Через пульпу, ее сосудистую сеть, соединительнотканные структуры реализуется влияние общего состояния организма ребенка на способность поверхности зубов к самоочищению.
До 60-х годов XX века развитие воспалительных заболеваний пародонта связывали, с одной стороны, с системными заболеваниями организма (однако не был понятен механизм изменений в пародонте), с другой — с окклюзионной травмой. Но перегрузка зубов приводит к деструктивным процессам в костной ткани пародонта, а не к воспалению, да и она не у всех пациентов имеет место. И только с 60–70-х годов прошлого столетия стоматологи стали связывать заболевания пародонта с зубной бляшкой.
Клинически и экспериментально было установлено: без зубной бляшки нет пародонтита. Все причинные факторы были разделены на первичные и вторичные. К первичному комплексу причин относили зубную бляшку и вызванные ею воспалительные реакции. Вторичный комплекс причин охватывал местные и системные факторы, позволяющие реализоваться первичному комплексу. При этом воспалительные заболевания пародонта рассматривались как следствие неспецифического инфицирования пародонта микробами зубной бляшки, зубного налета. А с конца 80-х годов прошлого столетия на первое место вышла гипотеза о существовании специфической микрофлоры зубной бляшки. Были обнаружены новые микроорганизмы из группы бактероидов: Actinobacylus actinomycetemcomintans, Prevotella itermedia, Porphyromonas gingivalis, Bacteroides melanogenicus и др. Было признано существование пародонтопатогенных бактерий. Если в здоровом пародонте преобладают грамположительные аэробные микроорганизмы, а доля грамотрицательных составляет 10–15 %, то при пародонтите это соотношение становится обратным.
В настоящее время воспалительные заболевания пародонта рассматривают как оппортунистическую инфекцию, приспосабливающуюся к существованию в полости рта и вытесняющую другие, менее патогенные микроорганизмы. Эта инфекция зависит не только от присутствия патогенных специфических бактерий, но и от среды, способствующей их размножению, — локальных изменений рН, анаэробной ниши (десневые бороздки, карманы), а также от изменения резистентности организма.
В основе патогенеза воспалительных заболеваний пародонта (гингивит, пародонтит) лежит ответная иммунологически обусловленная воспалительная реакция в тканях пародонта под воздействием специфической микрофлоры. В реакции принимают участие системы неспецифического, специфического иммунитета (клеточный и гуморальный иммунитет), медиаторы воспаления.
Образующиеся медиаторы воспаления (гистамин, серотонин, брадикинин) повышают проницаемость сосудов, вызывают гиперемию, отек десны, периодонта, альвеолярной кости, а также болезненность десны. Вначале возникают симптомы гингивита (катарального или гипертрофического, отечная форма). При длительном его течении при отсутствии лечения происходит разрыхление и разрушение зубодесневого эпителиального прикрепления, прорастание эпителия в апикальном направлении с последующей резорбцией кости, за счет как цитотоксического действия микробных эндотоксинов и кислой среды, так и активации остеокластической резорбции под влиянием медиаторов воспаления (лимфокинов, лейкотриенов, интерлейкинов, простагландина Е2). Системные заболевания (эндокринные, заболевания ССС, крови, ЖКТ, гиповитаминозы, дисфункции половых желез, иммунодефицитные состояния и др.) приводят к изменению иммунобиологической реактивности организма, к снижению защитно-приспособительных реакций, обеспечивающих резистентность организма в целом и пародонта в частности. Имеются многочисленные исследования, которые свидетельствуют о существенном ослаблении неспецифических и специфических факторов иммунитета у больных с пародонтитами. В связи с этим создаются условия для реализации первичного комплекса причинных факторов. Различия в течении заболеваний пародонта определяются разным состоянием иммунитета у пациентов. Длительный контакт микрофлоры зубной бляшки с тканями пародонта может приводить к развитию аутоиммунных процессов.
Системные заболевания, безусловно, влияют на состояние пародонта, но это влияние заключается в усугублении течения уже возникшего процесса, возможно, повышают риск его возникновения, но не являются непосредственной причиной заболевания.
Патоморфологически в десне происходит следующее: отек, лимфолейкоцитарная инфильтрация, дезинтеграция мукополисхаридов, фрагментация и лизис коллагена, затем разрушение эпителиального прикрепления, коллагеновых волокон круговой связки зуба. В дальнейшем отмечаются пролиферация и погружной рост эпителия, разрушение волокон периодонта, воспалительная остеокластическая резорбция кости, обнаруживаются лимфоидные и плазматические клетки, рассасывание цемента с образованием углублений, бухт.
Пародонтит у детей: забот полон рот
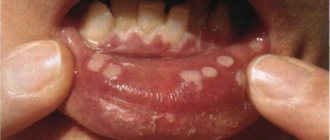
Пародонтит — это заболевание, при котором воспаляются все ткани пародонта. Происходит воспаление десен, разрушение мышечных связок, образуются патологические зубодесневые (так называемые пародонтальные) карманы, процесс затрагивает кость, затем начинают расшатываться и выпадать зубы.
Пародонтит у детей чаще всего выявляется в возрасте 9 — 10 лет. И хотя это не самое распространенное стоматологическое заболевание, оно встречается лишь у 3 — 5% детей, ничто не гарантирует, что вашего ребенка эта беда обойдет стороной.
Особенности течения пародонтита у детей заключается в том, что воспалительный процесс затрагивает функционально незрелые растущие постоянно перестраивающиеся ткани, которые порой неадекватно реагируют даже на незначительные повреждения.
Помимо стандартного деления по распространенности на локальный и генерализованный, а также на хронический и острый — по характеру протекания, детский пародонтит подразделяется на препубертатный и пубертатный.
Классификация
Пародонтит у детей бывает:
- местным и генерализованным (распространенным);
- острым и хроническим;
- пубертатным и препубертатным.
Если с первыми двумя пунктами все понятно, то на последнем остановимся более подробно.
Препубертатная форма болезни возникает, когда прорезываются молочные единицы или сразу по завершению этого процесса. Тогда зубы не могут надежно соединяться с деснами, строение костных тканей изменяется. Если несвоевременно заметить болезнь, ребенок очень рано станет беззубым. После деструктивные изменения могут перейти на зачатки постоянных единиц.
Считается, что препубертатный тип патологии вызывают:
- пониженный иммунитет;
- наличие во рту специфических микроорганизмов, запускающих процесс разрушения десен.
Пубертатный пародонтит заявляет о себе в подростковом возрасте. Его появление обуславливают такие факторы, как:
- изменения, касающиеся уровней половых гормонов;
- несоблюдение гигиены полости рта;
- невылеченные вовремя искривления зубного ряда.
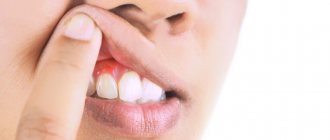
При пубертатной форме подростки жалуются на появление неприятного запаха изо рта, зуд десен и их кровоточивость, изменение консистенции слюны (она становится очень вязкой), местные отеки.
Препубертатный пародонтит
Начинается он в процессе прорезывания молочных зубов или же непосредственно по его завершении. Характеризуется нарушением соединения десны с зубом и серьезной деструкцией (изменением структуры) кости. Препубертатный пародонтит уже в очень раннем возрасте приводит к потере большого количества молочных зубов, после чего воспалительный процесс распространяется и на зачатки постоянных зубов. Причинами развития препубертатного пародонтита чаще всего являются ослабленный иммунитет, а также наличие в полости рта ребенка специфических видов микроорганизмов, изначальными носителями которых в большинстве случаев являются родители малыша.
Пародонтит
У детей чаще встречается пародонтит, локализованный в области 1–2 или группы зубов во фронтальном участке челюстей при скученности зубов или зубочелюстных аномалиях, при аномалиях строения и прикрепления уздечек языка, губ, мелком преддверии полости рта. Для пародонтита характерны следующие признаки:
— жалобы на кровоточивость десен, иногда боль в них при обострении, запах изо рта; при начальных изменениях жалобы могут отсутствовать;
— симптоматический гингивит (катаральный, гипертрофический);
— отложение над- и поддесневого мягкого налета и зубного камня;
— разрушение зубодесневого эпителиального прикрепления;
— образование пародонтальных карманов с серозным или гнойным содержимым;
— разрушение (деструкция) края альвеолы (межальвеолярных перегородок), определяемое на рентгенограмме;
— обнажение шеек и корней зубов;
— подвижность зубов и травматическая окклюзия.
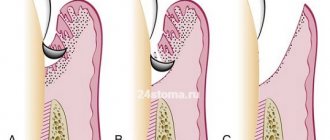
При начальной форме пародонтита жалобы могут отсутствовать, клинически определяются неярко выраженные симптомы катарального гингивита, отложение зубного налета, ложные пародонтальные карманы до 2–2,5 мм, зубы устойчивы, шейки зубов не обнажены. Рентгенологически определяются нечеткость или деструкция кортикальной пластинки на вершинах межальвеолярных перегородок и незначительный остеопороз их губчатого вещества.
При легкой форме пародонтита пациенты предъявляют жалобы на кровоточивость десен при чистке зубов, клинически определяются симптоматический катаральный гингивит, отложение зубного налета и зубного камня в небольшом количестве, пародонтальные карманы глубиной до 3,5 мм, подвижность зубов незначительно выражена или 1-й степени. На рентгенограмме определяются отсутствие кортикальной пластинки на вершинах и боковых отделах межальвеолярных перегородок, расширение периодонтальной щели в пришеечной области, в последующем — деструкция межальвеолярных перегородок до 1/3 длины корня; очаги остеопороза межальвеолярных перегородок. При хроническом течении остеопороз выражен нечетко, при обострении носит диффузный характер.
При среднетяжелой форме пародонтита появляются жалобы на кровоточивость десен во время чистки зубов и приема пищи, клинически определяются симптоматический гингивит, отложение зубного камня и зубного налета, пародонтальные карманы до 5–6 мм с серозным или гнойным отделяемым; подвижность зубов 1–2-й степени, имеет место обнажение корней зубов. На рентгенограмме определяются деструкция межзубных перегородок от 1/3 до 1/2 длины корня, расширение периодонтальной щели, остеопороз незначительный при хроническом течении, а при обострении — диффузный.
Пародонтит тяжелой формы характеризуется жалобами на кровоточивость и болезненность десен при чистке зубов и приеме пищи. Клинически определяются симптомы катарального или гипертрофического гингивита, значительные отложения над- и поддесневого камня и мягкого зубного налета, карманы глубиной более 5–6 мм, заполненные грануляциями и гнойным содержимым. На рентгенограмме — деструкция межальвеолярных перегородок в пределах 2/3 длины корня, диффузный остеопороз оставшейся костной ткани перегородок, подвижность зубов 2–3-й степени, обнажение корней, смещение зубов и травматическая окклюзия.
Диагностика пародонтита у детей
Обследование ребенка с пародонтитом начинается с изучения жалоб, анамнеза заболевания и жизни. Анамнестические данные включают сведения о физическом и интеллектуальном развитии ребенка, перенесенных и имеющихся на момент обследования общих, инфекционных заболеваниях. При осмотре ребенка обращают внимание на его осанку, поскольку она является фактором полноценного развития ребенка и фактором риска аномалии развития зубочелюстной системы.
Осмотр лица в фас и профиль в состоянии покоя и при смыкании зубов, при разговоре и мимических движениях позволяет определить функциональные отклонения в соответствии с лицевыми признаками. Так, симптом «наперстка» в виде мелкоточечного втяжения кожи на подбородке является признаком нарушения функции глотания. Обращают внимание на состояние тонуса мимических и жевательных мыщц в покое и при функции. Определяют тип дыхания (носовое, ротовое, смешанное), положение губ (сомкнуты, разомкнуты, напряжены или атоничны), состояние красной каймы губ (цвет, объем, тургор, архитектоника и т.п.), позволяющие установить нарушение основных функций зубочелюстной системы и вредные привычки. Оценивается состояние височно-нижнечелюстного сустава и лимфоидного аппарата челюстно-лицевого скелета.
Исследование преддверия полости рта позволяет судить о его глубине, выраженности и характере прикрепления уздечек губ к альвеолярному отростку, о состоянии покрывающей его слизистой оболочки, степени прорезывания зубов, положении их в зубном ряду и соотношении челюстей. Глубина преддверия полости рта определяется при горизонтальном отведении нижней губы расстоянием от края маргинальной десны до уровня перехода слизистой оболочки на губу. Преддверие считается мелким, если указанное расстояние не превышает 5 мм, средним при глубине от 5 до 10 мм и глубоким свыше 10 мм. Измеряется в миллиметрах зона прикрепленной (альвеолярной) десны, а также глубина зондирования пародонтальных карманов с помощью градуированного тупого зонда. Кроме того, должны быть определены локализация края десны относительно эмалево-цементной границы (степень обнажения корня) и наличие кровоточивости при легком зондировании.
При осмотре полости рта оценивается состояние слюнных желез, положение, размеры языка, строение и характер прикрепления уздечки языка, форма и соотношение зубных дуг, наличие скученности зубов во фронтальном участке. Проводится осмотр зубов с целью выявления кариозных поражений, оценивается качество наложенных пломб. Определяются подвижность зубов и их окклюзионные и межзубные взаимоотношения, наличие зубного налета и зубного камня.
Для объективного выявления симптомов гингивита и его распространенности используется проба Шиллера — Писарева, а определение степени воспаления десны проводится с помощью индекса РМА. Степень деструктивных изменений в пародонте определяется пародонтальным индексом. Оценка гигиенического состояния полости рта осуществляется с помощью гигиенических индексов Федорова — Володкиной, Green и Wermillion. Обязательным является определение равномерности окклюзионной нагрузки методом отпечатков (окклюзиограмма), а также рентгенографическое исследование пародонта. При подозрении на Х-гистиоцитоз проводится рентгенологическое исследование челюстей, костей черепа.
Кроме того, необходимы изучение истории развития ребенка; проведение клинических анализов крови (общего, на содержание глюкозы для исключения сахарного диабета), а также определение содержания иммуноглобулинов для исключения иммуноглобулинемии, анализ мочи общий, а при подозрении на Х-гистиоцитоз — на нейтральный жир. По показаниям проводят цитологические и микробиологические методы исследования пародонтальных карманов. Обязательно проводятся обследования ребенка у педиатра, гематолога, эндокринолога, иммунолога, детского гинеколога, психоневролога и др. с целью выявления и лечения системных заболеваний, которые могут влиять на течение и результат лечения гингивита и пародонтита.
Дифференциальная диагностика
Пародонтит необходимо дифференцировать с хроническими гингивитами и изменениями в пародонте при Х-гистиоцитозах, сахарном диабете, постоянной и циклической нейтропении и др. Некоторые затруднения возникают в дифференциальной диагностике начальных форм пародонтита с гингивитами. Решающими при этом являются данные рентгенологического исследования. При хронических гингивитах, как правило, на рентгенограмме нет изменений в альвеолярной кости, лишь в редких случаях, при длительно протекающих и нелеченных гингивитах, наблюдается остеопороз межальвеолярных перегородок. При анализе рентгенограмм нужно учитывать вариабельность форм межальвеолярных перегородок у детей, а также то, что периодонтальная щель в области шеек зубов до окончания формирования постоянного прикуса шире, чем на остальных участках, в период прорезывания зубов межальвеолярные перегородки не сформированы, кортикальная пластинка на их вершинах не определяется.
При дифференциальной диагностике пародонтита с изменениями в пародонте при Х-гистиоцитозах надо иметь в виду, что при Х-гистиоцитозах наряду с изменениями в альвеолярной кости имеются очаги деструкции костной ткани в теле и ветвях нижней челюсти. При сахарном диабете преобладает вертикальная резорбция межзубных перегородок с воронкообразными, кратерообразными карманами, не переходящая на тело челюсти. При постоянной и циклической нейтропении процесс ограничивается межальвеолярными перегородками и имеет четкие контуры.
При циклической нейтропении обострение процесса происходит через строго определенные промежутки, характерные для конкретного ребенка (чаще 21 день) и продолжаются 4–5 дней.
Препубертатный пародонтит
Возникает у детей до 11 лет. Чаще всего наблюдается генерализованная форма. Начинается заболевание во время или вскоре после прорезывания молочных зубов и проявляется нарушением прикрепления десны к зубам и тяжелой деструкцией альвеолярной кости, приводящей к преждевременному выпадению зубов у детей с трехлетнего возраста. Раннее и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты иммунитета — в крови мало моноцитов и полиморфноядерных лейкоцитов. У всех детей с рождения отмечаются пониженная сопротивляемость к инфекциям, фурункулез, гнойничковые заболевания кожи, отиты, пневмонии. Дети бледные, пониженного питания. Связывают это заболевание с микроорганизмами типа бактероидов: Porphyromonas gingivalis, Actinobacylus actinomycetemcomintans. Заражение происходит от родителей, окно инфицирования — от 1 года до 3 лет. Начинается с первичного разрушения периодонта, при этом вначале симптомы воспаления десны отсутствуют. В дальнейшем меняется архитектоника десневого края, десна как бы отступает, обнажаются шейки зубов, образуются глубокие пародонтальные карманы, затем наслаивается воспаление. Рентгенологически определяется вертикальная деструкция альвеолярной кости. В последующем возникает подвижность, перемещение и выпадение зубов. Симптомов кровоточивости, болезненности нет. Зубной камень отсутствует, зубы покрыты мягким налетом. Дети теряют вначале молочные зубы, затем процесс распространяется на зачатки постоянных зубов, они рано прорезываются, с ними происходят аналогичные изменения и к 14–15 годам все зубы выпадают. Однако патологический процесс за пределы альвеолярной кости не переходит. С выпадением постоянных зубов деструктивный процесс в челюстях прекращается.
Такие же изменения в пародонте, сочетающиеся с ладонно-подошвенным гипер- или дискератозом в виде трещин на ладонях, стопах, предплечьях, повышенной потливостью, наблюдаются и при синдроме Папийона — Лефевра. В литературе имеются данные о том, что прием антибиотиков тетрациклинового ряда при синдроме Папийона — Лефевра в период молочного прикуса предотвращает развитие в постоянном прикусе генерализованного пародонтита и выпадение постоянных зубов.
Пубертатный (подростковый) пародонтит
Существует 2 формы: локализованная и генерализованная. Локализованный пубертатный пародонтит наблюдается у практически здоровых детей и подростков без системных заболеваний. Он характеризуется быстрой и тяжелой деструкцией альвеолярной кости в области первых постоянных моляров, иногда и резцов. Клинически наблюдаются легкое воспаление (оно может отсутствовать), небольшое количество зубного налета или камня. Деструкция костной ткани прогрессирует в 3–4 раза быстрее, чем при пародонтите у взрослых. В настоящее время это заболевание связываются бактероидом типа Actinobacylus actinomycetemcomintans. В большинстве случаев возникает оно у детей, родители которых являются носителями этого микроорганизма. Попадает в ткани пародонта вскоре после прорезывания зубов. Процесс протекает при минимальной воспалительной реакции. Быстрое распространение процесса обусловлено тем, что специфическая микрофлора не только заселяет бороздку и в последующем пародонтальный карман, но и проникает в глубь тканей пародонта, в том числе и костную ткань, где достаточно стойко сохраняется. С другой стороны, этот микроорганизм обладает способностью подавлять хемотаксис лейкоцитов, и антитела в таких случаях не успевают образовываться. Пародонт позже прорезывающихся постоянных зубов редко повреждается, так как к этому моменту успевают образоваться и проявить свое защитное действие специфические антитела. Ранее это заболевание описывалось как локальный десмодонтоз, локальный моноальвеолиз по Орбану.
Генерализованный пубертатный (подростковый) пародонтит встречается редко. При этом процесс часто захватывает пародонт обеих челюстей. Характеризуется агрессивным течением, быстрой и тяжелой деструкцией альвеолярной кости. Его принято называть агрессивным, или быстропрогрессирующим, пародонтитом. По данным зарубежной и отечественной литературы, в области пораженных зубов скапливается большое количество факультативно-анаэробных грамотрицательных палочек, преимущественно Porphyromonas gingivalis. Наиболее агрессивное течение связывают с сочетанием этого микроорганизма с Actinobacylus actinomycetemcomintans и Prevotella itermedia. Именно при таком сочетании микроорганизмы проявляют резко положительное взаимовлияние.
Местные факторы
Недостаточно высокий уровень гигиены полости рта
Неумение правильно чистить зубы специальной детской зубной щеткой и нежелание регулярно проводить гигиенические процедуры приводят к скоплению в зубодесневых карманах микроорганизмов, а выделяемые ими токсины запускают воспалительный процесс.
Короткая уздечка языка или губы
Недостаточно длинные уздечки провоцируют атрофию и воспаление прилегающего участка десны за счет постоянного натяжения волокон уздечки. Воспалительный процесс локализуется в области нижних центральных зубов.
Пережевывание пищи с одной стороны
Привычка жевать пищу на одной стороне чревата скоплением налета на зубах, не участвующих в жевании. Необходимо объяснить ребенку, что еду следует разжевывать как на левой, так и на правой стороне.
Аномалии и деформации зубочелюстной системы
Развитие воспалительного процесса в тканях пародонта может быть обусловлено как функциональной перегрузкой определенных зубов, так и недостаточной нагрузкой на них. Причиной тому являются неправильный прикус или неполный комплект зубов (постоянные зубы еще не выросли, а часть молочных уже выпала).
Травмы десен
Эта группа факторов, провоцирующих возникновение и развитие пародонтита, включает хронические травмы десен разрушенными зубами или деталями брекет-систем, а также дефекты пломбирования и повреждение тканей пародонта ногтями, ручками, заколками для волос.
Характер питания
Слишком мягкая пища не способствует достаточной нагрузке на жевательный аппарат ребенка и самоочищению зубов, в результате чего происходит скопление налета у их основания, а как следствие — появление у детей зубного камня .
Причины, по которым пародонтит развивается у детей
Помимо выше названных причин заболевания, стоматологи акцентируют внимание еще на таких:
- Несвоевременное удаление мягкого и твердого зубного налета. Если ребенок не в состоянии самостоятельно очищать зубы от него, то дважды в год должен проходить процедуру профессиональной гигиены. Она абсолютно безболезненна. Ее проводит стоматолог с использованием специального оборудования. Применяя аппарат, подающий под давлением поток воздуха с мелкими абразивными частичками, доктор обрабатывает один зуб за другим. Эта простая мера является лучшей профилактикой болезней десен.
- Укороченная уздечка губы либо языка. Если не обнаружить такую особенность, прилегающий к уздечке участок десны будет находиться в постоянном напряжении. В итоге возникнет воспалительная реакция.
- Привычка пережевывать пищу только одной стороной челюсти. Тогда на противоположной стороне начнет в больших количествах скапливаться налет. Со временем он трансформируется в камни и будет раздражать слизистые оболочки. Именно поэтому важно научить малыша жевать и одной, и другой стороной челюсти.
- Выраженные аномалии в строении челюстей и расположении зубов. Из-за измененного прикуса отдельные единицы могут или страдать из-за перегрузки, или вовсе не участвовать в процессе жевания. И первый, и второй вариант опасен неблагоприятными последствиями. Поэтому, если у ребенка очевидны нарушения, нужно обязательно проконсультироваться с ортодонтом по поводу их устранения. Возможно, доктор назначит ношение пластин, кап или брекетов.
- Травматические повреждения десен. Дети могут повреждать мягкие ткани ротовой полости, когда грызут посторонние предметы, падают, ударяются о что-либо. Также к хроническим травмам приводят разрушенные зубы, неаккуратно зафиксированные детали брекет-систем.
- Отказ от употребления жесткой пищи. Если малыш все время кушает пюреобразную пищу, то необходимая нагрузка не оказывается на жевательный аппарат. Тогда налет начинает усиленно скапливаться на зубах — возникает зубной камень. По мере роста он проникает под десны.
Также доказано, что риск возникновения пародонтита у детей повышается, если они болеют сахарным диабетом, имеют врожденный парок сердца.
Лечение пародонтита у детей: работа профессионалов
Нехирургические методы лечения воспалительного процесса тканей пародонта такие же, как и у взрослых. Сюда входят профессиональная гигиена полости рта и различные физиотерапевтические процедуры. Могут потребоваться также и хирургические вмешательства, например, коррекция уздечки губы. В любом случае, перед назначением определенных процедур ребенку необходимо посещение детской стоматологии для консультации у трех специалистов — терапевта, хирурга и ортодонта. Они определят истинные причины развития пародонтита и разработают индивидуальный план лечения.
Важно также исключить системные заболевания, которые способны провоцировать пародонтит. Их лечение необходимо проводить при участии специалиста соответствующего профиля.
Диагностика
Если на зубах ребёнка стал появляться зубной налёт, отложения, нужно досрочно посетить детского стоматолога.
Генерализованный пародонтит более выразителен, чем локализованный, поэтому его можно диагностировать визуально. Для определения зазора между зубом и десной используется специальный инструмент – пародонтальную пробу. В норме глубина промежутка должна составлять 2-3 мм. Значение свыше 5 мм является признаком патологии.
Для получения более ясной картины заболевания доктор может назначить рентгенологическое исследование.
Как лечить патологию у детей
Лечение пародонтита у детей проводится комплексно. Все лечебные мероприятия (в зависимости от тяжести случая их могут комбинировать) направлены на остановку разрушительного процесса, предупреждение его дальнейшего развития, устранение провоцирующих факторов. Главное, что нужно сделать врачу – помочь маленькому пациенту сохранить зубы, не допустить влияния патологического процесса на постоянный прикус и зачатки постоянных зубов, нормализовать функцию полноценного и безболезненного пережевывания пищи.
В процессе терапии обязательно принимаются следующие меры.
1. Удаление зубного камня и санация полости рта
Бактериальный налет – источник инфекции. Без его удаления вся дальнейшая терапия просто не будет иметь смысла. Это то, с чего нужно начинать лечение пародонтита, гингивита и пародонтоза не только детям, но и взрослым.
Для детей применяются щадящие методики: при помощи ультразвука, ручного инструмента, обработки Air Flow и профессиональной щетки с пастой врач бережно удалит налет с зубов и из-под десен. Можно использовать эффективный и безопасный лазер, который кроме всего прочего способствует снятию воспалительного процесса. После врач нанесет на эмаль укрепляющий фторированный состав, что сделает ее более стойкой к атаке бактерий.
Важно! При тяжелых состояниях, если налет сидит глубоко в пародонтальных карманах и полностью убрать его при помощи неинвазивных методов нельзя, то показано хирургическое вмешательство – гингивэктомия (рассечение пародонтального кармана с его последующим выскабливанием) или кюретаж.
После удаления налета необходимо вылечить больные зубы от кариеса, пульпита, периодонтита, если подобные стоматологические проблемы имеют место быть.
Применение медикаментов
Чтобы купировать воспалительный процесс, мало удаления налета. После посещения стоматологии родителям придется приложить все усилия для того, чтобы маленький пациент выполнял все рекомендации врача. В медикаментозную терапию могут входить следующие средства:
- анестетики – уменьшают дискомфорт и болевые ощущения,
- антисептики – обладают противомикробным действием,
- противовоспалительные препараты – устраняют покраснение, отечность, останавливают воспалительный процесс,
- ферментные протеолитические препараты – применяются, если имеют место гнойные выделения из пародонтального кармана,
- антибиотики – показаны при средней и тяжелой форме болезни.
Лекарства используются в виде таблеток, орошений, аппликаций, полосканий и ротовых ванночек.
Применение витаминов
Самый полезный и необходимый для десен витамин – это витамин С. Он поможет укрепить слизистую, нормализовать в ней кровоток, обеспечит ее необходимыми питательными веществами. Витамин С содержится в шиповнике, поэтому детям часто прописывают его отвар или сироп. Более специализированные препараты назначает уже врач на основании клинической картины, поэтому не пытайтесь покупать витамины и лекарства, основываясь на отзывах в интернете. Помните, что тот же витамин С в разных дозировках может вызвать аллергическую реакцию, с ним нужно быть осторожными.
Также необходимо укреплять и зубы. Для этого подойдут витаминные комплексы, в которых содержится кальций, фтор, фосфор.
В некоторых случаях врач назначает физиотерапевтические процедуры: электрофорез, лазерную терапию, УВЧ, ультрафиолетовое облучение.
На заметку! Укреплять десны нужно и снаружи. Например, использование облепихового масла или витамина Е поможет регенерировать слизистую и будет способствовать ее скорейшему заживлению.
Шинирование зубов
Если зубки стали подвижны, то это доставляет сильный дискомфорт и не позволяет без боли пережевывать пищу. Чтобы решить проблему, врачи используют шинирующие конструкции. Однако их применение будет уместно только на ранних стадиях развития патологии. Если же заболевание тяжелое и запущенное, то шины не смогут спасти ситуацию, они могут выпасть вместе с больными зубами.
Читайте по теме: шинирование зубов при пародонтите и пародонтозе.
Также в период проведения лечения и после него необходимо усилить гигиену полости рта, поэтому специалист из стоматологии расскажет вам и вашему ребенку о том, как правильно это делать и какие средства индивидуальной гигиены подойдут в каждой клинической ситуации.
Необходимо будет и скорректировать рацион питания. Так, на период лечения нельзя кушать твердую и раздражающую слизистую пищу, нельзя употреблять слишком горячие и слишком холодные продукты и напитки. После лечения нужно будет постепенно вводить в рацион твердые овощи и фрукты, которые позволяют удалять налет.
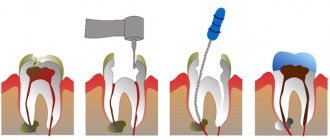
Кариес, пульпит и периодонтит молочных зубов у детей
Молочные зубки имеют более тонкий эмалевый и дентинный слои, чем постоянные, у них крупнее пульповая камера и, следовательно, инфекция быстрее распространяется на пульпу. Они чаще подвержены кариозным поражениям – и не в последнюю очередь из-за ночных прикормов или привычки по ночам пить напитки из бутылочки (в основном сладкие либо подслащенные – чай, соки).
Кроме того, кариес зачастую провоцирует и налет на молочных зубах, который образуется быстрее, чем у взрослых, и который не все родители спешат удалять. Многие начинают чистить зубки детям уже в более-менее сознательном возрасте, тогда как приучать ребенка к гигиене и заниматься регулярным удалением налета следует с момента прорезывания первых зубиков, то есть примерно с полугодовалого возраста. Также причиной заболеваний зубочелюстной системы может быть недостаточное количество твердой пищи в рационе малыша, поскольку пережевывание твердой пищи способствует самоочищению зубных поверхностей.
Особенности питания ребенка, недостаточность гигиены, а также слишком тонкий эмалевый слой провоцируют такое явление, как циркулярный кариес молочных зубов – кариозное поражение распространяется по всей зубной поверхности, как бы опоясывая коронку.
Кариес достаточно быстро переходит в пульпит – воспалительное поражение зубной пульпы. Чаще всего к врачу обращаются именно на этой стадии инфекционного процесса, игнорируя начальные стадии повреждения зубных тканей. Пульпит, в свою очередь, провоцирует периодонтит молочных зубов у детей – воспаление околозубных тканей рядом с верхушками зубных корней. Такое состояние обычно сопровождается сильными болями, выраженной припухлостью пораженного участка, а зачастую и повышением температуры тела.
Удаление молочных зубов у детей
Удаление молочных зубов у детей производится только по конкретным показаниям либо в том случае, когда зубик уже готов выпасть сам и ему нужно просто немного «помочь». Если есть выбор – удалять или лечить – грамотный стоматолог всегда посоветует лечить, поскольку ранняя утрата молочных зубок приводит к ряду серьезных нарушений зубочелюстной системы, в том числе появлению дефектов постоянного прикуса.
Операции по удалению следует проводить исключительно в кабинете стоматолога – попытки удалять зубы в домашних условиях могут привести к травмированию мягких тканей, инфицированию лунки, травме зачатка постоянной зубной единицы и пр. Врач проведет удаление под местной анестезией быстро, грамотно и совершенно безболезненно.
Как защитить молочные зубы от кариеса?
Профилактика – лучший способ справиться с любым заболеванием. Поэтому тем родителям, которые заботятся о здоровье своих детей, необходимо обязательно подумать о профилактике кариеса. Как защитить молочные зубы от кариеса? Рекомендации специалистов в данном вопросе таковы:
- Правильный рацион матери во время беременности – с достаточным количеством содержащих кальций, фтор и фосфор продуктов: творога, говядины и говяжьей печени, морской рыбы, орехов, фруктов и овощей, крупяных каш.
- Соблюдение гигиенических норм: ежедневная чистка с момента появления первых зубок, сначала ватным либо марлевым тампоном с кипяченой водой, затем специальными детскими щетками и пастами. Следует вовремя и тщательно удалять налет на молочных зубах.
- Здоровый рацион ребенка: как можно меньше быстрых углеводов, газированных напитков, сладостей, больше фруктов и овощей, круп, кисломолочных продуктов.
- Своевременное посещение стоматолога для профилактических осмотров (не реже, чем раз в полгода).
Важно, чтобы у родителей вырабатывалось сознательное отношение к здоровью детских зубок и ротовой полости в целом. Своевременное обращение к стоматологу при любых выявленных проблемах, а также для регулярных профосмотров, позволит сохранить здоровье зубочелюстной системы ребенка – а значит, и пищеварительной системы тоже.