16.11.2019
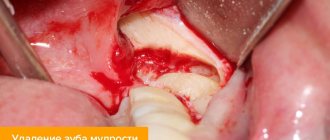
Осложнения после удаления зуба встречаются независимо от сложности процедуры и квалификации врача. Одно из них – шишка на десне, которая сигнализирует о патологических изменениях в тканях. Игнорировать ее появление нельзя, поскольку она выступает предшественницей тяжелых патологий слизистой и болезней десен. Самостоятельно очаг не рассосется, однако своевременная стоматологическая помощь поможет справиться с проблемой.
После операции по удалению зуба могут образоваться припухлости с жидким содержимым. Если их не трогать, они сами рассасываются. В ряде случаев опухает щека, что является следствием аллергической реакции на анестезию, инфицирования раны (при глубоком расположении корней), вскрытия абсцесса при удалении зуба или повышения артериального давления во время операции.
Какими бы ни были причины, по которым образовалось уплотнение, оно не должно оставаться без внимания. Стоматолог осмотрит, назначит рентген, определит характер поражения и назначит верное лечение.
Содержание:
- В каких случаях удаляют коренные зубы
- Причины формирования шишки после удаления зуба мудрости
- Опасные симптомы
- Как лечат шишку после удаления зуба
- Что будет, если не лечить шишку после вырывания зуба
Большинство пациентов стоматологических клиник верят в то, что вырывание больного зуба избавит их от мучительной симптоматики. Они относятся к процедуре экстракции, как к спасительной. Но, к сожалению, не всегда удается решить проблему полностью хирургическим способом.
Бывает, на освободившемся месте вскоре формируется небольшая опухоль. Уплотнение на десне после удаления зуба говорит о необходимости срочно посетить врача. Ниже мы расскажем, почему оно возникает и как с ним борются доктора.
Виды уплотнений и вероятная причина появления
Чаще всего шишка на десне возникает вследствие заболеваний ротовой полости. Обычно она локализуется на верхней челюсти, вызывает дискомфорт и боль, резкая и ноющая, которая не дает покоя. В ряде случаев проблема долгое время носит скрытый характер. К основным факторам, которые провоцируют нарост, относят:
- инфицирование мягких тканей;
- травмы слизистой в результате приема острой, кислой пищи, спиртного, ряда медикаментов.
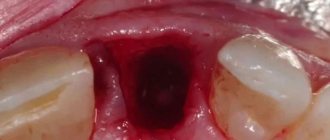
Твердые белые шишки на десне – тревожный симптом и повод для скорого обращения к врачу. Гематомы после удаления представляют собой заполненные жидкостью опухоли.
Они имеют красноватый оттенок и не несут особой опасности. Однако их нужно показать врачу и никогда не прокалывать, не беспокоить. В этом случае они постепенно рассасываются. Встречаются такие типы патологических изменений:
- Плотная шишка белого цвета. Свидетельство инфекционного процесса. При нажатии на нее ощущается боль.
- Кровяная шишка (гематома) на месте удаленного зуба. Следствие травм мягких тканей при хирургических манипуляциях или же воспаления.
- Твердый бугорок. Причиной может стать кусочек не извлеченной костной ткани. Он не обязательно вызывает боль, но мешает пациенту.
Твердая шишка
Если появилось твердое уплотнение, его важно показать стоматологу. Нарыв нельзя греть, для облегчения состояния можно прикладывать лед к щеке с проблемной стороны. Во время диагностики врач может использовать пальпацию, периапикальный рентген и томографию. При воспалении хирург вскрывает очаг и очищает полость от гноя. Рану промывают раствором антисептиков, накладывают пасту. В домашних условиях назначают антибиотики и противовоспалительную терапию, полоскания, специальные мази. Контроль необходим до полного заживления десны.
Мягкий красный шарик
Если удаление зуба было сложным и длительным, на десне возможно появление мягкого красного шарика. Внутри находится кровянистая жидкость – хорошая среда для распространения инфекции и нагноения в дальнейшем. Прокалывать нарыв и трогать его руками нельзя. Не стоит также считать, что шишка пройдет сама. Самое правильное – обратиться к врачу, который выполнит все, что нужно для ее устранения, при необходимости вскроет ее.
В каких случаях удаляют коренные зубы
Медицинскими показаниями к экстракции являются:
- Прогрессирующий одонтогенный остеомиелит челюсти. Представляет собой гнойное инфекционно-воспалительное поражение, затрагивающее не только корень моляра, но и примыкающие к нему ткани. Приводит к повышению температуры тела, слабости, абсцессу. Вырывание «причинной» единицы нужно провести при остеомиелите этого типа в строчном порядке. Откладывать хирургическое вмешательство ни в коем случае нельзя. Иначе патологическое содержимое аномального очага будет эвакуироваться в челюстную кость. Есть вероятность его попадания в системный кровоток.
- Гнойный периостит, флегмона, абсцесс, лимфаденит, синусит верхнечелюстной пазухи, если невозможно обеспечить качественный отток гнойных масс из инфекционного очага в челюсти.
- Отсутствие эффекта после проведения консервативной терапии при любых гнойно-воспалительных поражениях полости рта.
- Полное разрушение коронки и непригодность сохранившихся корней для проведения протезирования. Поврежденные корневые каналы представляют собой хронический очаг одонтогенной инфекции, поэтому от них приходится избавляться.
- Нахождение зубов в зоне перелома альвеолярного отростка либо челюстной кости. Такие единицы не позволяют правильно составить костные отломки и расцениваются, как проводники инфекции.
- Ретинированные единицы, при прорезывании которых развилась сильная инфекционно-воспалительная реакция, опухоль либо киста.
- Клыки, резцы и моляры, из-за которых постоянно травмируются слизистые оболочки рта. Их могут вырвать, если стандартная шлифовка не позволяет стабилизировать ситуацию.
- Прогрессирующий периодонтит, если расшатывание достигло третьей-четвертой стадии.
- Наличие в тканях периодонта или альвеолярного отростка злокачественного опухолевого новообразования.
- Тяжелые аномалии прикуса, когда «соседи» не дают занять правильную позицию выравниваемым единицам.
- Сверхкомплектные зубы, обуславливающие искривление ряда, нарушающие эстетику лица.
Лечение
Перед тем, как приступить к лечению, нужно выявить причину образования шишки. Сделать это сможет только специалист после проведения необходимых диагностических исследований. Стоматологическое лечение будет зависеть от причин возникновения болезни и формы её протекания:
- гнойник может быть вскрыт и прочищен, что предотвратит дальнейшее распространение инфекции по полости рта;
- если шишка возникла по причине какого-либо серьезного поражения зуба, скорее всего, зуб будет удален;
- если шишка образовалась после удаления зубной единицы, врач-стоматолог обработает лунку и назначит ряд медикаментов.
Удаление зуба происходит лишь в самом крайнем случае, когда его невозможно спасти, и он является причиной развития инфекции в полости рта и ее распространения на соседние зубы. Самое главное — это не заниматься самолечением, а сразу, при обнаружении проблемы, обращаться к специалисту!
Причины формирования шишки после удаления зуба мудрости
Проблема возникает по разным причинам. Чаще всего шишка формируется вследствие:
- Сильного травмирования десневых тканей. В этом случае нарушение может иметь неинфекционную природу и через два-три дня пройти самостоятельно. Помогают избавиться от него скорее противовоспалительные средства, назначенные стоматологом-хирургом. Особенно травматичная операция по вырыванию «восьмерок», корни которых очень длинные и извилистые.
- Индивидуальной непереносимости препаратов, которыми обработали рану. При аллергии беспокоят зуд, отек. Возможно усиленное отделение водянистого экссудата. Чтобы убрать неприятные симптомы, необходимо прекратить использование лекарств. Подобрать более подходящий аналог поможет стоматолог.
- Присоединения воспалительно-инфекционного процесса. Он возникает, если в открытую лунку попадают бактерии, что возможно при несформированном кровяном сгустке. Осложнение в виде «сухой» лунки вероятно, если врач нарушил технику экстракции или пациент не соблюдал назначения стоматолога-хирурга в восстановительный период.
- Образования флюса на прооперированном участке. Периостит проявляется гнойными выделениями, опуханием мягких тканей, повышением температуры тела. После экстракции он возникает из-за того, что патогенная флора проникает в открытую раневую полость.
Гной в десне при пародонтите –
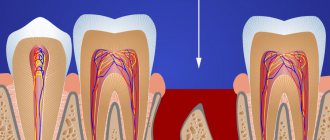
Очень часто жалобы пациента на то, что у него гноится десна около зуба – связаны не с воспалением у верхушки корня зуба при периодонтите, а с образованием пародонтальных карманов при локальной или генерализованной формах пародонтита. При пародонтите происходит разрушения прикрепления десневого края к шейкам зубов, разрушение альвеолярной кости вокруг зубов, а также волокон периодонта, при помощи которых зуб прикрепляется к костной ткани.
Все это ведет к образованию между десной и поверхностью корней зубов так называемых – пародонтальных карманов (рис.14). В них создаются хорошие условия для размножения патогенных бактерий и развития хронического воспаления. Когда один из пародонтальных карманов становится слишком глубоким – это моет приводить к нарушению отхождения воспалительного серозно-гнойного экссудата через просвет кармана. В результате в проекции пародонтального кармана на десне образуется гнойник, который стоматологи называют термином «пародонтальный абсцесс» (рис.15-16).
Вы сразу можете заподозрить, что припухлость десны связана с пародонтитом, а не с периодонтитом, если зуб совершенно интактный (т.е. внешне здоровый и не имеет пломбы, коронки или кариеса), если он имеет подвижность, причем подвижность в этом зубе присутствовала и до появления нагноения десны, а также если при небольшом осторожном надавливании на гнойник – из под десны выходит гной (как на рис.16).
Отличия локального и генерализованного пародонтита – их вызывают совершенно различные причины и, соответственно, лечение также будет отличаться. При локальном пародонтите воспалительный процесс возникает только в области 1-2 зубов – по причине воздействия травматического фактора. Например, карман может появиться в результате травмы десневого края нависающим краем пломбы или коронки. Также причиной может быть преждевременное смыкание нескольких зубов, что ведет к их жевательной перегрузке и разрушению вокруг них костной ткани.
Но при хроническом генерализованном пародонтите нагноение десен происходит по другим причинам. Эту форму пародонтита вы можете сразу заподозрить, если у вас есть симптомы кровоточивости и болезненности при чистке зубов, отечность, покраснение или синюшность десневого края в области большинства зубов. Причина генерализованного пародонтита – мягкий микробный зубной налет и твердый зубной камень, которые скапливаются на зубах в результате недостаточной гигиены полости рта.
Бактерии в составе зубного налета и камня выделяют токсины и различные патогены, которые запускают в десне воспалительную реакцию. При длительном воспалении происходит разрушение сначала зубо-десневого прикрепления, а потом и разрушения волокон периодонта и костной ткани вокруг зубов. При этой форме пародонтита карманы обнаруживаются практически у всех зубов, а не только у 1-2 (как при локальном пародонтите). Когда в одном из карманов нарушается отток воспалительного серозно-гнойного экссудата – в десне формируется пародонтальный абсцесс.
Лечение локального пародонтита –
На основе осмотра, выявленной величины подвижности зуба, зондирования глубины пародонтального кармана и анализа рентгеновского снимка – врач определит возможность сохранения зуба и алгоритм дальнейшего лечения. Если зуб можно сохранить, то первое, что нужно сделать при локальном пародонтите – это устранить воздействие травматического фактора. Это значит, что нужно удалить нависающий край пломбы или коронки, сделать избирательную пришлифовку контактов жевательной поверхности причинного зуба и его антагонистов.
Далее под анестезией вскрывается пародонтальный абсцесс, чтобы дать отток гною и промыть пародонтальный карман антисептиками. Если гной выходит из кармана и без разреза, но лишь понемногу, то после анестезии все-равно нужно расширить устье кармана гладилкой. Далее врач назначает системную антибиотикотерапию, противовоспалительные препараты, антисептические полоскания.
Вскрытие пародонтального абсцесса –
Далее решается вопрос необходимости пломбирования корневых каналов в причинном зубе. Это необходимо сделать, если глубина пародонтального кармана достигает 2/3 и более длины корня этого зуба. Удаление нерва из зуба и пломбирование каналов тут требуется потому, что инфекция из глубокого кармана очень легко проникает с током крови в сосудисто-нервный пучок (пульпу зуба), в результате чего пульпа сама становится источником инфекции. Но все это только начальное базовое лечение!
Основное лечение заключается в проведении открытого кюретажа пародонтального кармана. Такая операция позволяет удалить из под десны воспалительную грануляционную ткань (которая образовывается на месте разрушенной костной ткани), а также заполнить вычищенный от грануляций пародонтальный карман костным материалом, позволяющим частично восстановить уровень костной ткани вокруг зуба.
Ход операции открытого кюретажа –
Во время открытого кюретажа десна сначала отодвигается от зубов и костной ткани, чтобы создать хороший доступ к пародонтальному карману. Затем проводится удаления грануляций из кармана, полировка поверхности корня и заполнение кармана материалом на основе искусственной или бычьей костной ткани. Далее лоскуты слизистой оболочки десны укладываются на место и десна ушивается. На рис.19 видно, что уровень костной ткани отличается на рентгенограммах, сделанных до и спустя 4 месяца после операции (увеличение уровня кости примерно на 2,5 мм).
При этом, если гнойник на десне возник у подвижного зуба, то помимо всего вышеперечисленного лечения может потребоваться шинирование подвижного зуба. Для этого применяется стекловолокно и пломбировочный материал, при помощи которых подвижный зуб фиксируется к соседним устойчивым зубам. Подробная информация по кюретажу и шинированию в статьях:
→ Как проводится операция открытого кюретажа, → Методика шинирования зубов
Лечение генерализованного пародонтита –
При генерализованном пародонтите пародонтальные карманы возникают не у 1-2, а почти у всех зубов. Обычно эта форма пародонтита имеет вялотекущее хроническое течение. Обычные жалобы пациентов связаны кровоточивостью десен, воспалением десневого края. В тяжелых случаях присоединяются подвижность зубов, изменение положения и наклон зубов, гноетечение из пародонтальных карманов.
На фоне снижения иммунитета может происходить обострение хронического воспаления, и тогда в области одного или нескольких пародонтальных карманов может происходить абсцедирование (т.е. формирование гнойных абсцессов). Лечение генерализованной формы пародонтита очень сложное, и этой теме мы посвятили отдельную статью, ознакомиться с которой вы можете по ссылке выше. Надеемся, что наша статья на тему: Что делать, если распухла десна – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по терапевтической и хирургической стоматологии, 2. На основе личного опыта работы пародонтологом и хирургом-стоматологом, 3. National Library of Medicine (USA), 4. «Амбулаторная хирургическая стоматология» (Безруков В.), 5. «Терапевтическая стоматология: Учебник» (Боровский Е.).
Опасные симптомы
Если после удаления зуба шишка появилась, следует сообщить об этом врачу. Особенно опасными симптомами являются:
- выделение гноя;
- сильный отек;
- приобретение тканями синюшного оттенка;
- боль при пальпации;
- отсутствие защитного кровяного сгустка.
Пытаться вылечить нарушение без врачебной помощи не только неразумно, но и опасно. Занимаясь самодеятельностью и экспериментируя с народными рецептами, человек рискует создать условия для дальнейшего распространения воспалительного процесса. Тогда не исключено, что за экстракцией последует вторая операция. В этот раз она будет направлена на удаление пораженных гнойным процессом тканей.
Методы диагностики
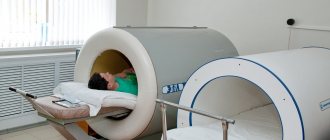
Чтобы понять, вследствие чего образовалась шишка на десне, необходимо провести тщательное обследование. Основным методом диагностики уплотнений на деснах является визуальный осмотр врачом с дальнейшей пальпацией. Дополнительные методы – рентген и компьютерная томография.
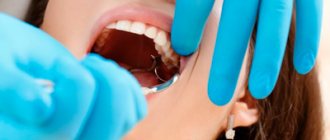
Визуальный просмотр и пальпация
Во время первого визита врач проводит тщательный осмотр и пальпацию пораженного участка десны. Прощупывая уплотнение, специалист может определить какой структуры образовался шарик (мягкий или твердый) и степень его наполненности жидкостью. От результата осмотра будет зависеть выбор дальнейших диагностических методов.
Рентген и КТ
Метод рентгенографии позволяет рассмотреть:
- наполнение шишки (гной или кровь);
- структуру;
- глубину внедрения уплотнения в ткань десны.
Компьютерная томография применяется для дифференциальной диагностики нароста и для исключения вероятности опухоли и развития онкологического процесса.
Как лечат шишку после удаления зуба
Техника борьбы со стоматологическим нарушением зависит от факторов, обусловивших его. Сначала доктор изучает доминирующую симптоматику и проводит различные диагностические мероприятия. На основе полученных данных принимает решение об эффективной технике лечения. Она может быть:
- консервативной;
- хирургической.
В первом случае речь идет об очищении тканей от гнойных масс, проведении дренирующих мероприятий. Больному назначают лекарственные средства разных фармакологических групп. Это могут быть антибиотики, противовоспалительные, антисептики, средства, подавляющие активность патогенной флоры, стимуляторы регенерации, обезболивающие.
Медикаменты могут приниматься внутрь. Также их наносят на пораженную зону. Отлично зарекомендовали себя полоскания. С их помощью удается ускорить эвакуацию содержимого гнойного очага.
Хирургическая терапия показана, если на десне имеется плотный мешочек, внутри которого находятся отмершие ткани. Тогда хирург выполняет небольшой надрез и устанавливает в сформированную полость дренажную трубку. По ней экссудат покидает патологический очаг. Когда шишка спадет и весь гной будет выведен, доктор накладывает швы. Во избежание осложнений больному выписывают антибактериальные средства.
Показания и противопоказания
Лечение нароста проводится хирургическим путем. Показаниями к использованию подобного варианта удаления патологии выступают:
- костный нарост растет быстро;
- выраженные косметические изменения, прогрессирование патологии;
- физический дискомфорт, нарост становится слишком большим;
- перед протезированием.
К проведению хирургического вмешательства есть ряд следующих противопоказаний:
- патологии эндокринной системы;
- дисфункция надпочечников;
- диабет любой формы;
- нарушения свертываемости крови.
Лечение
Перед лечением врач проводит осмотр и назначает ряд диагностических мероприятий. Надо выполнить рентгеноскопию, определить уровень свертываемости крови, определить, есть ли противопоказания к операции. Если противопоказаний нет, врач проводит удаление нароста:
- выполняется обезболивание (при несложной степени патологии операция проводится под местной анестезией);
- полость рта обрабатывается антисептическими препаратами;
- на десне выполняется разрез, затем рассекаются ткани слизистой для открытия доступа к кости;
- нарост удаляется при помощи лазерного луча или долота (зависит от состояния патологии);
- ткани кости сглаживаются до ровного рельефа, в это время на поверхность подается охлажденная вода;
- ткани сшиваются, накладывается повязка.
Длительность процедуры зависит от сложности лечения. При легкой степени на операцию уходит около сорока минут, при сложной патологии удаление может занять полтора часа.
В период восстановления пациент должен соблюдать рекомендации врача. Первые сутки ограничивается прием пищи и твердых продуктов, исключается курение, прием спиртного. Надо отказаться от физических нагрузок, которые могут спровоцировать кровотечение и стать причиной отечности.
Что будет, если не лечить шишку после вырывания зуба
Здесь возможны два варианта:
- новообразование рассосется самостоятельно в течение трех-пяти суток;
- воспалительный процесс будет прогрессировать, и ситуация усугубится.
Стоит ли надеяться на благоприятный исход без врачебной помощи? Безусловно, он возможен. Более того, так и бывает в большинстве случаев. Однако риск при отказе от получения медицинской консультации всегда большой и безосновательный. Не нужно рассчитывать, что шишка рассосется сама собой. Получив врачебную консультацию, человек избегает многих неприятностей.
Если врач установит, что новообразование не несет угрозы здоровью и относится к варианту нормы, он просто скажет подождать. Если же диагностика покажет наличие стоматологического заболевания, проведет его лечение. В обоих случаях пациент окажется в выигрыше — сохранит здоровье своей улыбки и избежит опасных для организма осложнений.
Заботьтесь о себе и не пускайте стоматологические нарушения на самотек. В противном случае очень скоро у вас возникнет необходимость в протезировании или имплантации.