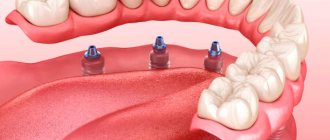
Ретинированный – это зуб, который не прорезался и находится в костной ткани, прикрытый десной. Дистопированными называют зубы, которые имеют аномальное положение – то есть смещены в сторону щеки или языка, повернуты вокруг своей оси или наклонены в сторону. При этом некоторые зубы могут быть как ретинированными, так и дистопированными – то есть находятся они в кости, при этом повернуты в сторону относительно правильного вертикального положения. В основном это касается «зубов мудрости» или коренных восьмерок, которые находятся в самом конце зубных рядов.
Почему «зубы мудрости» растут неправильно?
Зубы мудрости или самые крайние зубы в ряду обычно вырастают в возрасте от 18 до 25 лет. И растут они, как правило, с серьезными нарушениями. Только счастливчики могут похвастаться ровными и прямо выросшими «восьмерками». Частыми проблемами зубов мудрости становятся ретенция и дистопия, в большинстве случаев даже оба недуга сразу.
Неправильный рост зубов мудрости объясняется тем, что, во-первых, вырастают они во взрослом возрасте, когда костная ткань полностью сформирована, она очень плотная и твердая – естественно, «пробить» ее невероятно сложно. Во-вторых, современному человеку восьмые зубы и не нужны – наши предки их использовали для пережевывания сырого мяса. У зубов мудрости даже нет проводников – молочных зубов, поэтому путь в твердой кости им приходится прокладывать самостоятельно.
Зубы мудрости в большинстве случаев подлежат удалению, тем более если они не показались над десной и мешают соседним зубам (давят на корни своих соседей сбоку). Проверить состояние ретинированных зубов мудрости также очень важно при появлении неприятных ощущений при открывании и закрывании челюсти, боли в ухе или при повышении температуры тела.
Удаление ретинированного и дистопированного зуба
Ретинированный зуб мудрости может находиться в прямом или повернутом положении (дистопия) – в этом случае он будет давить на корни своего соседа. Для того, чтобы не возникло осложнений, подобные не выросшие зубы подлежат удалению. Как проводится операция? В несколько этапов:
- обязательное введение анестезии: удаление зубов – это болезненная операция, которая требует серьезного обезболивания тканей,
- десна разрезается – создается доступ к ретинированному зубу,
- создается отверстие в кости при помощи бора,
- удаление зуба: зуб удаляется сразу при помощи щипцов, либо сначала разделяется на части при помощи бора, а затем извлекается из костной ткани,
- кость восстанавливается: в некоторых случаях освободившаяся от зуба полость заполняется искусственным костным материалом, либо плазмой крови самого пациента – эта мера необходима для того, чтобы в кости не образовалось пустое пространство, которое могут занять соседние зубы. Если они начнут смещаться, то постепенно «поползет» и весь зубной ряд – между зубами возникнут щели. Для того чтобы понять, потребуется ли заполнение лунки каким-либо материалом, необходима консультация врача,
- десна ушивается: после завершения всех манипуляций десна возвращается на место, сверху накладываются швы.
Операция по удалению ретинированного / дистопированного зуба длится около 30 минут – часа. Это достаточно рядовая операция, которая при выполнении профессиональных действий не приведет к появлению каких-либо осложнений. В некоторых случаях при наличии большого количества неровных корней может потребоваться больше времени. Ориентировочно время операции врач может определить по итогам осмотра снимка.
Осложнения после удаления «зубов мудрости»
Непрорезавшиеся зубы иногда находятся достаточно глубоко в кости, поэтому их извлечение может оказаться достаточно сложной процедурой – это может повлечь определенные осложнения. Например, травму нерва на нижней челюсти, в результате чего немеют губы, язык и часть щеки (проходит самостоятельно через несколько недель или месяцев), разрыв носовой пазухи (образуется насморк или гайморит). При сложном удалении зубов мудрости велика вероятность перелома челюсти, соседних зубов или протезов. Для того чтобы избежать подобных осложнений, лучше всего удалять зубы мудрости у челюстно-лицевого хирурга, имеющего большой практический опыт в этой области.
Уход после удаления «зубов мудрости»
После удаления ретинированных зубов мудрости могут возникнуть незначительные болезненные ощущения, кровотечения из ранки, редко – расхождение швов. Также наблюдаются отеки тканей, боль при пережевывании пищи и открывании челюсти. Если боль не проходит на 2-3 сутки (в это время необходимо принимать обезболивающие препараты – это могут быть Кетарол, Кетанов, Найз и др., в зависимости от назначений после операции) необходимо обратиться к врачу. В целом же реабилитация занимает от 1 до 5 дней. Через несколько дней обязательно нужно посетить врача для контрольного осмотра результатов лечения и снятия швов.
По каким признакам определить анкилоз зуба, и что с ним делать – нужно ли лечить или нет
В стоматологии нередко ставят такой диагноз, как анкилоз, но обычно он относится к челюстному суставу. Однако встречается и анкилоз зуба, лечение которого успешно проводится у взрослых и у детей. Но иногда люди не спешат к стоматологу при наличии опасных симптомов, а потом лечат уже осложнения. Чтобы этого не произошло, предлагаем к прочтению материал на тему анкилоз зуба – от чего он бывает, кто в группе риска, и как проводится лечение.
Что это за патология
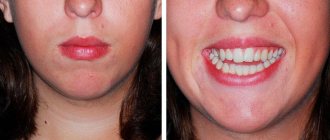
Слово «анкилоз» в переводе с греческого значит «согнутый». И применительно к зубу это выражается не в том, что он согнут, а в том, что он неподвижен и даже сращен с костной лункой. Как известно, в норме между зубным корнем и стенками лунки есть тонкая прослойка связочного аппарата – периодонта, который еще выполняет функцию амортизатора, когда зуб минимально сдвигается во время пережевывания пищи. При анкилозе эта прослойка атрофируется (или ее вовсе нет), и в итоге цемент с поверхности зубного корня плотно срастается с костью на поверхности лунки. Как выглядит улыбка пациента с анкилозом зуба, можно рассмотреть на фото.
Полезно знать! Не стоит путать заболевание «анкилоз зуба» с анкилозом челюсти или болезнью Бехтерева. Болезнью Бехтерева или анкилозирующим спондилоартритом называют хронический воспалительный процесс в крупных суставах (в основном – позвоночника, ног, рук). Эта болезнь неизлечима, но с помощью современных препаратов можно успешно снимать негативные симптомы.
Что предпримет врач
При подозрении на наличие осколка доктор:
- Проводит визуальный осмотр рта, оценивает состояние воспаленных тканей.
- Выписывает пациенту направление на рентгенографию. Изучает полученный снимок. На нем хорошо различимы любые костные новообразования и частицы.
- На основании особенностей локализации фрагментов и их размеров определяется с тактикой их извлечения. Если частички находятся близко к поверхности десны, их убирают с помощью специального инструмента. Если они глубоко, приходится рассекать мягкие ткани. В любом случае стоматолог-хирург использует анестезию, поэтому пациент не чувствует боли.
- Извлекает частицы корней и обрабатывает рану антисептическим раствором. Закладывает в нее антибактериальный препарат.
Вскоре после операции ситуация нормализуется. Теперь ткани смогут спокойно заживать и восстанавливаться.
Почему появляется анкилоз
Эксперты из области стоматологии до сих пор не установили конкретную причину анкилоза зуба, но, тем не менее, факторы, которые его могут его провоцировать, известны и представлены в следующем списке:
- генетическая предрасположенность: это могут быть наследственные параметры зубочелюстной системы или индивидуальные особенности усвоения веществ, формирования костей,
- врожденные пороки развития: врожденный гипотиреоз, синдром Дауна, ключично-черепной дизостоз и др.,
- травмы лица: например, удары, ушибы, разгрызание твердых предметов (ореховой скорлупы, леденцов, карандашей, игрушек),
- заболевания связочного аппарата – периодонта: если связки после воспаления не могут восстановиться и начинают отмирать, то корень постепенно врастает в кость челюсти,
- употребление большого количества пищевых добавок с кальцием: здесь имеются в виду не натуральные продукты, богатые этим макроэлементом, а именно фармацевтические препараты с кальцием. Бесконтрольный прием таких средств становится причиной патологического окостеневания лицевого скелета, в т.ч. у еще не рожденного ребенка и у детей до 12 лет. Поэтому препараты с кальцием можно принимать только по рекомендации своего врача,
- гиподентия или неполный «комплект» постоянных зубов.
Причины развития патологии
Есть две причины развития гранулем на корне зуба.
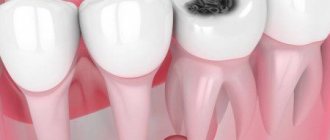
1. Невылеченный пульпит. Развитие кариеса приводит к появлению глубокой полости в зубе. Патогенные микроорганизмы попадают в пульпу, она воспаляется, появляется сильная боль. Отсутствие врачебной помощи приводит к постепенному отмиранию пульпы. Бактерии проникают за пределы зуба через корневые каналы. У верхушки корня появляется очаг воспаления. Мы говорим о периодонтите.
Глубокая кариозная полость в этом случае наблюдается не всегда. Воспаление может развиваться внутри, при появлении вторичного кариеса под пломбой.
2. Некачественное эндодонтическое лечение. Гранулема может развиваться у корня зуба, в котором раньше проводилось пломбирование каналов корня. Обычно наблюдается недопломбирование: врач заполнил каналы материалом не до конца. В оставшихся пустотах развиваются болезнетворные бактерии, а окружающие корень ткани реагируют воспалением.
Эти причины вызывают большую часть случаев образования гранулемы. Но есть и другие, менее распространенные:
- некачественное ортодонтическое лечение;
- перенесенная травма зуба;
- другие воспалительные заболевания — тонзиллит, абсцесс и др.
В последнем случае инфекция попадает в ткани с током крови или лимфы.
Задать вопрос
Кто находится в группе риска
Проявиться патология может и у детей в молочном прикусе, и у взрослых в постоянном. Что касается локализации, то анкилоз зуба может как на нижней челюсти, так и на верхней. Причем на жевательных зубах (в т.ч. на зубе мудрости) он бывает чаще, чем на фронтальных (в «зоне улыбки»).
Также стоит внимательно следить за состоянием зубочелюстной системы людям с наследственной предрасположенностью к данному заболеванию и тем, кто занимается травмоопасными видами спорта.
Мнение специалиста
Эмир Романович Омерэлли
Челюстно-лицевой хирург, имплантолог
Стаж: более 13 лет
Ретинированные зубы мудрости – «популярный» повод для обращения пациентов в стоматологические клиники. Приблизительно в половине всех случаев восьмые зубы прорезываются с проблемами, и ретенция – встречается чаще всего. Интересно, что возраст пациентов может быть различным – от 18 лет до глубокого пенсионного возраста. Все зависит от того, насколько ретинированный зуб беспокоит пациента. Однако чем раньше решить проблему, тем меньше проблем доставит непрорезавшийся зуб.
После операции очень важно соблюдать меры осторожности, рекомендованные вашим лечащим врачом: в течение двух часов после удаления зуба необходимо воздержаться от приема пищи. Пару дней употребляемые продукты должны быть теплыми – не слишком горячими и ни в коем случае не холодными. Жевать необходимо на противоположной от места операции стороне. Также следует исключить на время физические нагрузки. Зубы чистить можно, но максимально аккуратно, чтобы не повредить наложенные швы. Не забывайте о необходимости приема антибиотиков и лекарственных препаратов, восстанавливающих состояние иммунной системы организма – они будут назначены вашим лечащим врачом.
Другие работы
По каким симптомам можно определить болезнь
Признаки анкилоза в большинстве случаев можно определить самостоятельно. Для этого нужно обратить внимание на зубные ряды и найти хотя бы одно из следующих несоответствий:
- причинный зуб выглядит короче других: поскольку его корень не окружен периодонтом, то он как бы «утоплен» в челюсть,
- молочный или постоянный зуб прорезался не полностью,
- прорезывание идет очень медленно,
- соседние зубы наклонены в сторону причинного (анкилозированного),
- молочный крепко «сидит» на месте и долго не выпадает, хотя по срокам ему уже давно пора смениться постоянным,
- постоянный зуб прорезался сбоку от молочного: в этом случае прорезывание может сопровождаться выраженной болезненностью, т.к. постоянному просто не хватает места.
Все вышеперечисленные симптомы в большей мере присущи детям, взрослые же могут годами ходить с анкилозированной единицей зубного ряда и не придавать ей значения – потому что она не всегда сильно «утоплена» в челюсть и не вызывает дискомфорта.
Осложнения анкилоза зуба
Если игнорировать проблему, то последующее лечение может стать более длительным, травматичным и дорогостоящим. Поэтому в любом возрасте при выявлении анкилоза нужно обращаться к стоматологу – далее расскажем, к какому именно. А сейчас остановимся на том, какие последствия могут возникнуть из-за анкилоза даже одного зуба:
- трудности с пережевыванием пищи,
- стираемость режущих краев резцов,
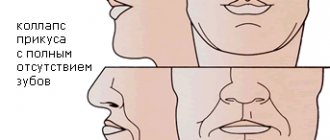
- нарушения прикуса: например, скученность, ретенция и дистопия (когда зуб прорезается не полностью или в «неположенном» месте – сбоку, сверху ряда),
- кариес в местах соприкосновения скученных зубов,
- выдвигание зуба-антагониста, который расположен на противоположной челюсти и контактирует с анкилозированным при закрывании рта: в результате он хуже фиксируется в кости, может начать шататься или даже выпасть,
- травмы в полости рта: когда удлинившийся антагонист царапает противоположные зубы и десны.
Причины появления дентального анкилоза
Наследственность. Подавляющее большинство случаев заболевания имеет генетическое происхождение, то есть у родителей, имевших подобные проблемы, весьма высок шанс рождения детей, у которых также будет наблюдаться анкилоз. Таким детям рекомендуется проводить более частый профилактический осмотр у стоматолога, чтобы выявить появление анкилоза на ранних стадиях и своевременно устранить его последствия.
Уже имеющиеся стоматологические заболевания. Анкилоз может развиться в результате болезней периодонта, а также гиподентии – отсутствию одного или нескольких зубов. В этом случае развитие анкилоза не ограничивается детским или подростковым возрастом и часто встречается у взрослых пациентов.
Удар. Часть случаев носит травматический характер: костное сращение зубного корня с альвеольной тканью возникает на фоне частичного или полного вывиха зуба, которое привело к гибели периодонта.
Химическое воздействие. Использование в детской стоматологии средств, содержащих резорцин-формалин, может привести к нарушению процесса рассасывания корней и последующей задержки смены временных зубов на постоянные.
Как проводится диагностика
Сначала врач осматривает полость рта пациента, проводит опрос, выслушивает жалобы. Также оценивается состояние соседних зубов и антагонистов на смещение, стираемость эмали. Анкилоз зуба обычно хорошо различим на рентгене – можно сделать как классический прицельный снимок, так и более информативную компьютерную томографию1.
Читайте по теме: способы и методики проведения рентгена в стоматологии.
Рентген показывает отсутствие периодонтальной щели, которая в норме выглядит как темная тонкая полоса шириной около 0,2 мм между корнем и стенками альвеолярной лунки. После диагностики предлагается подходящее лечение.
На заметку! Детей стоит сводить на профилактический прием к ортодонту в 5-6 лет, даже если видимые нарушения прикуса отсутствуют. Потому что для диагностики скрытых патологий врач обязательно назначит прохождение панорамного снимка, по которому также можно выявить анкилоз.
Лечение у детей
Анкилоз в молочном прикусе при наличии боли и других опасных симптомов – это показание к удалению. При отсутствии любого дискомфорта удаление не требуется, но все же нужно контролировать ситуацию посредством регулярных визитов к стоматологу. Когда постоянный зуб уже сформирован и близко подошел к корням молочного, то последний следует удалить. Если постоянный прорезался в десне сбоку, то молочный также удаляют, чтобы не допустить осложнений.
На заметку! Поставить брекеты на зуб с анкилозом нельзя ни у детей, ни у взрослых. Поскольку коррекция брекет-системами возможна, когда периодонтальные связки сохранились в нормальном состоянии. А анкилозированная единица ряда просто не сможет быть «вытянута» брекетами, ведь она неподвижно срослась с костью.
Лечение у взрослых
Взрослым пациентам стоит знать, что в большинстве случаев можно обойтись без серьезного вмешательства и без удаления (если к этому нет прямых показаний). Чтобы восстановить эстетику улыбки при немного укороченной коронке, можно провести наращивание пломбой либо поставить винир. В случае с сильно укороченной зубной верхушкой лучше поставить искусственную коронку – из керамики во фронтальной части ряда или из диоксида циркония (можно из металлокерамики) в жевательных отделах.
«У старшей долго не выпадала молочная двойка. Противоположная вовремя сменилась, а эта даже и не думала шататься. Пошла с ней к зубному, сделали рентген. И оказалось, что корень сросся с костью, поэтому и все проблемы. Доктор мне сразу объяснила, что нужно удалять и с уколом(( Дочь уколов боялась, конечно, но ничего, потерпела, да и удалили зубик довольно быстро».
Светлана Никулина, отзыв с форума woman.ru
Если взрослому человеку все же пришлось удалить зуб из-за анкилоза, то следует задуматься о протезировании или имплантации. Причем предпочтителен именно последний вариант, т.к. имплант восстанавливает зубной корень – т.е. в месте дефекта не произойдет убыли костной ткани.
Читайте по теме: что такое имплантация, как она проводится и кому подойдет.
Если же поставить классический мостовидный протез, то, во-первых, придется депульпировать и обтачивать крайние от дефекта зубы, которые станут опорой для моста и через 5-10 лет разрушатся от нагрузки. А, во-вторых, отсутствие корня в месте дефекта «выводит из работы» кость челюсти в данной области. Кость, оставшаяся без жевательной нагрузки, проседает, а вместе с ней снижается уровень десны, под протезом образуется щель.
Сохранение зубов с переломом корней
Первичные переломы корней (ППК), которые традиционно называют «вертикальными переломами корней», определяются как «полный или неполный перелом, который сформировался в области корня зуба на любом его уровне, и обычно имеет щечноязычное направление». Логично, что такое определение ППК основывается на его анатомической локализации.
Поскольку почти все зубы с ППК предварительно пролечиваются эндодонтически, достаточно аргументировано предположить, что существует некая связь между особенностями проведения эндодонтического вмешательства и развитием ППК. Основываясь на природе возникновения ППК, было предложено следующее их определение: «осложнение эндодонтического лечения, которое характеризуется полным или неполным переломом тканей зуба, начинается в структуре корня на разных его уровнях, и обычно распространяется в щечно-язычном направлении». Принципиально важно понимать, что хоть ППК и является осложнением эндодонтического лечения зуба, это не свидетельствует о том, что ППК непосредственно связано с каким-либо видом врачебной ошибки в ходе выполнения процедуры. И хотя ошибки лечения и могут привести к осложнению в форме перелома, но не все переломы корня спровоцированы процедурными ошибками стоматолога, а некоторые из переломов развиваются даже после проведения полностью адекватного лечения корневых каналов. Учитывая, что ППК развивается как среди зубов после проведения качественного эндодонтического вмешательства, так в структуре зубов после некачественной обработки каналов, можно сделать вывод, что расширенная дефиниция ППК включает в себя как чисто клинические, так и медицинско-правовые аспекты оценки качества эндодонтических вмешательств.
Уровень распространения ППК достигает 11-30%. В недавнем исследовании Yoshino и коллег, проведенном в 2015 году, было обнаружено что высокий уровень распространения ППК является основной причиной удаления эндодонтически пролеченных зубов. В ходе анализа 736 зубов из 24 различных клиник авторам удалось установить, что 626 из них были удалены на протяжении 6 месяцев после лечения, при этом 233 зуба были экстрагированы в результате диагностики ППК (31,7%). Анатомически ППК часто развиваются сбоку от стенки корневого канала к внешней поверхности корня. Неполные переломы распространяются только на одной стороне поверхности корня, а полные – в обоих направлениях, поражая две поверхности. Изредка это приводит к расщеплению корня на отдельные сегменты.
Своевременная диагностика и правильное лечение подобных осложнений имеют решающее значение для предотвращения потери альвеолярной кости, что может осложнить проведение дальнейших манипуляций, в том числе и возможность проведения дентальной имплантации. Однако клиническая и рентгенологическая диагностика ППК является довольно сложной, и в некоторых случаях установить правильный диагноз удается лишь в ходе непосредственной визуализации корня после хирургической сепарации лоскута (фото 1).
Фото 1. Постановка диагноза перелома корня зуба в ходе непосредственной визуализации после сепарации лоскута.
Традиционно зубы с ППК считались безнадежными с точки зрения функционального прогноза. Подходы к возможному лечению ППК включали реплантацию зуба после бондинга двух сломанных сегментов, однако подобные подходы не являются достаточно доказательными для реализации их в повседневной клинической практике. Следовательно, оставшейся альтернативой лечения оставалась экстракция.
На протяжении многих лет между клиницистами продолжается дискуссия на предмет того, стоит ли стараться максимально сохранить скомпрометированный зуб, или же лучше его удалить и сразу приступать к этапу дентальной имплантации. В последние годы, учитывая уровень распространения периимплантационных осложнений, было предположено, что лечение собственных зубов, даже компрометированных переломом, является более простым и предсказуемым по сравнению с лечением периимплантита, проблема которого в современной стоматологической практике продолжает прогрессивно возрастать.
В последние годы также было предложено ряд новых алгоритмов, включая перспективные альтернативы лечения зубов с ППК, которые до сегодня традиционно направлялись на экстракцию. Эти уникальные одиночные методы лечения зубов с переломами корней находятся на начальной стадии их развития и усовершенствования, а данные о них, главным образом, базируются на одиночных публикациях. Тем не менее, современная эндодонтия предлагает ряд технических средств по типу аппаратов для увеличения и освещения, а также набор современных материалов таких как биокерамические цементы, которые расширяют возможности для реставрации зубов с переломами корней при правильном выборе соответствующих клинических случаев с четким пониманием разницы между тем, какой зуб еще можно сохранить, а какой уже нет. В данной статье будут рассмотрены современные возможности лечения зубов с ППК.
Важность выбора клинического случая для лечения
Современная эндодонтия предоставляет множество вариантов лечения, которые позволяют сохранять скомпрометированные зубы. Тем не менее, ППК по-прежнему представляют собой сложную диагностическую и лечебную задачу для стоматологов, ведь именно из-за перелома корней приходиться удалять большинство эндодонтически пролеченных зубов. Кроме того, с развитием современных вариантов эндодонтического лечения появились новые дилеммы относительно функционального прогноза пролеченных зубов. Темой дискуссии остается решение о возможном сохранении скомпрометированного зуба с ППК или же его экстракция с восстановлением участка адентии посредством дентального имплантата. Традиционно считалось, что чем быстрее удалить зуб с переломом корня – тем лучше, ведь наличие такового в челюсти провоцирует развитие воспаления, которая, распространяясь на область пародонта, провоцирует формирование деструктивного дефекта кости. В таких условиях потеря кости, в свою очередь, компрометирует прогноз будущего имплантата, который может быть установлен на месте проблемного зуба. Однако каждый отдельный клинический случай следует оценивать объективно, так как некоторые данные показали, что при адекватном выборе подходящей клинической ситуации, зубы, пораженные переломом корня при ограниченном его распространении, не провоцируют развития воспаления в окружающем пародонте на протяжении довольно длительного периода времени. Выбор клинических случаев ППК, подходящих для консервативного лечения, должен основываться на данных доказательного протокола с учетом полноты проведённой диагностики и имеющихся терапевтических возможностей.
Стоматолог при этом также должен учитывать эстетические потребности пациента, продолжительность функционирования пролеченного зуба и расходы, требующиеся для его восстановления. При принятии решений о возможном консервативном лечение зубов с ППК следует учитывать не только эндодонтические аспекты, но и пародонтальные, протетические и эстетические составляющие реабилитации пациента. Многие факторы, такие как локализация зуба, наличие предрасполагающего заболевания пародонта, тип корональной реставрации и возможности использования современных эндодонтических материалов и инструментов должны учитываться врачом на этапе оценки рисков и преимуществ консервативного лечения зубов с переломом в области корня.
В случаях развития ППК в многокорневых зубах, необходимости в сохранении корня с переломом может и не быть, поскольку его попросту можно ампутировать. С однокорневыми же зубами ситуация состоит иначе, и функциональный прогноз таковых зависит от адекватного выбора метода лечения. Предрасположенность к пародонтальной патологии негативно влияет на прогноз зубов с ППК. Таким образом, в ходе первичной диагностики зубов с переломом корней нужно тщательно оценить факт наличия и степень тяжести возможного смежного пародонтального поражения.
Невозможность сохранить зуб (даже если таковой с переломом корня) в зубном ряду значительно уменьшает показатели эстетического профиля пациента. И хотя в большинстве клинических случаев имплантаты приживаются абсолютно без проблем и успешно служат на протяжении многих лет, но долгосрочный прогноз таковых также обязательно должен включать параметры достигнутой эстетической реабилитации. Ведь если происходит дезинтеграция имплантата во фронтальном участке, то нарушается эстетической профиль не только непосредственной области имплантации, но и всего эстетического профиля, скорректировать который впоследствии довольно сложно.
Не следует забывать, что в случаях сохранения зубов с ППК, в области таковых часто развиваются рецессии десен и альвеолярная потеря окружающей костной ткани. Особенно часто подобные симптомы развиваются у пациентов с тонким биотипом пародонтальных тканей. Таким образом, тщательная оценка эстетико-периодонтальных параметров должна являться обязательной составляющей планирования комплексного алгоритма лечения пациентов с ППК.
На долгосрочный прогноз функционирования пролеченных зубов с ППК также влияют протетические параметры: например, отношение коронки к корню, количество витальных структур зуба и наличие/отсутствие феррула зуба. По сути, адекватная реставрация коронки – это еще один из важнейших факторов, влияющих на выживаемость зуба после лечения. Кроме того, из-за отсутствия патогномоничных рентгенографических признаков или клинических симптомов ППК прогноз будущего функционирования компрометированной единицы зубного ряда может быть оценен только после завершения реставрации ее корональной части соответствующей супраструктурой.
Альтернативы лечения
Если сохранение зуба с ППК является первоначальной задачей комплексного лечения пациента, для реализации данной цели врач может использовать ряд хирургических и консервативных подходов, среди которых ампутация корня или гемисекция, апикоэктомия с резекцией переломанного корня коронально относительно линии перелома, выполнение процедуры реплантации, сепарация лоскута и реставрация области. Несмотря на вариативность подходов на протяжении последних десятилетий отмечалось изменение тенденции к последующему эффекту после лечения: если раньше большинство пролеченных зубов с ППК все в конце концов приходилось удалять, то сейчас увеличился показатель их выживаемости на протяжении всего периода мониторинга.
Ампутация корня или гемисекция
При диагностике ППК в структуре многокорневого зуба наиболее логичной опцией для лечения является хирургическая ампутация переломанного корня. Примерно сто лет назад в 1884 году Farrar предложил хирургический подход, который предусматривал резекцию одного из корней проблемного зуба и пломбирование эндопространства оставшегося. При этом Farrar в разных клинических случаях проводил резекцию корня на разных уровнях, таким образом, иногда оставляя в деснах лишь короткий «обрезок» твёрдых тканей (фото 2).
Фото 2. Процедура ампутации корня в ходе выполнения хирургического эндодонтического вмешательства.
a. У пациента отмечалось наличие свища в области верхнего моляра. После диагностики был поставлен диагноз хронического апикального абсцесса. b. Во время выполнения хирургического вмешательства был удален мезио-щечный корень. c. Через два года после операции зуб не демонстрировал наличия никаких симптомов, а в области ампутации отмечалось наличие замещающих твердых тканей.
В своем исследовании Anitha and Rao (2015) сообщили, что процедура резекции корней с целью удаления фрагмента треснутого корня является полностью предсказуемой для относительного прогноза сохранения оставшейся части зуба. Но снова-таки для достижения успешных результатов вмешательства нужно тщательно подходить к выбору клинического случая с учетом состояния пародонта и дизайна будущей протетической конструкции. В зависимости от конкретных клинических условий, процедура резекции имеет несколько подтипов и модификаций, например, резекцию можно расширять и в части коронки, а в отдельных случаях ее проводят вместе с ортодонтической экструзией оставшейся части зуба. Ампутация корня, или же гемисекция более показана для верхних или нижних моляров в случаях, когда сломан только один из корней. С учетом состояния пародонта и локализации линии перелома резекцию можно выполнять на разных уровнях, при этом иногда удается сохранить даже корональную часть корня, которую впоследствии пломбируют. В случаях же слитых корней, проводить процедуру ампутации не рекомендуется. Следует также отметить, что, хотя в молярах нижней челюсти и можно провести ампутацию корня, но более предсказуемой для данных зубов является процедура гемисекции или резекции. Большая длина корня и короткое расстояние между зубами в области их фуркации негативно влияют на хирургический прогноз резекции, поскольку в подобных случаях выполнение данной процедуры чисто технически усложняется.
Цементация области перелома корня с дальнейшей реплантацией
Во многих публикациях клинических случаев сообщалось о попытках цементации области перелома корня с дальнейшей реплантацией зуба, которые демонстрировали довольно вариативные результаты при долгоросрочном мониторинге. Hayashi и коллеги в 2004 году описали случай лечения ППК посредством восстановления области перелома композитом, который бондировали к стенкам зуба, после чего последний снова реплантировали в лунку. В 18 из 26 проанализированых случаев зубы продолжали успешно функционировать еще на протяжении 4-76 месяцев. При этом авторы отметили, что лечение зубов с переломом, который распространялся более чем на две третьих длины от области шейки зуба до области апекса, а также восстановление дистальных зубов, является менее успешным по сравнению с другими клиническими случаями.
Nizam и коллеги в 2021 оценили результаты 21 реплантированного зуба, которые предварительно были экстрагированы и восстановлены в области ППК посредством композитного цемента. После реплантации все зубы шинировали к рядомстоящим зуубам. Авторы сообщили, что из 21 пролеченного зуба 2 были экстрагированы на протяжении первого же месяца после лечения. Показатели пародонтальных индексов (индекса налета, десневого индекса, глубины зондирования и уровня клинического прикрепления), а также периапикального индекса (PAI) в области пролеченных зубов через 12 месяцев после операции были значительно ниже по сравнению с исходной ситуацией. Учитывая полученные данные, авторы резюмировали, что выполнение адгезивной цементации и преднамеренной реплантации зубов с ППК может быть относительно эффективным только в случаях лечения однокорневых зубов верхней челюсти.
Kawai и Masaka 2002 предложили модифицированный метод реплантации зубов с ППК после восстановления участка перелома, при этом поворачивая зуб на 180 градусов относительно исходного положения. Таким образом удается репозицировать линию перелома ниже уровня костного покрытия и пародонтальных связок, минимизируя риск развития осложнений. Другие авторы (Hadrossek и Dammaschke 2014) представляли случаи ретроградного пломбирования корней с переломом посредством кальций-силикатного цемента (биодентина).
Хотя преднамеренная реплантация зубов и может рассматриваться как предсказуемый метод лечения в некоторых клинических случаях, однако само по себе восстановление линии перелома каким-либо материалом является довольно спорным терапевтическим подходом. Ведь для подобного лечения зуб сначала нужно экстрагировать, при этом не спровоцировав какой-либо его сегментации на части в ходе удаления. Проблемным также остается аспект развития резорбции после реплантации. Таким образом, противопоказанием к проведению реплантация является такое состояние зубов, при котором они не могут быть беспечно извлечены, или же их пародонтологический статус является компрометированным. Также подобную манипуляцию не рекомендуется проводить среди пациентов с тяжелыми соматическими заболеваниями.
Цементация перелома корней после сепарации лоскута
Более чем два десятилетия назад Selden (1996) описал лечение зубов с неполными ППК посредством использования стеклоиономерного цемента и костного трансплантата. Однако в итоге, автор сообщил о том, что все шесть случаев, пролеченные таким образом, в конце концов продемонстрировали неуспешные результаты. В данное время, используя возможности освещения и увеличения, врач владеет большим наборов методов для работы с корневой системой зуба, что позволяет добиться высокой точности проведенных ятрогенных вмешательств. Современные эндодонтические материалы, например, такие как минерал-триоксид-агрегат (MTA), уже неоднократно использовались врачами для восстановления участков переломов корней. Протокол подобного лечения предусматривает формирование канавки вдоль линии разрушения, которую в дальнейшем герметизируют посредством MTA. Taschieri и коллеги в 2010 году проводили анализ результатов лечения передних зубов верхней челюсти, у которых был диагностирован перелом корня. Зубы с глубокими пародонтальными карманами и рентгенологическими признаками периапикальных поражений были исключены из исследования. В ходе лечения проводилась сепарация лоскута, по ходу линии перелома ультразвуковым инструментом формировали канавку, которую потом заполняли МТА. Имеющейся костный дефект выполняли кальций сульфатным материалом. Через 33 месяца 5 из 7 первично пролеченных зубов продемонстрировали успешные результаты, остальные же 2 пришлось удалить в процессе мониторинга. Floratos и Kratchman в 2012 попытались пролечить посредством аналогичного вмешательства 4 дистальных зуба. После сепарации лоскута авторы проводили скошенную резекцию корня, а резидуальную его часть заполняли МТА. Область остеотомии перекрывали коллагеновой мембраной, и наблюдали пролеченные зубы на протяжении 8-24 месяцев. Полученные результаты были классифицированы как успешные (Floratos и Kratchman 2012). В своем недавнем исследовании Taschieri (2016) сообщил о случае лечения левого центрального резца верхней челюсти, в области которого был диагностирован неполный перелом корня. После сепарации лоскута врач подтвердил наличие перелома. Сломанная часть корня была удалена, а область дефекта заполнили плазмой, обогащенной тромбоцитами. Через 24 месяца зуб оставался бессимптомным. Авторы предположили, что подобный хирургический подход может быть успешно использован при лечении эндодонтически-пародонтологических поражений, связанных с неполным ППК. Несмотря на то, что большинство отчетов демонстрируют многообещающие результаты, сепарация лоскута сама по себе уже чревата риском возможного формирования десневого рубца и потенциальным риском дальнейшего развития рецессии. Также подобная манипуляция может спровоцировать и чрезмерную убыль кости в области хирургического вмешательства. Учитывая подобные осложнения, перед проведением подобных манипуляций следует тщательно оценить потенциальные риски, особенно если вмешательство проводиться в эстетически значимой области.
Выводы
Для того чтобы решить, что делать с зубом, у которого имеется перелом корня, нужно учесть ряд определенных факторов, которые влияют на успешность возможного алгоритма лечения. Выбор ведь, по сути, прост – зуб можно или удалить и восстановить участок адентии посредством имплантата, или же зуб можно попытаться спасти. Несмотря на то, что экстракция зубов с переломом корня остается методом терапевтического выбора, новые эндодонтические инструменты и материалы позволяют врачу побороться за прогноз проблемной единицы зубного ряда. Для формулирования какого-либо доказательного вывода об алгоритме выбора подходящего метода лечения зубов с ППК требуется проведение ряда дополнительных исследований, которые позволят однозначно оценить прогноз функционирования восстановленных зубов в долгосрочной перспективе.
Авторы: Eyal Rosen, Ilan Beitlitum, Igor Tsesis