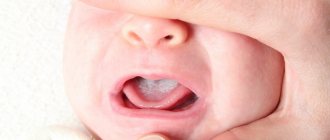
При недостаточном увлажнении слизистой носа человек испытывает ощущение жжения и зуда в носовых проходах, а часто еще и дискомфорт от появления в них корочек. Явление оставлять без внимания не следует. Когда сухость в носу и кровяные корки, причины и лечение которых хорошо изучены, наблюдаются дольше нескольких дней, потребуется проведение терапии.
Для увлажнения тканей носовых ходов в них имеются особые железы, продуцирующие слизь. Она предупреждает пересыхание нежной кожи слизистой и её растрескивание, а также увлажняет вдыхаемый воздух и не пропускает болезнетворные бактерии и вирусы в организм. Защищая его, реснички эпителия со слизью изгоняют из носа пыль и болезнетворных агентов. Если железы продуцируют мало секрета, или воздух содержит недостаточно влаги и расходуется чрезмерно быстро, возникает сильная сухость в носу. Повреждённые ткани теряют свою эластичность, на них появляются кровоточащие трещины, которые вызывают боль и неприятные ощущения.
Болезнь развивается в любом возрасте. Временная, она длится несколько дней по причине внешнего негативного воздействия и проходит сама. Если проблема сохраняется более 10 дней, требуется вмешательство специалиста. При самостоятельном лечении затянувшейся болезни можно нанести непоправимый вред слизистой, из-за чего восстановить в дальнейшем нормальную работу желёз не получится.
Сухость как симптом
Часто сухость слизистой носа может быть проявлением одного из его заболеваний. Для избавления от неё необходимо вылечить болезнь, спровоцировавшую данную проблему.
1. Катаральный ринит. При хроническом течении болезни происходит атрофирование слизистой с развитием её сухости.
2. Гипертрофический ринит. При патологическом разрастании слизистой оболочки носа происходит нарушение прохождения воздуха и оттока слизи, из-за чего образуются очаги иссушенной ткани.
3. Склерома. Инфекционное заболевание, при котором сочетаются заложенность носа и пересушенность слизистой. Больше других болезни подвержены женщины в возрасте от 15 до 20 лет. Заболевание опасно и может приводить к летальному исходу.
4. Синдром Шегрена. Воспаление и сухость слизистой распространяются не только на нос, а и на слюнные железы. При запущенном заболевании появляется сухость и прочих слизистых.
5. Сахарный диабет. Нарушается работа слизистых желёз в тканях на фоне нарушенных обменных процессов в организме.
6. Гормональные нарушения. В пожилом возрасте и при беременности они являются нормой и вызывают проблемы не только в носовых ходах, но и в носовой полости. В остальных случаях требуется корректировка состояния пациента.
Воспалительные заболевания женских половых органов
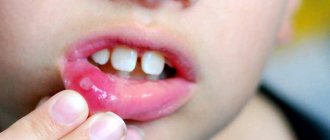
Вульвит — воспаление слизистой оболочки преддверия влагалища. Развивается в основном у девочек. Инфицированию способствуют опрелости, расчесы, ссадины, эндокринная патология (ИЗСД), глистные инвазии, детские вирусные инфекции. У взрослых, как правило, вульвит сочетается с воспалением слизистой влагалища.
Клиника: боль, отек вульвы, гнойное отделяемое.
Бартолинит — это воспаление больших желез преддверия влагалища. Очень часто при несоблюдении правил гигиены половых органов в нее попадают различные бактерии и ИППП. Ее выводной проток закупоривается и в железе возникает воспалительный процесс. Чаще встречается одностороннее поражение бартолиновой железы.
Проявляется сначала покраснением вокруг наружного отверстия выводного протока, далее воспалительный отек может закупоривать проток железы, препятствуя выделению гнойного секрета, который, задерживаясь в протоке, растягивает его, образуя ложный абсцесс (гнойник), который выпячивает внутреннюю поверхность большой половой губы и закрывает вход во влагалище. Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой.
Гнойник может самопроизвольно вскрываться с истечением густого желто-зеленого содержимого, после чего состояние улучшается. Воспалительный процесс может затухать самостоятельно (без нагноения). При этом наблюдается уплотнение и незначительное увеличение железы. Однако довольно часто через некоторое время воспалительный процесс возобновляется и осложняется.
Кольпит — воспаление влагалища (вагинит).
В клинической картине триада симптомов: боли, бели, зуд.
Кольпит могут вызывать гонококки, трихомонады, хламидии, а также условно патогенные микроорганизмы, такие как стафилококки, стрептококки, грибы рода Candida, кишечная палочка и др. Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Бактериальный вагиноз (диагноз с 1980 года) болезнь Гарднера. Жалобы только на повышенное отхождение белей (выделения обильные, дурно пахнущие). Симптомов воспаления нет. Часто женщины жалуются на дискомфорт и жжение во влагалище. В последнее время бактериальный вагиноз рассматривают как своеобразный дизбактериоз влагалища, возникающий при уменьшении числа лактобактерий, выделяющих молочную кислоту, повышении рН вагинального секрета (больше 4,5). При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
Цервицит представляет собой воспаление шейки матки, которое возникает в результате проникновения в цервикальный канал гонококков, трихомонад, хламидий, стафилококков, стрептококков и других бактерий, реже вирусов. Возникновению способствуют разрывы шейки матки при родах, опущение половых органов, инфекционные процессы во влагалище и, наоборот, во внутренних половых органах. При остром процессе женщину беспокоят слабые боли в низу живота, неприятные ощущения во влагалище, иногда зуд, слизистые или гнойно слизистые выделения из влагалища, болезненные ощущения во время половых контактов. При хроническом процессе жалобы выражены слабее.
Эндоцервицит – воспаление слизистой оболочки канала шейки матки. Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
Симптомы: слизисто-гнойные выделения из влагалища, болевых ощущений нет. Клинические признаки выражены мало. В острой стадии определяется гиперемия вокруг наружного зева и слизисто-гнойные выделения. В хронической стадии гиперемии почти нет, выделения остаются. При длительном течении процесса развивается гипертрофия (утолщение) шейки матки – цервицит
Кондиломы остроконечные (множественные разрастания по поверхности наружных половых органов и входа влагалища). Могут распространяться на промежность, влагалище, шейку матки. Причиной возникновения кондилом служит фильтрующийся вирус (вирус папилломы человека), развитию процесса способствуют обильные выделения из половых путей при кольпитах и эндоцервицитах. Очень быстро остроконечные кондиломы разрастаются при беременности.
Симптомы: кондиломы чаще всего локализуются на наружных половых органах, промежности, вокруг заднепроходного отверстия. В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
Причины
Сухость в носу причины для появления может иметь внутренние и внешние. При первых она возникает как симптом основной болезни, а при вторых – как самостоятельное нарушение состояния здоровья. Провоцируют проблему длительное использование сосудосуживающих капель и ряда лекарственных препаратов, влияющих на работу слизистых, и частое применение промываний для носа без показаний для этого, а также патологии в его строении.
В отопительный период сухость во рту и в носу появляются вследствие недостаточной влажности воздуха в помещении. Исправляют эту ситуацию увлажнители, рассеивающие водяной пар, который при дыхании попадает на слизистые, отчего ее пересушенности не происходит.
Слизистая полости рта: на что обратить внимание
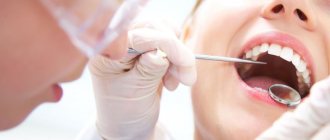
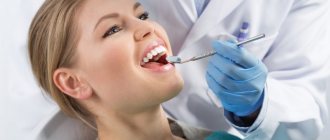
Регулярные осмотры у стоматолога — важнейшая часть профилактики не только заболеваний зубов и пародонта, но и патологий слизистой оболочки полости рта. Они позволяют выявить на ранних стадиях рак, лейкоплакию, стоматиты и другие опасные заболевания.
Алгоритм осмотра
Американская ассоциация стоматологов рекомендует обязательно включать в осмотр полости рта следующие этапы:
- тщательный визуальный осмотр губ, слизистой оболочки щёк, дëсен, передней части языка, дна ротовой полости и нëба;
- осмотр горла (глотки), включая миндалины, корень языка;
- пальпацию челюсти и шеи, позволяющую обнаружить узлы, опухоли, какие-либо отклонения или аномалии.
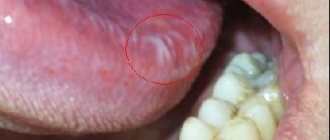
Такая процедура позволяет своевременно выявить очаги патологических процессов слизистой оболочки полости рта (СОПР), в том числе эрозии, язвы, уплотнения, а также оценить состояние лимфатических узлов.
Российские специалисты придерживаются схожего алгоритма осмотра. Он предполагает, что стоматолог должен обращать внимание на любые видимые отклонения от нормы в строении лица, носа, щëк или подбородка. Патологические изменения с учетом их локализации регистрируют с помощью специальных кодов. Так, обязательно отмечаются изъязвления СОПР, раны, эрозии тканей, трещины, увеличенные лимфатические узлы и любые другие поражения.
Заболевания полости рта
Наиболее часто в практике стоматолога встречаются симптомы стоматитов. Острый герпетический стоматит составляет 85% всех заболеваний слизистой оболочки полости рта, распространëн и хронический рецидивирующий афтозный стоматит [1].
Диагностической особенностью афтозного стоматита считаются афты — овальные изъязвления на СОПР с чёткими краями, диаметром 3-12 мм и более, окружённые венчиком гиперемии. Для герпетического стоматита характерны пузырьковые высыпания не только на поверхности слизистой, но и на губах, коже вокруг рта.
Данные многоцентровых исследований в разных странах мира говорят и о высоком уровне распространения других заболеваний полости рта: лейкоплакии, кандидоза, красного плоского лишая.
Лейкоплакия характеризуется наличием на СОПР и красной кайме губ очагов кератоза в виде утолщений белесоватого цвета. При кандидозе на слизистой образуются пятна белого налёта творожистой консистенции, которые легко соскребаются шпателем. При вторичной бактериальной инфекции и эрозиях налёт может приобретать коричневатый оттенок.
Наиболее распространённым признаком красного плоского лишая полости рта тоже являются серо-белые пятна. Они появляются на внутренних поверхностях щëк, языке и дёснах. Из-за схожести этих проявлений с симптомами других заболеваний, в частности, лейкоплакии, визуальная диагностика может быть затруднена.
К сожалению, в последние годы растёт число случаев онкологических заболеваний полости рта. Всемирная федерация стоматологов связывает это с широким распространением курения и употребления алкоголя. Поэтому всë большее значение приобретает ранняя диагностика онкологических заболеваний слизистой оболочки полости рта. Именно она позволяет выявить предраковые и раковые состояния клеток на стадиях, когда лечение может быть анатомически щадящим.
Специалисты советуют обращать внимание на следующие признаки, которые могут являться симптомами онкологического заболевания СОПР:
- длительно незаживающая ранка или раздражение;
- пятна красного или белого цвета;
- ощущение боли, онемения, чувствительные области во рту или на поверхности губ;
- опухоли, утолщения, шероховатости, эрозии и прочие изменения;
- трудности при жевании, глотании, речи, движениях языка или челюсти.
Количество посещений стоматологов россиянами составляет примерно 15 миллионов в год [2]. Этот показатель выше, чем у любой другой врачебной специальности. Поэтому соблюдение врачом алгоритма внешнего осмотра, тщательность и аккуратность при его проведении — залог успешности раннего выявления многих опасных заболеваний полости рта.
Список источников
[1] Заркумова А. Е. Структура заболеваемости слизистой оболочки полости рта // Вестник КазНМУ. 2021. №3. URL: https://cyberleninka.ru/article/n/struktura-zabolevaemosti-slizistoy-obolochki-polosti-rta (дата обращения: 22.05.2020).
[2] Астахов П. Главный стоматолог Минздрава: смертность в кресле стоматолога ниже 0,001% // RT, 7 июня 2021. URL: https://russian.rt.com/russia/news/397438-glavnyi-stomatolog-minzdrav-smertnost (дата обращения: 22.05.2020).
Медикаментозное лечение трахеита
Схема медикаментозного лечения острого трахеита составляется с учетом природы заболевания и выраженности имеющихся у пациента симптомов.
Воздействие на причину
Если возбудителем стал тот или иной вирус, обычно применяются противовирусные средства, а также иммуностимуляторы (например, препараты на основе эхинацеи). При тяжело протекающем и затяжном трахеите бактериальной природы врач может ввести в схему лечения антибиотики. Если же болезнь протекает без осложнений, с ней обычно удается справиться и без этих средств. Но решение о рациональности и продолжительности антибиотикотерапии должен принимать только врач.В некоторых случаях при трахеите до начала лечения противомикробными средствами проводится бактериологическое исследование мокроты. Ее высевают на питательные среды для определения вида возбудителя и его чувствительности к основным группам препаратов. Это поможет подобрать наиболее подходящий антибиотик.
Лечение кашля и очищение дыхательных путей
Большое внимание при лечении острого трахеита нужно уделить, разумеется, кашлю – основному симптому болезни. При сухом, изнуряющем непродуктивном кашле применяют препараты, подавляющие кашлевый рефлекс. Такая мера бывает необходима в первые дни трахеита.На следующей стадии заболевания основной задачей лечения является очищение дыхательных путей от образующейся мокроты. Для этого необходимо облегчить ее отхождение с помощью муколитических и отхаркивающих средств. Но одновременно с противокашлевыми препаратами их применять нельзя. Также недопустимо подавлять влажный кашель. Это чревато застоем мокроты и переходом воспаления на нижележащие отделы дыхательной системы, вплоть до развития бронхопневмонии.
Поддерживающая терапия
Для облегчения симптомов трахеита могут быть полезны лекарственные травы. При трахеите их можно использовать в виде отваров и настоев. Но более удобный и надежный способ лечения – применение готовых средств растительного происхождения с тщательно подобранным и сбалансированным составом. Например, в схему комплексной терапии трахеита можно включать сироп от кашля Доктор МОМ®, который содержит экстракты солодки голой, девясила кистецветного, адатоды васики, паслена индийского и других лекарственных растений – всего 10 лекарственных растений. Он подходит как взрослым, так и детям старше 3 лет. Это средство способствует разжижению мокроты и помогает выводить ее из респираторного тракта, а также снимает воспаление.Для взрослых есть еще и растительные пастилки от кашля Доктор МОМ® на основе экстрактов солодки голой, имбиря и эмблики лекарственной. Они тоже смягчают кашель, оказывают противовоспалительное и отхаркивающее действие. Такие пастилки можно использовать как вспомогательное средство при лечении трахеита. Они помогают справиться с приступами кашля и облегчают течение заболевания.