Фиброзирующий альвеолит
Данная разновидность патологии примечательна тем, что развивается замещение соединительной тканью некротического остатка лунки, оставшейся после экстракции зуба. В принципе, многие стоматологи предлагают рассматривать фиброзирующий альвеолит не как отдельную разновидность данной нозологии, а как одну из стадий ее течения, которая характеризуется некоторым снижением интенсивности проявлений воспалительной реакции и частичной стабилизацией общего состояния больного. Если повнимательней оценить состояние ротовой полости, можно будет отметить незначительное разрастание мягких тканей, прилегающих к лунке, в которой происходит патологический процесс. Формирование промежутка между мягкими тканями и твердой, костной стенкой также характерно в данной ситуации.
Симптомы альвеолита и сухой лунки
Диагноз «альвеолит» ставится довольно просто. При альвеолите наблюдаются такие симптомы:
- Внешне она может быть пустой, с налетом желтоватого цвета на стенках лунки и следами остатков пищи, а также видны гноящие сгустки крови. Десна рядом с лункой обычно воспаленная, красного цвета, с отеком, при прикосновении болит.
- Боли при этом недуге разные, могут быть как острыми, так и слабыми. Еще у некоторых людей при воспалении лунки появляются боли в голове.
- Когда кровяной сгусток гноится, он всегда начинает неприятно пахнуть, лунка, которая воспалена, тоже имеет неприятный запах. Его можно описать как запах гниения, разложения. Сгусток, который гноится, приводит к интоксикации организма, что выражается в плохом состоянии человека, а также слабости и повышении температуры.
- В большинстве случаев альвеолит идет без припухлости мягких лицевых тканей по причине, что инфекция и гной выходят через больную лунку. Но бывают случаи, когда этого не происходит, лицевые ткани и десна разбухают, все это сопровождается высокой температурой и острыми болями.
Аллергический альвеолит
На попадание в организм человека соединений, вызывающих патологическую реакцию в виде аллергии, реагирует не только респираторный тракт и слизистая оболочка глаз – отечность и болезненность зубных альвеол с последующим образованием воспалительного процесса иногда также можно отмечать. Соответственно, все эти изменения смело можно назвать аллергическим альвеолитом, потому как в основе их патогенеза лежит все та же реакция антиген-антитело.
Данная разновидность патологии проявляется постоянными болями ноющего характера, значительно усиливающимися в процессе потребления пищи. Совершенно справедливо аллергический альвеолит признается одной из наиболее «мягких» форм этого заболевания, потому как не сопровождается выраженной клиникой. Обычно у больного общее состояние организма относительно удовлетворительное, лихорадки не наблюдается. При внимательном осмотре лунки, оставшейся после экстракции зуба, можно отметить практически полное отсутствие или недостаточное количество защищающего кровяного сгустка. Здесь обычно видны остатки пищи. Может быть и так, что аллергический альвеолит образуется после 2-3 суток с момента экстракции зуба. И если не начать своевременное лечение, прогностически благоприятная форма заболевания может привести к тяжелым осложнениям.
Текст книги «Основы клинической морфологии зубов: учебное пособие»
5.3.1.2. Возрастные изменения периодонта В периодонте в течение всей жизни индивидуума постоянно происходят пластические процессы обновления его составных элементов: фибробластов и других клеток, коллагеновых волокон и межклеточного вещества. Интенсивность обновления коллагена в периодонте в 2 раза выше, чем в десне, и в 4 – чем в коже. Высокая скорость обновления коллагена является свидетельством важной роли непрерывной перестройки периодонта в постоянно протекающих процессах адаптации поддерживающего аппарата зуба к меняющимся нагрузкам.
С возрастом снижаются пластические возможности клеток периодонта, что находит выражение в уменьшении количества активных клеток (фибробластов, остеобластов, цементобластов), сокращении синтеза коллагеновых волокон, ухудшении кровоснабжения тканей перицемента. Отмечается уменьшение ширины периодонтальной щели. Эти изменения, несомненно, вызывают ослабление фиксирующего аппарата корня зуба, его барьерных свойств, увеличение подвижности зубов, что с неизбежностью приводит к необходимости врачебного вмешательства.
5.3.2. Зубная альвеола
Зубные альвеолы (alveoli dentales)
располагаются в альвеолярном отростке верхней челюсти и альвеолярной части нижней челюсти. Эти отделы челюстей формируются по мере развития и прорезывания зубов и почти полностью исчезают с их потерей.
Каждая альвеола представляет собой костную лунку, в которой располагается зуб. Края альвеолы не доходят до шейки зуба (эмалево-цементной границы), поэтому глубина зубных альвеол несколько меньше длины корня соответствующего зуба и последний слегка выступает из костей челюсти. Эта часть корня зуба в нормальных условиях охватывается десной. Самой глубокой является альвеола клыка. На дне альвеол обычно имеется несколько отверстий для сосудов и нервов, идущих к зубу.
В альвеолярном отростке верхней челюсти 16 зубных альвеол для корней зубов. В альвеолах различают вестибулярную (губную или щечную) и язычную (небную) стенки. Альвеолы отделены друг от друга костными межальвеолярными перегородками (septa interalveolaria). Альвеолы многокорневых зубов содержат также межкорневые перегородки (septa interradicularia), отделяющие корни зуба друг от друга.
Форма и величина альвеол соответствуют форме и величине корней зуба. Альвеолы для корней резцов конусовидные, с округлыми очертаниями, альвеолы для клыка и малых коренных зубов – овальные и сдавлены в мезиально-дистальном направлении. Альвеола первого премоляра верхней челюсти часто бывает разделена межкорневой перегородкой на язычную и вестибулярную корневые камеры. В трех последних альвеолах верхней челюсти, наибольших по размеру, находятся корни больших коренных зубов. Каждая из них разделена межкорневыми перегородками на три корневые камеры, из которых две обращены к вестибулярной, а третья – к небной поверхности альвеолярного отростка.
Вестибулярные камеры несколько сжаты с боков, поэтому их размер в переднезаднем направлении меньше, чем в небно-щечном.
Небные (язычные) камеры альвеол имеют округлую форму. В связи с непостоянным количеством и формой корней третьего моляра его альвеола вариабельна по форме и может быть однокамерной или разделена на 2–3 и более части.
Альвеолярная часть нижней челюсти также содержит 16 зубных альвеол для корней зубов, отделенных друг от друга межальвеолярными перегородками. Стенки альвеол, обращенные к губам и щекам, называются вестибулярными, а стенки, обращенные к языку, – язычными.
Форма, величина, а также толщина стенок альвеол для зубов разных групПразлична. Альвеолы резцов сдавлены с боков, а толщина язычной стенки альвеол больше вестибулярной.
Форма альвеол клыка и особенно премоляров округлая, язычная стенка также толще вестибулярной. Наиболее глубокой является альвеола клыка и второго премоляра. Толщина стенок здесь больше, чем у альвеол резцов.
Альвеолы моляров содержат межкорневые перегородки: в первых двух молярах одна перегородка разделяет ее на переднюю и заднюю камеры для соответствующих корней, а в области третьего моляра может быть одна или несколько перегородок. Часто альвеола этого зуба бывает конической формы без перегородок. Стенки альвеол моляров толще, чем у альвеол остальных зубов нижней челюсти.
В альвеолярном отростке верхней челюсти и альвеолярной части нижней челюсти выделяют две части: собственно альвеолярную кость стенки альвеолы и поддерживающую альвеолярную кость. Первая представляет собой тонкую (0,1–0,3 мм) костную пластинку, окружающую корень зуба, к которой прикрепляются волокна периодонтальной связки. Она состоит из пластинчатой костной ткани, образующей остеоны, пронизана большим количеством прободающих (шарпеевских) волокон периодонта и содержит множество отверстий, через которые в периодонтальное пространство проникают кровеносные и лимфатические сосуды и нервы.
Поддерживающая альвеолярная кость включает:
– компактную кость,
образующую наружную (щечную или губную) и внутреннюю (язычную или ротовую) стенки альвеолярного отростка, называемые также кортикальными пластинками;
– губчатую кость,
которая располагается между стенками альвеолы и кортикальными пластинками.
Кортикальные пластинки альвеолярного отростка без резкой границы переходят в кость тела челюсти. Толщина пластинок неодинакова в разных отделах альвеолярного отростка и альвеолярной части: они значительно тоньше в верхней челюсти, чем в нижней. Наибольшей толщины они достигают в области премоляров и моляров нижней челюсти, а также на язычной стороне.
Губчатая кость заполняет все промежутки между стенками зубных альвеол и кортикальными пластинками, а также образует межкорневые и межзубные перегородки.
Перекладины (трабекулы) губчатой кости распределяют силы, действующие на стенки альвеолы, на кортикальные пластинки, поэтому их расположение обычно соответствует направлению усилий, воздействующих на альвеолу при жевательных движениях. Так, в области боковых стенок альвеол они располагаются преимущественно горизонтально, а у их дна имеют вертикальный ход.
Пространства между перекладинами губчатой кости заполнены в детском и юношеском возрасте красным костным мозгом, а у взрослого – желтым костным мозгом. Отдельные участки красного костного мозга могут сохраняться в течение всей жизни [67].
5.3.2.1. Возрастные изменения зубной альвеолы
В течение жизни индивидуума костная ткань стенки зубной альвеолы, как и поддерживающая кость альвеолярного отростка, находится в состоянии постоянной перестройки. это обеспечивает адаптацию костной ткани альвеолы к меняющимся функциональным нагрузкам, что отчетливо проявляется при физиологическом и ортодонтическом перемещениях зубов.
С возрастом зубы постепенно стираются на окклюзионных и аппроксимальных поверхностях. Стирание зуба компенсируется его постепенным выдвижением из костной альвеолы. Важными механизмами этого процесса являются прежде всего отложение цемента в области верхушки корня, а также перестройка стенки альвеолы, на дне которой и в области межкорневых перегородок происходит образование новой костной ткани.
При стирании аппроксимальных поверхностей зубы становятся менее выпуклыми, однако контакт между ними не нарушается, так как одновременно происходит истончение межзубных перегородок (рис. 116).
Рис. 116. Перестройка стенок зубной альвеолы с возрастом.
1 – эмаль; 2—дентин; 3 – межзубная десна (сосочек); 4 – стенки костной альвеолы.
Этот компенсаторный процесс известен как аппроксимальное, или медиальное, смещение зубов, движущими факторами которого являются окклюзионные силы, а также транссептальные волокна периодонта, сближающие зубы. При этом возникает ряд изменений в стенке альвеолы и периодонте, которые можно обозначить как физиологическую перестройку поддерживающего аппарата зуба.
Н а медиальной стороне альвеолы (в направлении перемещения зуба) происходят сужение периодонтального пространства и резорбция костной ткани. На латеральной ее стороне периодонтальное пространство расширяется, волокна перицемента натягиваются, а на стенке альвеолы происходят образование новой и отложение грубоволокнистой костной ткани, которая в дальнейшем замещается пластинчатой.
Эта способность костной ткани альвеолы к перестройке широко используется при ортодонтических вмешательствах, направленных на смещение зуба на новое место. При этом благодаря использованию специальных устройств удается обеспечить такое воздействие на стенку альвеолы, которое приводит к резорбции костной ткани в области давления и образованию новой костной ткани в области натяжения, т. е. к исправлению положения зуба в зубном ряду при некоторых аномалиях зубо-челюстной системы.
5.3.3. Десна
Десна
подразделяется на три части: прикрепленную, свободную и межзубную (рис. 117).
Рис. 117. Схема строения десны.
I – десневая борозда; 2 – эпителий десны; 3 – свободная часть десны; 4 – десневой желобок; 5 – прикрепленная часть десны; 6 – собственная пластинка слизистой оболочки десны; 7 – костная стенка альвеолы зуба; 8 – цемент; 9 – периодонтальная связка; 10 – эпителий прикрепления;
II – эмаль.
Прикрепленная часть
десны прочно сращена с надкостницей альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти.
Свободная часть
десны – это край десны, который свободно прилежит к поверхности коронки зуба, отделяясь от нее лишь узкой щелью – десневой бороздой. Десна не имеет прочного соединения с надкостницей и обладает некоторой подвижностью. Границей между свободной и прикрепленной частями десны является неглубокая борозда – десневой желобок, располагающийся параллельно десневому краю на расстоянии 0,5–1,5 мм от него примерно на уровне дна десневой борозды или немного выше ее.
Межзубная часть
образует треугольной формы межзубной сосочек, заполняющий промежуток между соседними зубами. Различают два вида межзубных сосочков – вестибулярные и язычные, соединенные друг с другом посредством межсосочковой связки.
В связи с постоянными механическими нагрузками в процессе пережевывания пищи эпителий и соединительная ткань десны имеют особенности строения адаптационного характера. Десна выстлана многослойным плоским, частично ороговевающим эпителием толщиной в среднем 220–250 мкм, который в области десневой борозды утрачивает роговой слой (рис. 118). Поверхность десны, покрытая неороговевающим эпителием, составляет около 8-10 %, ороговевающим путем ортокератоза – 12–15 %, путем паракератоза – 70–75 %.
Рис. 118. Строение эпителия десны.
1 – эпителий; 2 – базальный (ростковый) слой; 3 – собственная пластинка слизистой оболочки десны.
Клетки базального слоя эпителия десны характеризуются высокой митотической активностью, поэтому скорость обновления эпителия здесь выше, чем в других участках слизистой оболочки рта. В базальном слое содержатся многочисленные меланоциты, которые продуцируют меланин, накапливающийся в значительном количестве в эпителиальных клетках, определяя пигментацию десны.
Граница между эпителием и собственной пластинкой слизистой оболочки имеет фестончатый характер вследствие внедрения в него высоких соединительнотканных сосочков собственной пластинки.
Эпителий десны непосредственно переходит в эпителий борозды и эпителий прикрепления. Эпителий борозды образует латеральную стенку десневой борозды. У верхушки десневого сосочка он переходит в эпителий десны, а в направлении шейки зуба – в эпителий прикрепления.
Десневая борозда
(sulcus gingivalis) – узкое щелевидное пространство между зубом и десной, простирающееся от края свободной части десны до эпителия прикрепления, Глубина борозды от 0,5 до 3 мм, в среднем около 2 мм. Увеличение с возрастом глубины десневой борозды более 3 мм превращает ее в десневой карман между десневым краем и поверхностью зуба. Дно десневого кармана может достигать уровня пришеечной части эмали зуба.
В десневой борозде содержится жидкость, в которой находятся десквамированные клетки эпителия, бактерии, зернистые лейкоциты, мигрировавшие в борозду через эпителий. Из крови в десневую жидкость транспортируются электролиты, иммуноглобулины, антибактериальные вещества.
Химический анализ показал наличие в десневой жидкости аминокислот, пептидов, углеводов, мочевины, бактериальных токсинов, ферментов (лизоцим, лактопероксидаза), антител. Здесь же могут накапливаться некоторые антибиотики (в частности, тетрациклинового ряда) в концентрациях, в 4–8 раз превышающих их уровень в сыворотке крови. Объем десневой жидкости в физиологических условиях ничтожно мал, однако он резко возрастает при воспалении.
Эпителий борозды сходен с эпителием десны, однако тоньше его и не подвергается ороговению. Эпителиальные клетки имеют небольшие размеры и содержат в цитоплазме значительное количество тонофиламентов. Граница между эпителием и собственной пластинкой слизистой оболочки ровная ввиду отсутствия соединительнотканных сосочков. В эпителии и подлежащей соединительной ткани отмечается значительное количество зернистых лейкоцитов, макрофагов и лимфоцитов.
Эпителий прикрепления является продолжением эпителия борозды, выстилая ее дно и образуя вокруг зуба манжетку, которая прочно связана с поверхностью эмали, покрытой первичной кутикулой. По строению это многослойный плоский эпителий, толщина пласта которого наибольшая в области дна десневой борозды (15–30 слоев клеток) и уменьшается в направлении шейки до 1–3 слоев. Его клетки независимо от места расположения в пласте имеют уплощенную форму и ориентированы параллельно поверхности зуба.
Наиболее интересной морфологической особенностью строения эпителия прикрепления является расположение эпителиальных клеток между двумя базальными мембранами. Клетки эпителия располагаются на базальной мембране, соединяющей его с собственной пластинкой слизистой оболочки десны. Поверхностные клетки этого эпителия обеспечивают прикрепление десны к поверхности зуба с помощью полудесмосом, связанных со второй (внутренней) базальной мембраной, расположенной между зубом и эпителием прикрепления.
Обе базальные мембраны имеют сходное строение и состоят из двух зон:
– электронно-прозрачной зоны,
расположенной у основания эпителиоцитов базального слоя и называемой прозрачной пластинкой;
– электронно-плотной зоны,
лежащей ниже прозрачной пластинки.
Пластинки содержат коллаген IV типа, ламинин, анхорин, гликопротеиды.
Эпителиальные клетки, соединенные с внутренней базальной мембраной, не подвергаются десквамации, что нехарактерно для клеток многослойного плоского эпителия.
Десквамацию претерпевают клетки, лежащие под поверхностным слоем эпителия прикрепления, которые смещаются в сторону десневой борозды и затем слущиваются в ее просвет. Интенсивность этого процесса в эпителии прикрепления в 50—100 раз превосходит десквамацию в эпителии десны.
Потеря клеток возмещается их интенсивным новообразованием в базальном слое эпителия, для клеток которого характерна очень высокая митотическая активность. Из базального слоя клетки смещаются одновременно в направлении эмали и десневой борозды.
Обычно скорость обновления эпителия прикрепления составляет у человека 5–8 сут, а при повреждении его полное восстановление происходит в течение 5–6 сут.
По своей ультраструктуре клетки базального слоя эпителия прикрепления несколько отличаются от эпителиоцитов остальной части десны.
Цитоплазма клеток содержит хорошо развитую гранулярную эндоплазматическую сеть и выраженный комплекс Гольджи, в то же время тонофиламенты занимают в ней значительно меньший объем.
Состав цитокератиновых промежуточных филаментов цитоплазмы, а также поверхностных мембранных углеводов, характерный для малодифференцированных клеток, указывает на наличие в эпителии прикрепления такого класса клеток. В связи с этим ряд исследователей предполагают, что поддержание клеток эпителия прикрепления в относительно малодифференцированном состоянии важно для сохранения их способности к образованию полудесмосом, обеспечивающих связь эпителия с поверхностью зуба [66, 85].
Количество десмосом, связывающих клетки эпителия прикрепления, в 3–4 раза меньше, чем в эпителии борозды. В связи с этим межклеточные промежутки обычно расширены, в них содержатся мигрирующие к поверхности из собственной пластинки клетки типа зернистых лейкоцитов, моноцитов и лимфоцитов. В то же время многие вещества через широкие межклеточные пространства переносятся в обратном направлении из слюны и полости рта (бактерии, бактериальные токсины, другие антигены), что, возможно, необходимо для адекватной стимуляции иммунной системы.
Собственная пластинка
десны состоит из сосочкового и сетчатого слоев.
С о с о ч к о в ы й с л о й образован рыхлой неоформленной соединительной тканью, содержащей большое количество кровеносных сосудов и нервных волокон с многочисленными нервными окончаниями. Высокие сосочки этого слоя сглаживаются в области десневой борозды.
С е т ч а т ы й с л о й представлен плотной соединительной тканью с высоким содержанием коллагеновых волокон, пучки которых прочно прикрепляют десну на большем ее протяжении к надкостнице альвеолярного отростка (прикрепленная десна). С другой стороны [21], в надальвеолярной зоне собственной пластинки десны содержатся функционально ориентированные пучки коллагеновых волокон, формирующие в десне фиброзные связки (рис. 119):
– преддверно-ротовые волокна (fibrae gingivales vestibulo-orales) располагаются по средней линии, направляясь в межзубных промежутках от вестибулярной поверхности десны к оральной;
– зубодесневые волокна (fibrae dentogingivales) начинаются от цемента корня у дна десневой борозды и распространяются веерообразно в соединительную ткань десны. Пучки хорошо выражены на вестибулярной и оральной поверхностях, слабее – на контактных;
– спиральные межзубные волокна (fibrae interdentales spirales) начинаются в десне у дна десневой борозды на медиальной поверхности зуба, окружают его в виде спирали и вплетаются частично в цемент этого же зуба на дистальной поверхности, частично на медиальной поверхности соседнего зуба;
– межзубные волокна (fibrae interdentales) образуют пучки толщиной 1,0–1,5 мм, идущие от цемента контактной поверхности одного зуба через межзубную перегородку к цементу соседнего зуба. Они продолжаются на корни (межкорневые волокна). эта группа пучков играет особую роль, сохраняя непрерывность зубного ряда. Они участвуют в распределении жевательного давления в пределах зубной дуги;
– зубопериостальные волокна (fibrae dentoperiostales) проходят от шейки зуба к надкостнице челюстей. В области резцов и клыков эти волокна лучше выражены на контактных поверхностях, а в премолярах и молярах хорошо выражены со всех сторон.
Часть этих связок входит в состав периодонтальной мембраны.
Для собственной пластинки слизистой оболочки в области зубо-десневого соединения характерно следующее:
– относительная малочисленность коллагеновых волокон и фибробластов;
– обширная сеть кровеносных сосудов;
– высокое содержание клеток лейкоцитарного ряда.
Рис. 119. Связки десны (схема по С.С.Михайлову).
I – медиальный корень второго моляра: II – дистальный корень второго моляра; III – корень третьего моляра
1 – зубодесневые волокна; 2 – спиральные межзубные волокна; 3 – межзубные волокна; 4 – преддверно-ротовые волокна; 5 – круговые волокна; 6 – межкорневые волокна.
Из просвета многочисленных сосудов непрерывно выселяются гранулоциты (преимущественно нейтрофильные), лимфоциты и моноциты, которые через межклеточное вещество соединительной ткани двигаются в направлении эпителия и, в конечном счете, попадают в десневую борозду, а затем в слюну.
Таким образом, десна является одним из главных источников лейкоцитов, находящихся в слюне и превращающихся в слюнные тельца. Число лейкоцитов, мигрирующих указанным путем в ротовую полость составляет в норме около 3000–5000 в одну минуту. Большая их часть (70–90 %) в начальный период после миграции обладает высокой функциональной активностью.
При патологии число мигрирующих лейкоцитов существенно увеличивается. Предполагают, что на скорость движения лейкоцитов оказывают влияние хемотаксические факторы, выделяемые бактериями, которые находятся в десневой борозде или около нее.
Таким образом, столь высокое содержание лейкоцитов необходимо для защиты сравнительно тонкого и неороговевающего эпителия десневой борозды и эпителия прикрепления, а также подлежащих тканей от проникновения микроорганизмов со стороны полости рта.
Идиопатический альвеолит
Если уже развился альвеолит, то нужно поспешить с принятием мер, а не выяснять причину, из-за которой это произошло. Да, это одно из заболеваний, при котором понимание патологии процесса имеет не главное значение, потому что вне зависимости от того, что именно вызвало патологический процесс, схемы лечения будут мало отличаться друг от друга. Тактика ведения больного определяется не происхождением альвеолита, а выраженностью клинической симптоматики.
Не факт, что альвеолит возник по причине врачебной ошибки — индивидуальные анатомические особенности могли стать единственным фактором, спровоцировавшим возникновение подобной ситуации. Взять хотя бы тот же самый альвеолит после экстракции зуба мудрости — из-за сложностей с самим удалением «восьмерок» вероятность возникновения осложнений достаточно высока. Кстати сказать, именно особенности анатомии корневой системы зубов мудрости становятся причиной того, что удаление кисты зуба чаще всего приходится проводить именно на восьмых молярах.
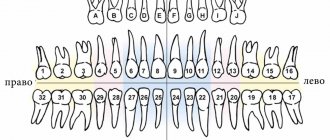
В чем особенность верхних альвеол зубов
Фото: альвеолит
Независимо от того, на какой челюсти находятся альвеолы, существенных различий в их структуре нет. Особенность верхних альвеол зубов заключается лишь в том, что их строение влияет на дикцию и внятность речи, что обусловлено близким расположением альвеолярного отростка и неба.
Альвеолы подвержены ряду стоматологических заболеваний, самым опасным из которых является альвеолит. Болезнь может вызвать расслабление альвеолярных тканей, в результате которого зуб может сместиться, расшататься или даже выпасть. Если возникло подозрение, что зубы начали смещаться, следует сразу же обратиться в стоматологию.
Экзогенный альвеолит
Характерен стойкий фебрилитет, на протяжении всего заболевания имеет место выраженная бледность кожных покровов. Значительно ухудшается качество жизни пациента – он не может полноценно питаться, потому как становится очень трудно принимать еду.
Лимфангит и лимфаденит являются характерными признаки экзогенного альвеолита, потому что инфекция быстро распространяется на близлежащие области. При визуальном осмотре отмечается налет серого оттенка и выраженная гиперемия, а при пальпации пациент отмечает резкую болезненность.
Проталкивание корня в верхнечелюстную пазуху
Проталкивание корня в верхнечелюстную пазуху происходит при неправильном продвигании щипцов или прямого элеватора, когда корень удаляемого зуба отделен от дна пазухи тонкой костной пластинкой или она в результате патологического процесса истончена или полностью отсутствует. Щечка инструмента должна быть введена между корнем и стенкой лунки, а при неправильном наложении щипцов щечка надавливает на корень зуба и тем самым смещает в верхнечелюстную пазуху. В некоторых случаях во время сведения ручек щипцов при недостаточно глубоком наложении щечек корень выскальзывает и попадает в пазуху. Для диагностики такого осложнения делают рентгенограммы придаточных полостей носа и внутриротовые снимки. Рентгенологическое исследование помогает уточнить локализацию зуба. Также для обнаружения корня или зуба в пазухе применяют эндоскопию. Ринофиброскоп или эндоскоп вводят в дефект дна верхнечелюстной пазухи через лунку удаленного зуба и осматривают её.
При проталкивании корня в верхнечелюстную пазуху происходит перфорация дна пазухи, поэтому данное осложнение сопровождается характерной для перфорации клиникой. 1. При резком выдохе через нос можно наблюдать появление крови и мелких пузырьков из лунки. 2. Появление крови в носу на стороне поврежденной пазухи. 3. Появление гнусавости голоса. 4. Жалобы пациента на прохождение воздуха через лунку, чувство давления в проекции пазухи. Корень, попавший в верхнечелюстную пазуху, необходимо как можно быстрее, в противном случае может произойти инфицирование слизистой оболочки гайморовой пазухи и разовьется синусит. Зуб или его часть нельзя извлекать через лунку, потому что это только ухудшает условия последующего закрытия дефекта пазухи. Корень извлекают в стационаре. Проделывают трепанационное отверстие в передненаружной стенке верхнечелюстной пазухи. При развившемся синусите выполняют все этапы радикальной операции верхнечелюстной пазухи. Одновременно производят пластическое закрытие дефекта дна пазухи. С помощью эндоскопа, введенного через образованное отверстие в нижнем носовом ходу, фиксируют расположение корня и специальными эндоскопическими инструментами удаляют его.
Постэкстракционный альвеолит
В данном случае название патологии указывает на ее непосредственное происхождение – несложно догадаться, что постэкстракционный альвеолит развивается в результате неудачного (осложненного) удаления зуба. Этот вариант альвеолита подразумевает воспалительное поражение тканей не только самого луночного углубления, но и прилегающей десны. Статистика осложнений впечатляет – даже с учетов потенциала современной медицины частота встречаемости постэкстракционного альвеолита составляет порядка 40% случаев, причем большая часть из них связана с вмешательствами, выполняемыми на нижних коренных зубах.
Клиника постэкстракционного альвеолита возникает спустя 2-3 дня с момента удаления зуба. Симптоматику можно условно классифицировать на два варианта проявлений – симптомы общего и местного значения. Альвеолит симптомы имеет обязательно и из первой, и из второй категории.
К первой категории отношение имеют:
- Субфебрильная или фебрильная лихорадка.
- Лимфангит и лимфаденит (регионарный);
- Галитоз.
Проявлениями, имеющими отношение ко второй категории, являются:
- Локальная гиперемия и отечность.
- Отсутствие защитного сгустка крови.
- Наличие на лунке серого налета.
- Отделение гноя.
- Локальный болевой синдром.
В данном случае альвеолит лечение требует в первую очередь симптоматическое.
Важный момент, который необходимо учесть при диагностике постэкстракционного альвеолита – по той причине, что нельзя исключить вероятность провоцирования развития заболевания оставшимся куском зуба, пациента необходимо направлять на проведение рентгена. Может быть и так, что даже если развивается альвеолит, симптомы этого заболевания не указывают в течение определенного периода времени на наличие патологии.
Многие пациенты считают возникновение альвеолита исключительно виной врача, потому как есть статьи, в которых написано, что лунка может воспалиться в результате неправильно проведенных профилактических мер после удаления зуба. Да, такие случае бывают, но не в клинике «Академия Дент» — использование современных методик, помноженное на высочайший профессионализм наших докторов, позволяет обезболивать и удалять без всяческих последствий для пациента.
Худший вариант – это когда выполняется удаление зуба не полностью и какая-то часть корня его остается в лунке. Данная ситуация, вне всяческих сомнений, вина врача, потому как он не убедился в правильности выполнения вмешательства и не изучил при помощи рентгеновского снимка анатомию корневой системы зуба. Развивается тяжелейшее гнойное воспаление – повышается температура тела, отмечаются гнойные выделения с неприятным запахом. Пациент жалуется на специфическое ощущение во рту чего-то сладкого – но на самом деле виной здесь становится воспалительный процесс. Поэтому очень важно следить за тем, чтобы после экстракции зуба в лунке не оставалось никаких инородных тел – в данном случае их незаметная резорбция клетками иммунной системы невозможна априори.
Рассматриваемый процесс , возникший в одном месте, может легко воспалить несколько прилегающих лунок, вследствие чего устранение проблемы станет куда более затруднительным. Необходимо будет дренировать гнойный очаг и применить сильные антибиотики, вводимые перорально. Часто возникший альвеолит лечение требует хирургическое, с рассечением прилегающей подкожно-жировой клетчатки.
Строение альвеол во рту
Alveola переводится как ячейка. Термин используется в пульмонологии, стоматологии и других медицинских отраслях. Альвеолы имеют губчатую структуру, пронизанную:
- сетью нервных окончаний, обеспечивающих их чувствительность;
- сетью кровеносных сосудов, снабжающих альвеолярные отростки питательными веществами.
Стенки зубных альвеол подразделяются на внутренние, расположенные ближе к горлу, наружные, находящиеся со стороны губ, и межзубные. Изнутри лунки разделены тонкими костными перегородками, расположение которых зависит от строения корней зубов. Их внутренняя часть покрыта губчатой пластинкой, размер которой точно соответствует размеру зуба, расположенного в лунке. Наружный край закрыт кортикальной челюстной пластиной.
Фото: альвеолы во рту
В составе альвеолярной ткани преобладают эластичные волокна. Основной функцией остальных клеток является постоянное восстановление и обновление костной ткани. От них зависит баланс между процессами ее разрушения и роста.
В состав костной ткани входят как органические, так и неорганические частицы. Основными ее составляющими являются:
- протеогликаны;
- остеокласты;
- коллаген;
- остеоциты;
- остеобласты.
В случае выпадения или удаления зуба лунка довольно быстро зарастает. Через несколько недель после экстракции происходит заживление десны, а через несколько месяцев полностью формируется новый десневой покров.
Лечение альвеолита
Лечение альвеолита – вне зависимости от его этиологии, является очень сложной задачей, решение которой однозначно требует профессиональной медицинской помощи. Ни в коем случае нельзя действовать самостоятельно и в домашних условиях, потому как при безграмотном подходе высоки шансы причинения существенного вреда.
Условно терапию альвеолита можно классифицировать по стадиям — в зависимости от того, насколько своевременно был диагностирован альвеолит, лечение определяется и общая тактика ведения.
Лечение, проводимое на ранних этапах
Если же альвеолит был диагностирован на начальных стадиях, тогда для избавления от недуга достаточно выполнения следующих мероприятий:
- Реализация медикаментозной анестезии – в первую очередь потому, как несмотря на относительную простоту, процесс избавления от альвеолита проходит достаточно болезненно.
- Обработка лунки, в которой есть воспалительный процесс, промывают раствором антисептика.
- Удаление некротического остатка из лунки.
- Повторная обработка лунки антисептиком с последующим подсушиванием марлей.
- Наложение сверху ткани, пропитанной антисептиком и лекарствами, реализующими анестетический эффект.
- Ежедневное (в течение недели) прикладывание аппликаций с антисептиками, для того, чтобы исключить вероятность рецидива воспалительной реакции.
Повреждения мягких тканей
Повреждение мягких тканей – нередкое явление в практике хирурга-стоматолога. Например, неосторожная или неполная отслойка десны при введении щечек щипцов под десну и дальнейшем продвижении приведет к ее растяжению тканей с последующим разрывом. При наложении щипцов на края альвеолы с захватом десны происходит раздавливание и даже отрыв краевой части десны. Недостаточное отслоение круговой связки приводит к разрыву десны во время выведения зуба из лунки. Повреждение языка, тканей дна полости рта, щеки, неба возникает при соскальзывании элеватора во время вывихивания зуба.
Профилактика повреждения мягких тканей
Профилактика повреждения мягких тканей довольна проста и заключается во-первых, в осторожном отслаивании тканей периодонта и аккуратном обращении с инструментом в полости рта, во-вторых, в отслаивании десны на достаточную глубину, в-третьих, в использовании инструментов по их прямому назначению. При внедрении лезвия элеватора и во время вывихивания зуба необходимо перекрывать пальцем свободной кисти направление возможного соскальзывания инструмента.
Лечение повреждения мягких тканей
Если повреждение мягких тканей не сопровождается кровотечением, следует закончить удаление зуба, после чего сблизить края раны швами. При наличии кровотечения необходимо остановить его перевязкой сосуда в ране, сближением краев раны швами. На дно полости рта и язык накладываются швы при слепом ранении, после чего рану необходимо дренировать на 12-24 часа введением в нее резиновой или полиэтиленовой полоски. При отрыве края десны с обнажением альвеолярного отростка необходимо закрыть обнаженную поверхность кости. Для этого проводят два вертикальных разреза десны до свода преддверия рта, отслаивают слизисто-надкостничный лоскут. С целью его мобилизации пересекают надкостницу. После этого низводят слизисто-надкостничный лоскут, фиксируют его швами таким образом, чтобы он перекрывал обнаженный участок альвеолярного отростка. Второй вариант — сформировать слизисто-надкостничный лоскут в области свода преддверия рта и переместить его в область дефекта десны.