Периапикальный абсцесс
Периапикальный абсцесс развивается в результате инфицирования корневых каналов при остром периодонтите или в случае обострения хронического деструктивного процесса. К основным причинам воспаления верхушечного периодонта относят травмы, сопровождающиеся разрывом сосудисто-нервного пучка, термический перегрев пульпы в процессе препаровки витальных зубов перед протезированием, токсическое воздействие на пульпу фотополимерных материалов при глубоком кариесе.
Периапикальный абсцесс может возникнуть и вследствие инфицирования тканей периодонта ошурками дентинных канальцев при нарушении протокола эндодонтического лечения, а также в случае неполноценной обтурации каналов постоянным пломбировочным материалом. К предрасполагающим факторам, способствующим развитию периапикального абсцесса, относят переохлаждение и частые инфекционные заболевания, снижающие реактивность организма.
При распаде пульпы наряду с инфильтрацией стенок корневого канала бактериями и их токсинами наблюдается проникновение патогенной микрофлоры за верхушку корня, что приводит к развитию воспаления периодонта. Первыми в патологический очаг устремляются полиморфно-ядерные лейкоциты. Макрофаги связывают бактериальные клетки, активируют систему комплемента, в результате нарушается микроциркуляция, повышается проницаемость сосудов.
Накопление мононуклеарных лимфоцитов и макрофагов приводит к обильному выделению лизосомальных ферментов, катализирующих деятельность остеокластов, что влечет за собой деструкцию периодонта и прилегающих тканей. Лейкоцитарная инфильтрация способствует образованию микроабсцессов, при слиянии которых формируется один гнойник. Гистологическая картина при периапикальном абсцессе представлена участком расплавления тканей, по периферии наблюдается вал, состоящий из нейтрофилов.
Классификация и симптомы периапикального абсцесса
По характеру течения периапикальные абсцессы разделяют на 2 категории:
- Периапикальные абсцессы со свищем
. Развиваются в результате длительного течения воспалительно-деструктивного процесса, при этом грануляционная ткань прорастает в костномозговые пространства и слизистую. Возможно образование соустья с кожей, гайморовым синусом, полостью носа, ротовой полостью. Заболевание имеет хроническое течение. - Периапикальные абсцессы без свища
. Возникают вследствие трансканального инфицирования тканей периодонта. Характеризуются выраженной клиникой.
При формировании периапикального абсцесса пациенты жалуются на появление интенсивной тупой пульсирующей боли в участке причинного зуба. Неприятные ощущения усиливаются при жевании. Конфигурация лица при периапикальном абсцессе изменяется за счет образования припухлости. Если абсцесс формируется на верхней челюсти – открывание рта не нарушено. При отсутствии своевременного лечения обострения хронического периодонтита нижних моляров (зубов мудрости) в воспалительный процесс вовлекаются жевательные мышцы, вследствие чего возникает контрактура нижней челюсти. Пациенты указывают на ограничение при открывании рта, болезненность при глотании.
При периапикальном абсцессе на слизистой оболочке ротовой полости в проекции верхушек причинного зуба выявляют болезненную припухлость. Симптом флюктуации положительный. Переходная складка сглажена. Слизистая оболочка гиперемирована. Вертикальная перкуссия резко положительная. Периапикальный абсцесс чаще локализуется со щечной стороны альвеолярного отростка. Если инфекция проникла в периодонт с небных каналов вторых премоляров или моляров, абсцесс обнаруживают на небе.
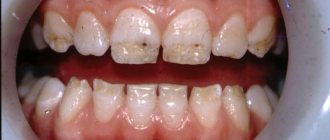
На жевательной поверхности причинного зуба может быть глубокая кариозная полость или пломба. Зуб изменен в цвете. При периапикальном абсцессе регионарные лимфатические узлы увеличены. Общее состояние нарушено. Пациенты жалуются на недомогание, головную боль, повышение температуры. При периапикальном абсцессе со свищем клиническая картина стертая. Как правило, причинный зуб серого цвета. Вертикальная перкуссия болезненна. Симптом Лукомского положительный. На слизистой выявляют свищ с грануляциями.
Периапикальные патологии: как лечить?
Что является основным определяющим фактором для стоматолога при выборе алгоритма вмешательства в ходе эндодонтического лечения: имеющиеся знания, опыт или результаты КЛКТ-анализа? В данной статье описан клинический случай лечения 10-летнего пациента с периапикальной патологией, который подтверждает мысль о том, что эндодонтически пораженные зубы не всегда следует удалять. Даже в случаях корней с очень изогнутой морфологией успешного результата лечения можно достичь, используя специальные никель-титановые файлы.
Хотя клиническая стоматология и богата полученными доказательствами в пользу разных алгоритмов лечения, но в большинстве своих случаев такие доказательства являются весьма низкого качества. В конце концов врачи больше ориентируются на свой собственный опыт. Даже простой клинический случай можно лечить разными методами с достаточно хорошим прогнозом. Обсуждение подобных тематик является весьма распространенным в социальных сетях. Исследование, недавно проведенное в Гентском университете в Бельгии, показало, что стоматологи часто оказываются предвзятыми и совершают ошибки при принятии необходимых клинических решений. Например, в случаях персистирующего и хронического асимптоматического апикального поражения эндодонтист скорее всего предпочтет проведение повторного эндодонтического лечения или же апикальной хирургии, вместо экстракции с последующей имплантацией. Ортопеды и хирурги, наоборот, будут склонятся к последнему алгоритму вмешательства. На самом деле выбор метода лечения должен учитывать пожелания пациента после подписания им информированного согласия относительного того, что он полностью ознакомлен со всеми возможными вариантами реабилитации. В данной статье мы обсудим, как же лучше всего проводить выбор алгоритма лечения при наличие определенного апикального поражения.
Эндодонтическое лечение
Последние данные из Гентского университета и других эпидемиологических исследований показывают, что в 22% случаев врачи выбирают экстракцию как метод лечения периапикального поражения размером более 1 см. Если же размер патологии превышал 1 см – более 50% врачей склонялись к необходимости его удаления. В принципе выбор такой тактики вмешательства логичен: врачи ведь не знают истинной гистологической картины поражения (киста ли это, или же периапикальная гранулема), следовательно, алгоритм лечения базируется на полученных рентгенологических данных. Naïr указывает на то, что провести дифференциальную диагностику между кистозными и некистозными поражениями по данным лишь рентгенограмм попросту невозможно. Аналогично в ходе динамического мониторинга сложно сказать, увеличивается ли поражения после лечения, или наоборот уменьшается.
Более того, нужно учитывать ограничения 2-D рентгенограмм в ходе планирования клинического вмешательства. Wu и соавторы показали, что прицельные снимки часто указывают на здоровое состояние области апекса или же ее интенсивное заживление, когда же на самом деле результаты КЛКТ-контроля демонстрируют выраженные признаки апикального периодонтита (фото 1 и 2).
Фото 1. Рентгенограмма с визуализацией эндодонтически пролеченного зуба №11 и чувствительным на холод зуба №12.
Фото 2. КЛКТ-данные той же исследуемой области, указывающие на наличие огромного апикального дефекта.
Хотя КЛКТ и позволяет более точно определить наличие и размер апикального очага поражения, однако пока проведено недостаточное количество исследований, аргументирующих необходимость КЛКТ-сканирования как стандартного метода диагностики в эндодонтической практике. Morris и коллеги пришли к выводу, что эндодонтическое лечение зубов с дальнейшим выполнением прямых и непрямых реставраций, обеспечивает достижение довольно прогнозированных результатов реабилитации, что, в свою очередь, обосновывает возможность выбора эндолечения как первого варианта выбора.
Размер имеет значение?
В целом, данные литературы говорят о том, что чем больше периапикальное поражение, тем меньше благоприятных условий для его заживления. В принципе все логично: чем больше патологический очаг, тем больше ему потребовалось времени, чтобы вырасти. Чем длительнее развивалась бактериологическая ассоциация, тем больше разных бактерий входит в ее состав, а значит тем сложнее будет вылечить такую патологию. Конечно, надо еще провести ряд дополнительных исследований, но в целом увеличение очага периапикального поражения на каждый миллиметр снижает прогноз успешного лечения на 14 процентов по сравнению с клиническими случаями эндолечения, в которых рентгенологические признаки периапикальной патологии отсутствуют вовсе. Аналогичная тенденция отмечается и в периапиклаьной хирургии: существует негативная корреляция между размером апикального очага и возможностью полного заживления области вмешательства. В ходе проведения ортоградного эндодонтического вмешательства размер апикального участка поражения более 2 мм категоризируется как фактор риска необходимости проведения повторного эндодонтического лечения в будущем. При этом, однако, надо помнить, что размер образования на периапикальных снимках во многом зависит от их качества и угла позиционирования. Хотя ранее считалось, что чем больше периапикальный очаг, тем более вероятна его кистозная структура, однако подобные выводы неаргументированные без дополнительного проведения гистологических исследований. Большие по размеру периапикальные образования характеризуются тенденцией к увеличению с возможностью вовлечения в процесс смежных анатомических структур. Это не означает, что лечение таких очагов невозможно, однако его прогнозированность становиться гораздо меньшей.
Клинический случай: молодой пациент с хроническим апикальным абсцессом
10-летний пациент был направлен на эндодонтическое лечение правого моляра нижней челюсти. В области зуба №46 было отмечено наличие свищевого хода с небной стороны. Пациент и его родители были информированы о том, что успешность будущего эндодонтического вмешательства является сниженной, учитывая огромный размер периапикального поражения. Однако, все же они не хотели удалять проблемный зуб. После клинического осмотра и рентгенологического контроля был поставлен диагноз некроза пульпы и хронического апикального абсцесса (фото 3-4).
Фото 3. Рентгенограмма области зуба №46 с визуализацией периапикальной области поражения.
Фото 4. Клинический вид области поражения.
Зондирование свищевого хода подтвердило его направленность в сторону апекса. Выбор эндодонтического метода лечения также был обоснован необходимостью проведения корректирующих ортодонтических и ортопедических вмешательств в случаях выполнения процедуры экстракции зуба в таком молодом возрасте. В ходе первого визита зуб был изолирован посредством коффердама, после чего врач провел очистку всего имеющегося кариеса. Для обработки каналов использовали NiTi-файлы (HyFlex EDM) швейцарского производителя COLTENE (фото 5). Обработка каналов проводилась до размеров 40/04. В ходе лечения использовалась именно эта система, поскольку она характеризуется высокой гибкостью инструментов, что было крайне важно в имеющихся у пациента каналах с изогнутой морфологией. Кроме того, для обработки всего эндопространства потребовалось всего лишь несколько инструментов. Химическая обработка каналов проводилась посредством 5,25% раствора гипохлорита натрия и ультразвуковой активации. После размещения промежуточной эндодонтической повязки с ненасыщенным гидроксидом кальция зуб в дальнейшем был восстановлен с помощью композитной реставрации. Для минимизации эффекта микроподтекания между визитами зуб закрывали тефлоновой лентой.
Фото 5. Последовательность файлов HyFlex EDM.
Разработка каналов до размера файла 60/02
В ходе второго визита было отмечено, что у пациента продолжает присутствовать свищевой ход, однако припухлость уже почти полностью прошла (фото 6). Зуб снова изолировали посредством коффердама, после чего провели обработку системы медиальных каналов до 50/03, а дистального – до 60/02. Медикаментозная обработка канала выполнялась посредством гипохлорита натрия и лимонной кислотой (40%). Поскольку после высушивания никаких выделений из эндопространства не отмечалась, мезиальные каналы были обтурированы биокерамикой. Дистальный же канал заполнили пробкой из МТА. Сверху зуб перекрыли композитной реставрацией (фото 7). Через три месяца было отмечено отсутствие свищевого хода, а рентгенограмма подтверждала заживления периапикального участка (фото 8-9).
Фото 6. Заживления свищевого хода.
Фото 7. Контроль качества обтурации.
Фото 8. Рентгенограмма через 3 месяца.
Фото 9. Клинический вид зуба через 3 месяца.
При этом врач всегда должен помнить об основных параметрах, которые аргументируют целесообразность проведения экстракции вместо эндодонтического лечения:
- сомнения относительно успешности эндолечения со стороны стоматолога, который направил пациента;
- большой по площади участок поражения на полученной рентгенограмме;
- отсутствие признаков заживления свищевого хода после установки повязки из кальция гидроксида;
- компрометированный исходный пародонтальный статус;
- учет ассоциированных с возрастом особенностей клинического алгоритма эндодонтического лечения.
Радиографический успех – это все?
Учитывая исследования, упомянутые в этой статье, представленный случай показывает, что предрассудки и субъективная диагностика не должны мешать нам проводить эндодонтическое лечения даже в случаях большого апикального поражения. При осознанном согласии и правильной мотивации со стороны пациента терапия корневых каналов всегда должна быть первым вариантом выбора ятрогенного вмешательства. Хотя обычная 2-D визуализация, которая используется для ранней диагностики, может скрывать наличие затяжного апикального периодонтита, однако КЛКТ позволяет объективизировать все необходимые параметры периапикального очага поражения. При этом, ни двухмерные, ни трехмерные методы диагностики не позволяют дифференцировать разницы между рубцовой тканью в области «заживающего» апекса и инфекционным процессом в области пораженного апекса при отсутствии соответствующих клинических симптомов. Исходя из этого, успех на рентгенограмме — это не всегда успех клинический.
Заключение
Объединение нескольких инструментов визуализации помогает эндодонтистам поставить правильный диагноз и выбрать наиболее подходящий для каждого отдельного клинического случая алгоритм лечения. С помощью современных систем NiTi-файлов можно эффективно проводить обработку корневых каналов даже с очень изогнутой морфологией. В конечном счете, все это способствует тому, что те зубы, которые были категоризированы как безуспешные и планировались на удаление, оказывается, еще можно полечить, если правильно подойти к этапам диагностики и планирования.
Автор: Dr Christophe Verbanck (Бельгия)
Абсцесс десны — симптомы и лечение
Абсцесс десны вызывают патогены микрофлоры полости рта, которая в основном представлена следующими бактериями:
- Bacteroides forsythus (в 55,6% случаев);
- Porphyromonas gingivalis (50,0%);
- Fusobacterium nucleatum (44,4%),
- A. actinomycetemcomitans (38,9%);
- Prevotella intermedia (38,9%) и другими.
Кроме того, в большинстве случаев пародонтопатогены вступают в симбиоз с грибами рода Candida (44,4%), бактериями Enterobacter (38,9%), Streptococcus intermedius (13,2%), Peptostreptococcus micros (13,2%) и Staphylococcus aureus (28,5%) [4].
Патогенез заболевания различается в зависимости от локализации воспаления.
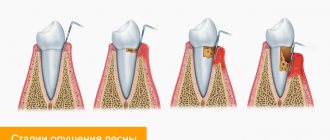
1.Абсцесс, возникший вследствие патологических процессов в тканях периодонта. Неадекватное лечение каналов корня зуба приводит к острому воспалению или обострению его хронической формы в области периодонта. В результате количество микроорганизмов в канале корня зуба и в области периодонта значительно возрастает. В ответ на это разрастается грануляционная ткань (соединительная ткань, образующаяся при заживлении) в области верхушки корня с замещением ею костной ткани. В момент обострения процесса в этой области возникают очаги гнойного расплавления грануляционной ткани. В результате периодического обострения воспалительного процесса очаг в периодонте постепенно распространяется на всё новые участки кости, преимущественно в сторону преддверия полости рта. Это приводит к возникновению вертикальных щелевидных дефектов кортикальной пластинки и дальнейшему развитию сначала инфильтрата в области десны, а затем и появлению абсцесса [5].
2.Абсцесс, возникший в области пародонтального кармана. Пародонтальный абсцесс десны возникает вследствие нескольких взаимосвязанных патологических процессов. Большое количество над- и поддесневых зубных отложений способствует развитию пародонтопатогенных бактерий, что вызывает сильную иммунную реакцию. Организм отвечает формированием инфильтрата с большим количеством клеток иммунной системы. Эти клетки производят медиаторы воспаления, которые стимулируют разрушение костной ткани остеокластами (клетками, удаляющими костную ткань растворением минеральной составляющей и разрушением коллагена). Костная ткань начинает рассасываться и образуется пародонтальный карман, который в зависимости от тяжести пародонтита имеет разную глубину. В момент обострения пародонтита гноетечение из пародонтального кармана становится непрерывным. В случае нарушения оттока происходит абсцедирование [6].
3.Абсцесс, возникший в области периимплантных тканей. Причиной развития периимплантита являются микроорганизмы, находящиеся в биоплёнке на поверхности конструкции. Колонии микроорганизмов воздействуют на мягкие ткани, окружающие имплантат, вызывая их воспаление. Дальше процесс развивается так же, как и при пародонтите, но не остаётся локализованным, а распространяется в сторону верхушки имплантата. Воспалительный инфильтрат при периимплантите переходит непосредственно на альвеолярную кость, тогда как при пародонтите он отделён от кости слоем соединительной ткани в один миллиметр. На ранней стадии периимплантита абсцесс возникает на уровне верхней трети имплантата — в области периимплантного кармана. На более поздних этапах, по мере разрушения кости в области тела имплантата, может переходить ближе к переходной складке десны[7].