Тема анестезии в стоматологии одна из самых обсуждаемых, так как ее применение позволяет проводить большинство стоматологических манипуляций безболезненно для пациента. Однако лечение, сопряженное с серьезными вмешательствами (лечение пульпита, удаление зубов, протезирование) существенно осложняется, если у пациента аллергия на анестезию.
По оценкам специалистов аллергические реакции, гиперчувствительность к компонентам препарата встречается у 15-20% пациентов. Аллергия имеет разные причины и проявления, а соответственно, решение в каждой ситуации должно быть индивидуальным.
Аллергия на анестезию в стоматологии: основные виды
Реакция на анестезию имеет 3 разные механизма развития:
- аллергический;
- токсический;
- психогенный.
Аллергия непосредственно на препарат для анестезии встречается крайне редко, диагностируется сложно, имеет накопительный характер. Как правило, реакция возникает после 2-5-го применения анестетика и проявляется как местной, так и генерализованной симптоматикой (крапивница, отек, анафилактический шок).
Чаще всего аллергия возникает не на сам анестетик, а на вспомогательные вещества, которые присутствуют в нем или в упаковке (латекс, парабены, бисульфиты, препятствующие окислению активных компонентов). В результате у пациента проявляется токсическая реакция на анестетики в стоматологии, и она является наиболее распространенной.
Психогенный тип аллергии – проблема не соматического происхождения. Она связана с наличием у пациента страха перед стоматологическими процедурами, повышенной тревожности. Самая распространенная психосоматическая реакция на местную анестезию – обморок после инъекции.
Тесты in vivo
Для подтверждения аллергических реакций на МА используют кожные тесты (прик-тест, внутрикожный, аппликационный) и дозируемый провокационный тест (осторожное повторное введение подозреваемого препарата). В случае лекарственной аллергии на МА проведение всех тестов in vivo
возможно по строгим показаниям. Кожные тесты рекомендуется проводить через 4–6 нед. после перенесенной реакции, в период ремиссии, после отмены лекарственных препаратов. Информативность кожного тестирования зависит от многих причин (может развиться реакция не на сам препарат, а на его метаболит; следует принимать во внимание как дермографизм, так и ареактивность кожи). Эти тесты просты в исполнении, наиболее экономичны по затратам, но опасны ввиду возможного развития анафилактических реакций [9]. В настоящее время нет доступных сертифицированных реагентов для кожных проб при аллергии на МА. Обычно на практике для проведения кожных тестов используются стандартные концентрации МА, которые готовятся непосредственно перед тестированием [10]. В нашей работе при обследовании 147 пациентов, имеющих анамнестические указания на непереносимость МА, положительные кожные пробы (прик-тесты) выявлены у 8 пациентов (5,4%): у 5 — на артикаин + эпинефрин, у 2 — на лидокаин, у 1 — на мепивакаин. При постановке кожных тестов отмечено развитие симптомов крапивницы и бронхоспазма средней степени тяжести у 1 пациента на введение комбинированного препарата, содержащего артикаин + эпинефрин.
Для диагностики аллергии на МА также используют тест торможения естественной эмиграции лейкоцитов in vivo
, предложенный академиком А.Д. Адо [11].Достоинство метода заключается в исследовании аллергической реакции
in situ
. Впоследствии мы применили этот принцип при разработке микропровокационных тестов с МА с определением в слюне триптазы, эозинофильного катионного белка и миелопероксидазы [12]. Исследовали указанные медиаторы в слюне до и после провокации стандартными методами с применением иммунохемилюминесцентного и иммуноферментного анализа (ИФА). Это позволило дифференцировать различные варианты иммунного ответа на МА малоинвазивным способом. В целом все пробы
in vivo
опасны и могут применяться в неизбежных случаях [13].
Клинический анализ крови.
Диагностически значимым является повышение эозинофилов крови свыше 5%. Однако в случае непереносимости МА эозинофилия встречается крайне редко, и чаще это сочетается с сопутствующей атопической конституцией и аллергией на неинфекционные аллергены (ингаляционные, пищевые). Некоторые врачи пытаются соотнести повышение количества лейкоцитов периферической крови с аллергическими реакциями на лекарственное средство, но подобное повышение может быть вызвано другими причинами [14].
Тесты in vitro
Выбор теста зависит от предполагаемого механизма и времени с момента развития аллергической реакции [15]. Лабораторная диагностика лекарственной аллергии включает в себя диагностические и прогностические методы. Позиционный документ Европейской академии аллергологии и клинической иммунологии рассматривает наиболее приемлемые диагностические тесты при аллергических реакциях на лекарства [16]. Среди диагностических тестов in vitro
при аллергических реакциях немедленного типа в острую фазу предпочтение отдается определению триптазы и гистамина, при реакциях в отдаленном периоде — различным методам определения специфического IgЕ и тесту активации базофилов (basophil activation test — BAT), выполненному методом проточной цитометрии. Для подтверждения РЛГ замедленного типа рекомендуют следующие лабораторные методы: тест трансформации лимфоцитов; определение интерлейкинов ИЛ-5, ИЛ-2, ИЛ-4 или гранзима методами ИФА, ELISpot (Enzyme-Linked ImmunoSpot), мультиплексного анализа, комбинацией определения цитокинов и маркеров цитотоксичности. К прогностическим методам относят определение HLA-маркеров.
Определение триптазы
тучных клеток подтверждает их дегрануляцию. Уровень триптазы может повышаться в течение 24 ч после развития острой аллергической реакции (чаще всего в течение 30–120 мин). Тест высокочувствительный, но неспецифический [17].
Тест высвобождения гистамина
выявляет высвобождение гистамина в ответ на стимуляцию аллергеном. Однако уровень гистамина быстро (в течение получаса) снижется после развития аллергической реакции, поэтому этот тест используется только в исследовательских целях.
Определение метилгистамина
в моче. N-метилгистамин является стабильным метаболитом гистамина и определяется в моче. Он является индикатором дегрануляции тучных клеток при острой аллергической реакции. Для интерпретации результатов важно провести оценку функции почек. Однако разрешение на клиническое использование данного теста недавно было отозвано [18].
Определение анафилатоксинов
(C3a, C4a, C5a) проводят при подозрении на острые аллергические реакции, они служат маркерами активации системы комплемента. Их исследование имеет особую ценность в ситуациях, когда воспалительный процесс протекает без участия IgE-антител. Однако данный метод редко используется в рутинной практике.
Как проявляется аллергия на местную анестезию: симптомы
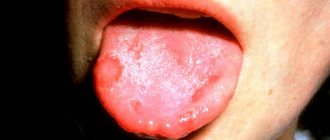
Симптоматика зависит от механизма развития аллергии. При контактной аллергии у пациента наблюдается:
- зуд;
- жжение;
- развитие аллергического стоматита;
- отек.
Аллергия на компоненты препарата может вызвать реакцию кожных покровов, дыхательной системы, сердечно-сосудистой системы. При тяжелой форме аллергии может развиться анафилактический шок.
Симптомы:
- покалывание кожи лица;
- общая слабость;
- появление боли в груди.
При отсутствии своевременной медицинской помощи начинается отек дыхательных путей, развивается сердечная недостаточность, судороги.
Токсическая реакция отличается от аллергии и симптоматикой, и характером воздействия на организм. Препараты для анестезии содержат сосудосуживающие компоненты.
Как проявляется аллергия на анестезию при повышенной проницаемости сосудов, прямом попадании иглой в кровеносный сосуд при введении анестетика:
- ускорение/замедление сердцебиения;
- головокружение;
- вялость;
- снижение остроты зрения;
- шум в ушах.
Введение
Лекарственная аллергия представляет собой необычайную сложность для врачей любой специальности, что обусловлено как самой структурой лекарственных аллергенов, так и разнообразием вариантов иммунного ответа на лекарства.
Как известно, побочные действия на лекарства можно подразделить на 2 типа. Реакции типа А обычно предсказуемы и напоминают фармакологическое действие лекарства, реакции типа Б непредсказуемы и включают как идиосинкразию, обусловленную индивидуальной предрасположенностью организма (некие дефекты ферментной системы), так и реакции гиперчувствительности, т. е. аллергию. Когда подозреваются аллергические реакции на лекарства, термин «реакции лекарственной гиперчувствительности» (РЛГ) является предпочтительным [1]. Таким образом, лекарственная аллергия представляет собой РЛГ, в основе которых лежит иммунный механизм.
Аллергические реакции составляют 6–10% в структуре всех побочных действий лекарственных средств. По данным ФГБУ «ГНЦ Институт иммунологии» ФМБА России, лекарственная аллергия составляет 5% среди амбулаторных больных, при этом у 43% из них — реакция на местные анестетики (МА) [2].
Существующие представления о высокой аллергенности МА зачастую связаны с тем, что РЛГ отождествляют с другими многообразными побочными действиями МА: ваго-вагальными синкопе, психомоторными реакциями, токсическим действием на центральную нервную и сердечно-сосудистую системы, которые могут быть связаны со случайным попаданием МА в кровеносный сосуд и прямым влиянием последних на натриевые каналы нервных волокон и кардиомиоцитов. МА могут угнетать различные рецепторы, усиливая выброс глютамата, и подавлять деятельность внутриклеточных сигнальных путей [3].
Токсичность МА может быть обусловлена различными консервантами: парабенами (эфиры парагидроксибензойной кислоты), солями ЭДТА и сульфитами [4].
Некоторые лекарственные препараты (мочегонные, сульфаниламиды, пероральные противодиабетические) являются производными парааминобензойной кислоты, поэтому использование МА, содержащих парабены, противопоказано ввиду возможной перекрестной аллергии. Для увеличения длительности анестезии во многие МА входит адреналин, обратной стороной медали чего являются тахикардия, общая слабость, головокружение, учащенное дыхание, артериальная гипертензия, связанные с токсичностью адреналина [5].
Классификация МА основана на длительности их действия и фармакологических свойствах [6]. По химическим свойствам МА классифицируются на: аминоэфиры (новокаин, прокаин, тетракаин), аминоамиды (лидокаин, мепивакаин, прилокаин, бупивакаин, левобупивакаин, ропивакаин). Доказано, что МА эфирной группы более аллергенны, чем амидной, в связи cо способностью образовывать метаболит типа парааминобензойной кислоты. В случае возникшей реакции на МА необходимо ответить на три вопроса: 1) является ли эта реакция аллергической; 2) каков механизм аллергической реакции; 3) какой препарат является клинически значимым?
Тщательно собирают аллергологический (наследственная отягощенность, наличие атопических заболеваний в прошлом и настоящем, спектр сенсибилизации) и фармакологический анамнез, уточняя: на какой препарат развилась реакция; какие препараты принимались перед непосредственным развитием реакции; через какой промежуток времени после введения МА развилась реакция; каков путь введения препарата; в какой дозе применялся препарат; каковы клинические проявления реакции; чем купировалась реакция; были ли ранее реакции на лекарства; принимал ли пациент после развития реакции препараты из этой группы или перекрестно реагирующие; какие препараты применяет и переносит хорошо. Усугублять течение реакции может сопутствующая патология и физиологическое состояние (беременность, детский и старческий возраст). Физикальное обследование проводят по общепринятым правилам [7].
Аллергия на МА может протекать как с преимущественным поражением отдельных органов, так и с системными проявлениями. Аллергические реакции могут развиваться по любому из типов согласно классификации Джелла и Кумбса, а также классификации лекарственной аллергии, принятой Международным консенсусом по лекарственной аллергии [1]. Для МА характерно развитие аллергических реакций по немедленному, I типу (иммуноглобулин Е (IgE) -зависимый: ангиоотек, крапивница, бронхоспазм) и замедленному, IV типу (аллергический контактный дерматит, различные экзантемы) [8].
Существуют два метода аллергодиагностики: пробы in vivo
и
in vitro
.
Аллергия на зубную анестезию: причины
Самые распространенные причины аллергии на местные анестетики:
- гиперчувствительность к препаратам анестетика;
- вегетососудистые заболевания;
- наследственный фактор;
- неправильный расчет дозировки;
- внутрисосудистая инъекция;
- психоневрологические нарушения.
Гиперчувствительность к препаратам для местной анестезии
В стоматологии применяются многокомпонентные препараты для местной анестезии. Главное действующее вещество в них, как правило, не имеет побочных эффектов в виде аллергии, а осложнения связаны со вспомогательными веществами в растворе.
В случае чувствительности организма к отдельным компонентам препаратов для анестезии, в стоматологии применяют средства обезболивания с максимально упрощенным составом.
Тесты для диагностики аллергических реакций замедленного типа на местные анестетики
Для диагностики аллергических реакций замедленного типа на МА рекомендуются тесты: трансформации лимфоцитов (ТТЛ); торможения миграции макрофагов; идентификации клеточных мембран; цитотоксичности лимфоцитов; микросомальной продукции антител [15].
ТТЛ основан на анализе пролиферации Т-лимфоцитов в присутствии причинно-значимого лекарственного аллергена. В зависимости от препарата чувствительность этого теста составляет 60–70%, специфичность — 85–93% [30].
Клиническая картина также определяет чувствительность теста: при легких и среднетяжелых формах аллергических проявлений чувствительность выше (58–89%) [31], чем при тяжелых буллезных дерматитах (25–75%) [32]. К недостаткам можно отнести длительность проведения теста (5–7 дней), необходимость дорогостоящего оборудования и хорошо обученного персонала, опасность радиоактивного заражения. В настоящее время радиоактивные метки чаще заменяют флуорохромами. Однако имеются лишь единичные указания на использование метода ТТЛ для диагностики аллергии на МA [33]. Все чаще как альтернатива ТТЛ применяются другие, менее трудоемкие и менее опасные методы определения маркеров активации Т-клеток, хотя ТТЛ до сих пор является «золотым стандартом».
Как узнать, есть ли аллергия на анестезию?
С целью диагностики проводится анализ на аллергию на анестезию по крови (аллергопробы). Такой анализ выполняют по назначению аллерголога или стоматолога. В направлении указывают препараты, на которые должно проводиться исследование.
Показания к проведению аллергопроб:
- ранее были случаи аллергической реакции на местную анестезию в стоматологии;
- наличие у пациента аллергии на какой либо лекарственный препарат;
- перед лечением в стоматологии, если у человека имеются такие симптомы, как кашель, крапивница и зуд кожных покровов, слезотечение без установленных причин.
Анализ не требует предварительной подготовки, соблюдения правила «натощак». Однако перед взятием проб нельзя принимать антигистаминные препараты. Анализ не проводят в периоды острых инфекционных заболеваний, обострения хронических болезней, при повышенной температуре, во время беременности и в течение нескольких недель после родоразрешения, прерывания беременности.
Причины возникновения аллергической реакции
К сожалению, часть людей с рождения предрасположены к аллергическим заболеваниям. Также причиной могут быть заболевания сосудистой системы.
Ошибка врача тоже может вызвать у пациента аллергическую реакцию. Чаще такое случается при неправильной дозировке анестетика.
Причина может быть и в незнании самого пациента, что его организм не воспринимает конкретное лекарственное вещество.
Иногда аллергическая реакция случается по причине ношения слишком старых протезов и небрежной гигиене полости рта.
Крайне редко аллергическая реакция случается по причине боязни стоматологического вмешательства.
Аллергия на анестезию у детей
В последнее время наблюдается тенденция увеличения случаев диагностики разных видов аллергии у детей. При использовании местной анестезии у детей-аллергиков в стоматологии более высокий риск развития аллергической реакции и различных осложнений. Поэтому выбору местного анестетика для ребенка в стоматологии уделяется особое внимание.
Расскажем, как мы решаем эту проблему в клинике Amel Smart:
- в клинике работают опытные анестезиологи, которые консультируют и помогают выбрать наиболее безопасный способ обезболивания для ребенка;
- помимо классической анестезии мы применяем в детской стоматологии компьютерную анестезию, седацию;
- в медкарте малыша ставится отметка об аллергии;
- весь персонал клиники прошел обучение и готов в любой момент оказать профессиональную неотложную помощь;
- каждый кабинет оснащен набором, необходимым для оказания первой помощи при анафилактическом шоке.
В большинстве случаев лечение зубов в детской стоматологии проводится без обезболивания. Но при больших проблемах, требующих серьезного вмешательства без обезболивания не обойтись. В этом случае применяется детская анестезия, а в ходе проведения стоматологических манипуляций в кабинете постоянно присутствует анестезиолог, который контролирует основные показатели состояния ребенка.
ПРЕПАРАТЫ, ИСПОЛЬЗУЕМЫЕ ПРИ МЕСТНОЙ АНЕСТЕЗИИ И В ОБЩЕМ НАРКОЗЕ
Еще десяток лет назад самыми распространенными препаратами-анестетиками в стоматологии являлись Лидокаин и Новокаин, именно на их введение чаще всего развивались аллергические реакции.
Аллергия на Лидокаин объясняется многокомпонентным составом этого средства, а непереносимость новокаина в большинстве случаев происходит по причине наличия в этом лекарстве консерванта под названием метилпарабен.
В современных стоматологических клиниках Лидокаин и Новокаин практически не используют.
Лидокаин может использоваться в виде спрея для поверхностного обезболивания перед постановкой инъекции.
Наиболее популярные препараты для местной анестезии в настоящее время это:
- Ультракаин;
- Артикаин;
- Убистезин;
- Мепивакаин;
- Скандонест;
- Септонест.
Перечисленные анестетики по силе обезболивания превосходят Новокаин в 5-6 раз, Лидокаин практически в два раза.
Помимо основного действующего вещества современные обезболивающие препараты для стоматологических манипуляций содержат адреналин или эпинефрин.
Эти компоненты суживают сосуды в месте их введения и таким образом снижают выведение обезболивающего компонента, что в свою очередь удлиняет и увеличивает силу местной анестезии.
Подобные препараты сразу поставляются в специальных капсулах, это своеобразные ампулы, помещенные в корпус металлического шприца.
Сам шприц оснащен тончайшей иголкой и поэтому инъекционное введение лекарства в десну остается пациентом практически незамеченным.
Общий наркоз в амбулаторной стоматологии пациентам назначается строго по показаниям. Анестезиолог должен перед процедурой побеседовать с пациентом, узнать его заболевания и оценить состояние здоровья.
Общий наркоз подразделяется на ингаляционный и неингаляционный:
- Под ингаляционным наркозом подразумевается использование закиси азота с кислородом, фторотаном и еще рядом веществ через маску. Данный способ обезболивания используется редко, так как есть опасность, что сам стоматолог может надышаться летучих наркотических веществ. Использование маски также затрудняет работу врача.
- Под неингаляционным наркозом понимается введение анестетиков через вену. Это могут быть такие препараты как Тиопентал натрия, Гексенал, Кетамин, Сомбревин, Пропофол. Данные анестетики действуют кратковременно – от трех и до 30 минут.
Общий наркоз, применяемый стоматологами, не отражается негативно на здоровье, и потому его можно использовать достаточно часто.
Но чтобы точно не было никаких негативных реакций врач предварительно должен выбрать правильную дозировку в зависимости от возраста и наличия сопутствующих заболеваний.
Лечение зубов при аллергии на анестетики
Для каждого пациента сегодня можно подобрать оптимальный способ обезболивания в стоматологии. При этом учитывается множество факторов: сложность лечения, склонность к аллергии и наличие гиперчувствительности к конкретным препаратам, общее состояние пациента.
В случае с медикаментозной аллергией по возможности лечение проводится без обезболивания. При серьезных вмешательствах врач подбирает препарат для анестезии с учетом имеющихся противопоказаний у пациента (современная стоматология может предложить большой выбор безопасных анестетиков). Сейчас довольно распространена практика, когда в стоматологии перед лечением проводят пробы на аллергию к препаратам для анестезии, которые позволяют выбрать безопасный раствор для обезболивания и исключают риск осложнений. В редких случаях, когда не удалось подобрать препарат для местного обезболивания, может быть проведено лечение зубов под наркозом.
Во избежание токсической реакции замена анестетика или отказ от местной анестезии не требуется. Врач использует специальную технику ввода иглы, которая называется «проба на кровь» и предотвращает введение препарата непосредственно в кровеносный сосуд.
Кроме того, в Amel Smart используется аппаратная анестезия, которая имеет много преимуществ:
- выполнение разных видов анестезии;
- максимально точное дозирование препарата;
- точное определение места для инъекции;
- безболезненность процедуры.
Пациентам с психосоматической реакцией на анестезию инъекции препарата делают в положении лежа. Если пациент очень боится, испытывает сильный психологический дискомфорт от пребывания в клинике, предстоящих манипуляций, ему предлагают лечение в седации (медикаментозном сне).
Измерение активационных маркеров и цитокинов
После антигенной стимуляции на Т-клетках экспрессируются активационные маркеры, такие как CD25, CD69, CD40L, CD71, HLA-Dr, которые можно измерять методами проточной цитометрии или иммунофлуоресценции с использованием специфических моноклональных антител. Имеются немногочисленные работы, в которых упоминается их использование при аллергии на лекарства [34, 35].
Так как замедленные реакции на лекарства характеризуются появлением сенсибилизированных Т-лимфоцитов, для определения иммунного ответа могут применяться и другие методы:
измерение уровня лимфоцитов, экспрессирующих хемокиновые рецепторы (CCR4, CCR7, CCR10) — проводится методом проточной цитометрии и иммуногистохимии. Рядом авторов показана их роль в Т-клеточном воспалении кожи [36];
определение цитокинов ИЛ-2, ИЛ-5, ИЛ-13, интерферона-гамма методами проточной цитометрии и методом ИФА. Авторы показали высокую диагностическую значимость этих методов (75% и 79% соответственно) [37, 38]. Цитокины можно определять и в супернатантах методом ELISpot, который напоминает ИФА;
определение цитотоксичности Т-лимфоцитов и натуральных киллеров. Определяют цитотоксичные протеазы (гранзим В и гранулизин). Используют методы иммуногистохимии и ELISpot. Доказана низкая чувствительность у пациентов с DRESS-синдромом, но более высокая чувствительность — с синдромом Стивенса — Джонсона и токсикоэпидермальным некролизом [39]. Некоторые авторы предлагают определение кожного лимфоцит-ассоциированного антигена методом цитофлоуметрии [40];
определение транскрипционных белков (c-maf, GATA3, T-bet, STATs, p38MARK методами полимеразной цепной реакции и проточной цитометрии [41].
В настоящее время прогностическими методами можно считать только генетические маркеры, как, например, показано для некоторых этнических групп в отношении определенных препаратов (абакавир, карбамазепин, дапсон и аллопуринол) [42, 43]. Однако генетических корреляций с аллергией на МА пока не выявлено.
Таким образом, большинство описанных методов лабораторной диагностики лекарственной аллергии на МА, за исключением определения специфических IgЕ и IgG и BAT, пока доступны только исследовательским лабораториям.
Первая помощь при аллергии на местную анестезию
Если у пациента произойдет приступ аллергии на анестезию, у стоматолога в кабинете на такой случай имеется набор для оказания экстренной медицинской помощи. В него входят антигистаминные, противошоковые препараты, спазмолитики, адреналин, шприцы, спирт, венозный катетер и жгут, марля, вата, физиологический раствор. Каждый специалист стоматологии владеет навыками оказания первой помощи пациентам до приезда скорой.
Лечение аллергии на анестетик в стоматологии включает стандартные меры, используемые в лечении аллергических заболеваний:
- 1
Устранение провоцирующего фактора. - 2
Антигистаминная терапия.
- 3
Профилактическая терапия.
Тест активации базофилов (BAT)
В последние десятилетия BAT является классическим методом диагностики аллергии. Базофилы и мастоциты играют центральную роль в аллергических реакциях немедленного типа. D.G. Ebo [18] указывает на возрастающий интерес исследователей к BAT, при котором активация указанных клеток измеряется методом проточной цитометрии. В настоящее время наиболее часто используются такие маркеры активации базофилов, как CD63 и CD203c. Flow-CAST и CAST-ELISA — это коммерческие анализы, основанные на активации базофилов. CAST-ELISA определяет выделение сульфодилейкотриенов, активированных базофилами, методом ИФА. Анализ выполняется крайне медленно и занимает много рабочего времени, его применение нецелесообразно в условиях загруженности лабораторной службы.
Flow-CAST использует проточную цитометрию для идентификации базофилов, меченных анти-IgE-флуоресцеин-изотиоцианатом и анти-CD63-PE — маркерами активации и дегрануляции. Модификация Flow-CAST c использованием анти-CD203c вместо анти-CD63 улучшает характеристики исследования [25].
Сообщается, что чувствительность и специфичность BAT при аллергии на миорелаксанты варьирует от 36% до 92% и от 93% до 100% соответственно [26], а при аллергии к бета-лактамным антибиотикам чувствительность колеблется от 33% до 67%, а специфичность — от 79% до 100% [27]. Можно считать метод BAT весьма перспективным для оценки как аллергических реакций немедленного типа, так и неаллергической гиперчувствительности [28]. Имеется ограниченный опыт использования метода BAT при лекарственной аллергии на МА. Так, Н.В. Бычковой исследованы реакции 189 человек (средний возраст 37 лет) на МА группы артикаина, лидокаина, мепивакаина (разведение 1:30). Реже всего сенсибилизация выявлена у пациентов на препараты группы лидокаина (8%) и мепивакаина (3%). Среди препаратов группы артикаина частота положительных реакций у пациентов варьировала от 41% до 18% в зависимости от состава препарата. Автор заключает, что использование лидокаина, мепивакаина и артикаина, в которых нет консервантов, является предпочтительным для пациентов [29].
Профилактика аллергической реакции: рекомендации специалистов Amel Smart
Чтобы избежать нежелательных реакций и осложнений от применения анестетика в стоматологии, необходимо соблюдать ряд правил:
- при наличии аллергии на обезболивающие препараты, других видов аллергии, необходимо обязательно сообщить о ней врачу до начала лечения;
- данные об аллергии должны быть в медицинской карте пациента;
- для диагностики непереносимости анестетиков стоматолог назначает пациенту анализ на аллергию на анестезию;
- имея данные о типе аллергии, врач не применяет в лечении пациента препараты, содержащие аллерген;
- при необходимости проведения премедикации пациентам с аллергией, препарат для анестезии комбинируют с антигистаминными препаратами, а в отдельных случаях – с гормональными препаратами против аллергии.
При подозрении на аллергию желательно перед походом в стоматологию обратиться к аллергологу. Имея данные о непереносимости тех или иных компонентов, опытные врачи стоматологической клиники Amel Smart подберут самое безопасное решение проблемы пациента.
Лабораторная диагностика IgЕ-зависимых состояний
Определение специфических IgE
in vitro
является одним из самых распространенных методов диагностики аллергических реакций немедленного типа [19]. Для количественного определения аллерген-специфических антител используют разнообразные методы, в основе которых лежит следующее условие: аллерген, ковалентно связанный с твердыми частицами, инкубируют с сывороткой больного, предположительно содержащей специфические IgE против исследуемого аллергена. Находящиеся в сыворотке антитела связываются с аллергеном, фиксируясь на частицах твердой фазы. Добавление вторых анти-IgE, меченных различными метками (радиоиммунной, ферментной, флуоресцентной), позволяет количественно оценить содержание аллерген-специфических антител. К достоинствам метода относится использование сыворотки, которую можно замораживать и легко транспортировать. Ограничением является временной интервал. Этот метод может использоваться через 4–8 недели после перенесенной реакции у пациентов с высоким риском анафилаксии [20], интенсивность реакций снижается в течение года. Метод может давать ложноположительные результаты при высоком уровне общего IgЕ, но преимуществом является факт выявления сенсибилизации при положительном анамнезе и отрицательных кожных тестах. Доказана высокая чувствительность этого метода для бета-лактамных антибиотиков (38–80%) и нейромышечных релаксантов (61–92%) [15].
Авторами проводилось исследование специфических IgE к МА методом ИФА с применением тест-систем Doctor FOOKE. Обследовано 280 пациентов с подозрением на аллергию на МА (сомнительные анамнез и результаты кожных тестов). Положительные тесты выявлены на: ультракаин — 4,2%, бензокаин — 3, 8%, тетракаин — 2,9%, артикаин — 2,4%, мепивакаин — 1,9%, бупивакаин — 1,7%, прилокаин — 1,3%, лидокаин — 4,2% случаев [21, 22].
Авторами применялся вариант Capture-ИФА у 147 пациентов с использованием реагентов . В результате выявлены положительные тесты на: ультракаин — 3,9%, мепивакаин — 2,1%, лидокаин — 3,8% случаев. Тесты выявили значимую корреляцию с клинической картиной (r>0,5). Учитывая возможность развития аллергических реакций на эпинефрин, было проведено исследование специфических IgE на лидокаин, мепивакаин, ультракаин с одновременным определением антител к эпинефрину реагентами . В 11,8% случаев выявлены положительные тесты на эпинефрин. Среди обследованных у 17 человек (11,6%) были отмечены отрицательные антитела к МА, у 2 выявлен положительный тест на эпинефрин. При этом у этих двух пациентов в анамнезе имелись указания на развитие ангиоотека и респираторных симптомов (в т. ч. удушье) при применении комбинированного препарата артикаин + эпинефрин. Таким образом, сделан вывод о том, что истинные IgE-реакции на МА развиваются достаточно редко, но поскольку эти реакции могут носить жизнеугрожающий характер, то исследования, в т. ч. in vitro
, по установлению причинного этиофактора целесообразно проводить.
Следует отметить проводимую работу в направлении разработки АллергоФлоу — первого отечественного теста для определения уровня активации базофилов методом проточной цитометрии. Поскольку данный метод может быть чрезвычайно полезен при диагностике гиперчувствительности немедленного типа, сложных случаев IgE-зависимой лекарственной аллергии и определении латентной сенсибилизации, фирмой активно ведется работа по расширению ассортимента аллергенов, в т. ч. аллергенов на различные МА, для совместного использования с тест-системой АллергоФлоу.
Исследование IgG
не относится к собственно диагностическим тестам и проводится, как правило, в комплексе с определением IgE. По данным литературы, роль IgG к аллергенам до конца не ясна. Полагают, что имеется по крайней мере два функционально различающихся вида IgG4-антител, к одному из которых относятся блокирующиеся антитела, а к другому — анафилактические. Существуют исследования, в которых не доказана связь между наличием в сыворотке крови специфических IgG и IgG4 к аллергену и клиническими проявлениями атопии. Однако известно, что IgG характеризуют частоту контактов с аллергеном.
Авторами исследованы IgG к МА. В результате у пациентов с непереносимостью МА выявлены IgG на: артикаин — 2,4%, мепивакаин — 1,84%, прилокаин — 1%, лидокаин — 4% случаев. Полученный опыт [23, 24] позволяет авторам заключить, что определение IgG при аллергии на МА является вспомогательным инструментом диагностики и должно интерпретироваться совместно с определением IgE. Когда результаты определения IgG совпадают с результатами определения IgE, то с высокой долей вероятности мы полагаем, что это аллергическая реакция. По большей части положительные результаты коррелируют с предшествующими контактами с лекарственным аллергеном [25].
Виды инфильтрационной анестезии
- Прямая. Теряет чувствительность тот участок тканей, куда был непосредственно введён анестетик.
- Непрямая. Препарат расходится по окружающим тканям и оказывает обезболивающее действие на более обширный участок.
Используемые препараты
Для инфильтрационной анестезии применяются специальные лекарственные средства в малых концентрациях. К ним относятся:
- Лидокаин.
- Новокаин.
- Прокаин.
- Ультракаин.
К более эффективным, но и более токсичным препаратам-анестетикам относятся:
- Бупивакаин.
- Тетракаин.
- Ропивакаин.
Для усиления действия обезболивающего препарата может быть использован адреналин. Он способствует сужению сосудов и не дает анестетику попасть в кровь.
При инфильтрационной анестезии специалисты придерживаются принципа использования достаточно больших объемов растворов с низкой концентрацией. Это позволяет сделать обезболивание безопасным для пациента. Для анестезии новокаином или лидокаином разводят 0,25-0,5%-ный раствор. Такая концентрация позволяет ввести до 400 мл средства.