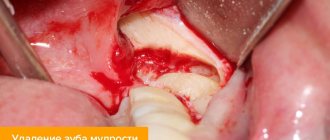
После визита к стоматологу кажется, что с проблемами покончено. Но зачастую неприятные ощущения сохраняются еще на некоторое время. Почему болит зуб после лечения, и что в такой ситуации делать? Причины часто зависят от того, какие именно манипуляции проводил стоматолог. Особенности лечения, в свою очередь, определяются спецификой заболевания. Чем серьезнее действия стоматолога, тем выше вероятность, что боли в зубе будут беспокоить и после визита к доктору. Важно прислушиваться к своим ощущениям, чтобы не пропустить тревожные симптомы.
Почему болит зуб после пломбирования
Лечение у стоматолога, казалось бы, – самый верный способ распрощаться с зубной болью. Но очень часто болевой синдром преследует пациентов и после посещения дантиста. Самая явная причина – реакция организма на бор-машину. Ведь процесс удаления инфицированных и уже отмерших частей зубных тканей – своего рода операция, а значит – травма. Не удивительно, что в ответ на это нервные окончания «бьют тревогу».
В этой статье мы расскажем о том, когда боль после лечения зуба – допустимая норма, а в каких случаях – патология, игнорировать которую опасно для здоровья.
Почему болят зубы после пломбирования?
После пломбирования и/или удаления пораженной пульпы (ткани, которой заполнена полость зуба) зубы могут болеть по двум главным причинам. Первая – физиологические реакции организма на сверление и установку пломбы. Вторая – человеческие факторы (ошибки или халатность стоматолога).
Самые частые случаи
- Гиподиагностика пульпита. Речь идет о неправильной постановке диагноза, когда врач принимает пульпит в хронической форме за глубокий кариес. Пломба ставится на не обработанные каналы, из за чего боль после лечения зуба не уходит.
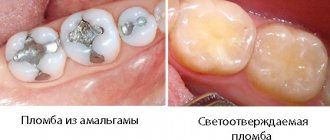
- Разгерметизация пломбы. Чаще всего случается от установки пломбы в недосушенную полость зуба. Композитный материал отрывается от дна полости, происходит раздражение нервных окончаний. Разгерметизацию может спровоцировать и механическое повреждение пломбы.
- Негативное влияние зуботехнических полимеризаторов (ламп, которыми светят на пломбу для ее отвердения). Во время затвердения материала происходит усадка пломбы. Плотно прикрепленная пломба давит на стенки зуба, из-за чего в коронке может появиться трещина. В полость попадает воздух, нервные окончания реагируют. Также некоторые стоматологи считают, что излучаемое полимеризаторами тепло влияет на пульпу и изменяют ее строение, чем провоцируют появление болей.
- Пересушивание дентина. Полость зуба, в которую будет установлена пломба, должна быть определенной влажности. При пересушивании нервные окончания в поверхностном слое дентина раздражаются и дают о себе знать.
- Изменение прикуса. При установке чересчур высокой пломбы она начинает мешать, это приводит к появлению болевых ощущений при надкусывании.
- Аллергическая реакция. Аллергия может быть как на материалы, так и на медикаменты, используемые в ходе лечения. Распознать такую реакцию несложно: у пациентов сильно болит зуб после пломбирования, отекает и болит десна. При аллергии на обезболивающие средства возможна головная боль.
Врачебные ошибки и халатность:
- перфорация корней (повреждение тканей в виде сквозного отверстия);
- выведение пломбировочного материала за пределы корня (тяжелые случаи, после которых болевой синдром может продлиться до полугода);
- неправильно запломбированный канал (не до конца обработанный, недостаточно заполненный);
- отлом инструмента в канале (в сложных случаях обломки удаляются хирургически).
Как лечить опухшие десна, как снять отек
Прежде, чем предпринимать какие-то действия, нужно определиться с причиной появления припухлости (появления отека). Это важно, так как тактика лечения в каждом случае будет разной и те действия, которые необходимы в одних случаях, могут быть причиной ухудшения состояния в других.
Обострение периодонтита
Симптомы
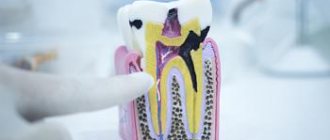
Периодонтит – это воспалительный процесс в кости, связанный с попаданием инфекции в корневые каналы зуба и дальнейшим ее распространением в кость. В условиях снижения иммунитета (на фоне ОРЗ, сезонных похолоданий, тяжелых общих заболеваний) воспаление в кости может из хронического течение перейти в стадию обострения, что сопровождается увеличением количества гноя. Как следствие, появляется боль и отек на десне. Периодонтит может быть как в ранее не леченом зубе, так и в уже пролеченном с запломбированными каналами (если где-то не дочистили каналы, не нашли дополнительные каналы).
При обострении хронического периодонтита могут быт такие симптомы (не обязательно все, может быть только часть из списка):
- припухлость десны в области причинного зуба;
- отек сначала небольшой, со временем увеличиваться, слизистая становится более «напряженной», еще через время может появиться свищ – белый пузырек на фоне отека. Свищ со временем вскрывается, от туда вытекает гной, и отек постепенно уменьшается;
- боль при надавливании на десну пальцем и/или при накусывании на зуб;
- причинный зуб не реагирует на холод, тепло, сладкое;
- кариозная полость в зубе (или, если зуб ранее лечен, большая пломба);
- возможно повышение температуры тела.
Боль и отек при периодонтите появляются из-за скопления гноя, как только гной выйдет (через свищевой ход – если без лечения, или через корневые каналы – если пациент обратился к стоматологу), боль уходит.
Если свищ открылся, отек прошел, и боли больше нет – это не значит, что проблема решена. Воспалительный процесс в кости все равно есть и необходимо обратиться к стоматологу.
Как лечится периодонтит в стадии обострения
Необходимо обратиться к врачу для уточнения диагноза. У стоматолога Вам будет сделан рентген для определения локализации воспалительного процесса и его размеров. В дальнейшем (в зависимости от локализации процесса и его размеров) врач может предложить три варианта дальнейших действий:
- Консервативное лечение – лечение зуба, при котором создается отток гноя через корневые каналы, с последующим пломбированием.
- Хирургическое лечение – удаление зуба и чистка лунки.
- Комбинированное лечение (если уже есть большая опухоль, но зуб планируется сохранить) – проводится лечение зуба и наложение антисептика под временную пломбу, и в то же посещение делается послабляющий разрез, через который выйдет гной.
Какой именно метод будет использоваться и в каком случае – решает врач-стоматолог. Методика лечения зависит от локализации и размеров процесса, состояния зуба, дальнейших возможных перспектив восстановления зуба, общего состояния здоровья и многих других факторов.
Параллельно с каждым из этих вмешательств могут быть назначены процедуры, которые нужно проводить дома:
- полоскания содо-солевым раствором (по 1 чайной ложке соды и соли на стакан воды);
- прием антибиотиков (чаще всего линкомицин по 0.5 грамма 3 раза в день – 5-7 дней);
- противовоспалительные средства (чаще всего нимесил – по 1 пакету 2 раза в день 3 дня).
Что делать до того, как пациент сможет обратиться к стоматологу?
- ни в коем случае не греть место отека (не прикладывать тепло, не мазать ничем);
- содо-солевые полоскания (чем чаще, тем лучше – о 10 раз в день);
- противовоспалительные средства (нимесил);
- начинать прием антибиотиков без назначения врача не стоит – Вы можете добиться того, что картина процесса получится смазанной и доктор не сможет определиться с правильной тактикой лечения в данном случае;
- обезболивающие и противовоспалительные препараты нельзя смешивать. Если выбрали какой-то один препарат, то не нужно параллельно принимать другие – это может быть опасно для здоровья и даже для жизни.
Острый гингивит, обострение пародонтита (гингивита)
Причины
Гингивит – это воспаление десны, пародонтит – воспаление десны с вовлечением в процесс костной ткани. Эти процессы идут только в тканях, окружающих зуб, не затрагивая его. При гингивите и пародонтите сами зубы обычно не беспокоят (за исключением случаев параллельного течения заболевания десны и заболевания зубов). Причин гингивита множество (чаще всего это зубной камень, нелеченые кариозные полости, неправильно установленные пломбы и ортопедические конструкции, особенности прикуса). Гингивит может быть острым или обострившимся хроническим, пародонтит чаще всего имеет хроническое течение с периодами обострений. Обострение может наступить из-за таких факторов:
- травмирование десны острыми предметами (порезы, уколы рыбными костями)
- инородные тела в зубодесневых карманах (сколовшийся зубной камень, косточки, волокнистая пища)
- ОРЗ, ОРВИ, другие системные заболевания,
- часты обострения гингивита при диабете, заболеваниях связанных со снижением иммунитета,
- прием препаратов, снижающих иммунитет (кортикостероидов и других).
Симптомы
При гингивите в стадии обострения наблюдаются:
- боль и отечность десны возле группы зубов (локализованный гингивит) или всей челюсти (генерализованный гингивит);
- болезненность при чистке зубов и приеме пищи;
- кровоточивость десен при малейших воздействиях (чистка зубов, прием жесткой пищи);
- десна красная, иногда синюшная;
- возможна реакция на горячее;
- болезненность при давлении на десну;
- зубы частично закрыты отечной десной.
При пародонтите эти симптомы схожи и разница будет в том, что при гингивите нет рентгенологических изменений в кости, а при пародонтите будет уменьшение высоты межзубных перегородок и не четкий их рисунок. Так же при пародонтите наблюдается оголение корней зубов, но в стадии обострения за счет отека корни могут быть закрыты мягкими тканями.
Лечение
Гингивит и пародонтит нужно так же лечить у стоматолога.
В кабинете проводятся такие мероприятия:
- снятие твердых и мягких зубных отложений (возможно, с применением анестезии), полировка поверхности зубов и оголенных корней;
- коррекция пломб, удаление травмирующих элементов ортопедических конструкций;
- удаление инородных тел, если таковые обнаружены;
- обработка полости рта растворами антисептиков;
- нанесение противовоспалительных препаратов под повязку;
- в тяжелых случаях может потребоваться лоскутная операция – отслоение тканей десны, чистка зубов, корней, кости от камня и пораженных тканей с последующим ушиванием.
В комплексе с этим могут быть назначены антибиотики, противовоспалительные средства, обезболивающие, полоскания антисептиками.
До того, как появится возможность посетить стоматолога, можно принять такие меры:
- полоскание содо-солевым раствором (по 1 чайной ложке соды и соли на стакан воды) и растворами антисептиков (хлоргексидин, фурацилин – по инструкции);
- обязательно чистить зубы. Используют противовоспалительные пасты и пасты для снятия кровоточивости десен (парадонтакс, лакалут актив, тебодонт и другие), желательно использовать нитку;
- обработка десны противовоспалительными препаратами (наиболее известный – метрагил дента) 3 раза в день, после чистки зубов и полоскания;
- если больно чистить зубы – то можно обрабатывать десну анестетиком перед чисткой (дентол и другие средства, применяемые у малышей при прорезывании зубов).
Если через 2-3 дня не наступило улучшение, то необходимо обратиться к врачу, так как гингивит может перейти в хроническую форму или может наступить ухудшение ситуации – формирование абсцесса.
Пародонтальный абсцесс
Абсцесс – это ограниченный участок воспаления, характеризующийся скоплением гноя под десной. Фактически, это полость заполненная гноем, которая внешне выглядит как полушарообразное образование на десне. По размеру абсцесс может достигать размеров грецкого ореха.
Причины
Причины пародонтального абсцесса могут быть разными, но наиболее частые такие:
- выход гноя от хронического периодонтита в стадии обострения;
- скопление гноя при пародонтите;
- глубокая травма инородным предметом, при которой инфекция попала глубоко в ткани (укол рыбной косточкой, при котором кусочек кости остался в десне, например).
Симптомы
- Выпуклое полукруглое образование не десне;
- при надавливании боль, упругие напряженные ткани, симптом флюктуации (при надавливании на образование ощущается движение жидкости внутри);
- отек окружающих тканей;
- возможно распространение отека на щеки, из-за чего будет наблюдаться асимметрия лица;
- возможно повышение температуры тела.
Лечение
Лечение абсцесса в Самаре зависит от причины появления. Если он развивается вследствие травмы (как в случае с косточкой), то лечение исключительно хирургическое – вскрытие абсцесса, удаление гнойного содержимого, установка дренажа. Если причина в периодонтите или пародонтите, то параллельно проводятся меры по лечению причинного заболевания.
После хирургического вмешательства назначают антибиотики, обезболивающие, противовоспалительные, антигистаминные препараты, а через 3-4 дня, когда спадет отек и будет удален дренаж, еще и эпителизирующие препараты. Это лечение назначает врач.
Необходимо знать:
- При обнаружении симптомов схожих с абсцессом, нужно немедленно идти к врачу. Отсрочка лечения может привести к формированию флегмоны – разлитого воспаления, которое обычно заканчивается разрезами снаружи на лице, а так же может привести к сепсису – заражению крови.
- Воспалительные процессы нельзя греть. При нагревании микроорганизмы более активно размножаются, и это может тоже привести к быстрому прогрессированию процесса.
Можно ли избавиться от боли народными методами?
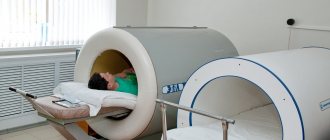
Наш ответ — маловероятно. Если причина серьезная, то боль сама по себе не пройдет. При сильных и длительных болях лучше обратиться к стоматологу, который может по симптомам предположить истинную причину. Если это всего лишь реакция на лекарственные препараты, то для снятия болевого синдрома эффективно назначение физиотерапии, например, ДДТ (диадинамотерапия) и СМТ (амплипульс).
Но если у вас нет возможности срочно обратиться к врачу, то для снятия постпромбировочных болей можно временно прибегнуть к методам народной медицины:
- полоскание отварами лекарственных трав (прополиса, ромашка, чистотел, кора дуба, шалфей, тысячелистник);
- прикладывание измельченной до состояния каши свеклы;
- компрессы из пихтового масла;
- массаж тройничного нерва.
Описанные в статье советы помогут снять не ярко выраженные постпломбировочные боли в домашних условиях. При сильных патологических болях и подозрениях на осложнения рекомендуем незамедлительно обратиться к стоматологу. На нашем сайте представлен полный список клиник, в которых можно получить квалифицированную помощь.
10.10.2017
Первая помощь при воспалении
Использовать любые медикаментозные средства для борьбы с патологическими симптомами лучше после консультации с врачом, так как все лекарства данной группы имеют разный состав и список противопоказаний. В домашних условиях в качестве первой помощи до похода в стоматологическую поликлинику можно использовать различные полоскания. Их не рекомендуется применять дольше двух дней, так как отсутствие квалифицированной помощи в течение длительного промежутка времени может ухудшить состояние пациента и привести к прогрессированию патологии.
Отвар календулы с солью
Календула — одно из самых известных лекарственных растений. Цветки (ноготки) календулы обладают дезинфицирующим, противомикробным и заживляющим действием, поэтому отвар этого растения помогает быстро справиться с воспалением и ускорить заживление мягких тканей. Если добавить к отвару соль, можно улучшить состояние десен при гнойных воспалениях, так как любая соль отлично вытягивает гной и обеспечивает отток экссудата.
Чтобы приготовить лекарство для лечения воспалений, необходимо:
- 100 г цветков календулы залить 700 мл кипятка и поставить на медленный огонь;
- варить 15-20 минут;
- добавить столовую ложку соли и варить еще 5 минут;
- настоять в течение часа и процедить.
Таким отваром следует полоскать рот от 3 до 10 раз в день (зависит от степени воспаления). Симптомы становятся менее заметными обычно на второй день применения.
Настой из хлебного мякиша
Если лекарственных растений под рукой не оказалось, можно воспользоваться очень простым, но эффективным рецептом и приготовить настой из хлебной мякоти. Использовать можно любые виды хлеба из ржаной или обдирной муки, так как они содержат большое количество минералов и витаминов, положительно влияющих на состояние и здоровье десен.
Готовится настой очень просто:
- один кусок хлеба (примерно 50-70 г) разломать на маленькие кусочки и сложить в неглубокую емкость;
- залить 300 мл кипятка и добавить пол-ложки соли;
- настоять 5-7 минут и остудить.
Полоскать рот таким настоем следует 3-5 раз в день. Средство отлично помогает при любых воспалительных процессах, болевом синдроме после лечения и удаления зубов, а также на начальной стадии гнойно-инфекционных процессов.