Большинство пациентов обращаются к стоматологу по причине зубной боли или любых других проблем, связанных с зубами, однако объектами лечения в стоматологии могут выступать не только они. Дело в том, что челюстно-лицевая область способна преподнести немало неприятных сюрпризов, связанных с заболеваниями шеи, слизистой и мягких тканей ротовой полости. Вы можете столкнуться с воспалительным процессом, который будет трудно привязать к зубам, однако именно они могут являться вероятной причиной болезни. Таким образом, заранее зная признаки воспалительных процессов, вы сможете вовремя среагировать на ситуацию и не довести заболевание до хронической формы, обратившись к специалисту за лечением.
Причины
Наиболее вероятная причина возникновения абсцесса челюсти — механическое повреждение, травма или пародонтальные карманы (щели между зубом и десной, в которые может попасть инфекция). Абсцесс способна вызвать любая инфекция, попавшая в поврежденную область как извне, так и по кровотоку организма. При наличии у пациента хронического тонзиллита, причиной образования воспаления могут быть стрептококки и стафилококки, постоянно размножающиеся в гипертрофированных небных миндалинах. В таком случае больному рекомендуется не только лечение самого абсцесса и поврежденных мягких тканей ротовой полости, но и удаление миндалин, если их лечение не представляется возможным. В противном случае инфицирование может повторяться неоднократно.
Осложнения при абсцессе
Основные осложнения гнойного воспаления – это распространение гноя по челюсти или по всему организму, а также развитие сепсиса, который может быть смертельно опасен для человека. При данной патологии также могут развиться пневмония или даже абсцесс мозга. Самое простое последствие такого состояния (по сравнению с другими осложнениями) – это потеря живого зуба.
При своевременном обращении за помощью к специалисту, как правило, удается сохранить зуб. Тем не менее, тяжелая форма абсцесса неизбежно приводит к развитию серьезных осложнений, среди которых самое опасное – это сепсис или распространение гнойной инфекции по всему телу, что может привести даже к летальному исходу.
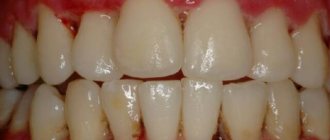
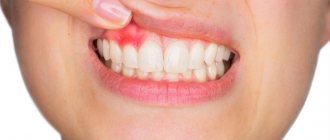
Симптомы и признаки
Чтобы определить наличие воспалительного процесса, достаточно знать ряд общих признаков, присущих этому заболеванию:
- постоянные сильные головные боли, общее недомогание, озноб;
- в некоторых случаях повышение температуры тела, в частности гиперемия воспаленного участка;
- лейкоцитоз;
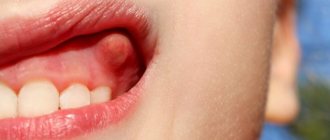
- наличие флюктуации (скопления гноя) под слизистой в виде небольшой покрасневшей припухлости.
При наличии вышеуказанных признаков пациенту рекомендуется незамедлительно обратиться к врачу с целью скорейшего лечения, в противном случае воспаление может усилиться, разрастись на соседние области, перерасти в более серьезные заболевания или дать осложнения на органы дыхания.
Виды
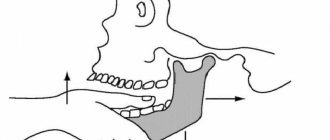
Исходя из наличия у человека верхней и нижней частей челюсти, можно разделить данные воспалительные процессы на два вида: абсцесс нижней челюсти (к этому же виду можно отнести и абсцесс подчелюстной, поскольку источники происхождения у них одинаковы) и верхней челюсти.
Абсцесс верхней челюсти
Наиболее частый источник распространения инфекции — верхние зубы мудрости. Вызывает затруднение при открывании рта и глотании.
Абсцесс нижней челюсти
Чаще всего инфекция распространяется от нижних больших коренных зубов (моляров и премоляров). Жалобы пациента по большей части связаны с болью при жевании и глотании.
Абсцесс подчелюстной области характеризуется визуально заметным и болезненным отеком в подчелюстном треугольнике, при этом может быть искажена форма лица.
Лечение и профилактика
Лечение абсцесса челюсти состоит во вскрытии гнойника и дренировании жидкости, после которого поврежденный участок дезинфицируется. В случае высокой температуры пациенту назначаются антибиотики, при общем ослаблении иммунного статуса — иммуномодулирующие препараты, рекомендации по приему анальгетиков также дает врач. В редких случаях для лучшего заживления послеоперационного разреза, назначаются физиотерапевтические процедуры, УФО.
Для профилактики воспалений такого рода желательно раз в шесть месяцев посещать стоматолога, вовремя залечивать пародонтальные карманы, придерживаться щадящей диеты, обогащенной витаминами, а также использовать соответствующие лечебные зубные пасты.
Некоторые адепты нетрадиционной медицины считают, что вышеуказанные воспаления челюстно-лицевой области с легкостью можно вылечить, не прибегая к оперативному вмешательству. Конечно, есть вероятность, что гнойник вскроется самостоятельно, однако если его не вычистить и не удалить из раны остатки отмерших частиц и болезнетворных бактерий, возникнет высокая вероятность перехода острого состояния в хроническое или во флегмону, а также интоксикации организма продуктами распада, оставшимися в необработанном гнойнике.
Вторичный хронический гнойный остеомиелит нижней челюсти
Несмотря на то, что в последние время случаи остеомиелита челюстно-лицевого скелета встречаются нечасто, клиницисты должны уметь эффективно с ними справляться. Наиболее подходящим методом лечения хронического гнойного остеомиелита (ХГО) нам представляется антибиотикотерапия в сочетании с хирургическим вмешательством.
В данной статье описан случай успешного хирургического лечения ХГО нижней челюсти у 18-летнего пациента. Терапия включала в себя предоперационный курс антибиотиков с последующей секвестрэктомией, резекцией венечного отростка и удалением патологически сломанного мыщелкового отростка с левой стороны нижней челюсти. В ходе послеоперационного клинического осмотра уже по прошествии одной недели отмечалось заживление внеротового функционирующего свища с улучшением открывания рта.
Остеомиелит – это воспаление кости и костного мозга, которое поражает челюсть после хронической одонтогенной инфекции или в силу ряда других причин. Хронический остеомиелит может характеризоваться гнойным течением с образованием абсцесса или свища, а также секвестрацией. Несмотря на то, что прогресс в области анестезии, антибиотикотерапии, профилактической и терапевтической стоматологии, а также доступность комбинированного медицинского и стоматологического ухода снизили частоту случаев данного заболевания, окончательно справиться с ним до сих пор не удалось.
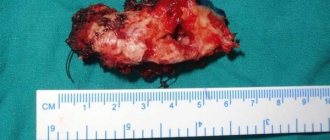
На основании нескольких отчетов нами был сделан вывод о том, что успешным методом лечения хронического гнойного остеомиелита является антибиотикотерапия в комбинации с операцией, секвестэрэктомией или декортикацией пораженной кости. Цель операции заключается в удалении всех инфицированных или некротических костных тканей. Незавершенная хирургическая обработка может стать причиной персистенции заболевания.
Клинический случай
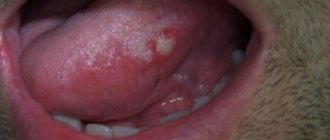
В отделение челюстно-лицевой хирургии стоматологического колледжа и больницы имени М.Р. Амбедкара был направлен 18-летний пациент с гнойными выделениями из кожного свища на левом нижнем краю тела нижней челюсти. Из стоматологического анамнеза стало известно, что год назад пациенту был удален коренной зуб нижней челюсти. Болезненная опухоль с гнойными выделениями из свища образовалась в подчелюстном регионе через два месяца после удаления зуба. Эта проблема была решена хирургом путем вскрытия и дренирования. Через полгода выделения гноя возобновились. Было проведено повторное вскрытие и дренирование, не давшие положительного результата. У пациента отсутствовали аллергические реакции. По словам мужчины, он не курил и не злоупотреблял алкоголем. Во время обследования был выявлен гноящийся внеротовой свищ, расположенный на 2 см ниже нижнего края тела нижней челюсти, с болезненным нижнечелюстным лимфатическим узлом слева. Имелись два внеротовых шрама. Один на коже на расстоянии 1 см выше нижнего края тела нижней челюсти слева. Второй крупный шрам располагался на шее слева ниже и позади от левого угла нижней челюсти, что свидетельствовало о низком качестве операции, выполненной хирургом. Отмечалась затрудненность в открывании рта без парестезии нижней губы и подбородочной области. Осмотр ротовой полости показал удовлетворительное состояние зубных рядов.
На панорамной рентгенограмме наблюдался локализованный крапчатый участок просветления в области сигмовидной вырезки. Участок характеризовался овальной формой; его максимальный диаметр составлял 20 мм. На основании рентгенограмм мы предположили наличие секвестра. В подмыщелковой области наблюдалась полоса просветления, что могло указывать на патологический перелом мыщелка. На основании данных рентгенограмм, пациенту был поставлен диагноз «хронический гнойный остеомиелит» мыщелковой области. План лечения предусматривал недельную предоперационную антибиотикотерапию, секвестроэктомию и удаление патологически сломанного мыщелка.
Под наркозом был сделан внутриротовой разрез, начинающийся позади от третьего моляра и идущий вверх вдоль переднего края ветви. После откидывания слизисто-надкостничного лоскута, врачи с удивлением обнаружили обесцвеченный венечный отросток с признаками нарушенного кровоснабжения и инфекции. На операционном столе мы спланировали короноидэктомию и секвестрэктомию. Чтобы открыть височно-нижнечелюстной сустав, сделали классический преаурикулярный разрез с осторожным разделением различных слоев. Удалили патологически сломанный мыщелок. Назначили пациенту прием антибиотиков в течение одной недели после операции.
В ходе гистопатологического исследования была выявлена хроническая воспалительная клеточная инфильтрация с участками резорбции костных трабекул. Эти результаты, в сочетании с клинической картиной и рентгенографическими признаками, подтвердили диагноз хронического гнойного остеомиелита.
Через неделю после операции наблюдалось заживление функционирующего свища с улучшением открывания рта. Преаурикулярная область зажила без образования шрама. Через три и шесть месяцев после операции были сделаны повторные рентгенограммы. Клинических или рентгенографических признаков инфекции не наблюдалось.
Обсуждение
Остеомиелит – это воспаление кости, поражающее костномозговую полость и распространяющееся в прилегающий корковый слой, надкостницу и мягкие ткани.Нарушение чаще встречается в нижней челюсти из-за наличия плотных кортикальных пластинок с небольшим количеством кровеносных сосудов и единственным путем кровоснабжения от нижнего альвеолярного нервно-сосудистого пучка. Основная причина хронического остеомиелита, как правило, имеет микробиологический характер и заключается в одонтогенной инфекции, осложнениях после удаления зубов, неполном удалении некротической кости, неправильном выборе антибиотиков или раннем прекращении антибиотикотерапии, постановке неверного диагноза, травме, неправильном лечении перелома или облучении нижней челюсти. Чаще всего клиницисты получают такой бактериологический результат, как смешанная микрофлора полости рта или смешанная анаэробная микрофлора. Локализация остеомиелита преобладает в нижней челюсти, чаще всего в области угла или тела кости. При хроническом вторичном остеомиелите клиническая картина обычно ограничивается свищами, уплотнением мягких тканей, а также уплотнением или одеревенением пораженной области с болезненностью при пальпации. В случае рецидива симптомы нередко возникают непосредственно в области декортикации. Для диагностики хронического остеомиелита применяются такие техники, как посев, биопсия кости, традиционная рентгенография, радиоизотопная сцинциграфия кости, лазерная доплер-флоуметрия, компьютерная томография и магнитно-резонансная томография.
Лечение предусматривает курс антибиотикотерапии в сочетании с хирургической обработкой. Некоторые авторы говорят о возможной резистентности к терапии в случаях хронического гнойного остеомиелита нижней челюсти. Топазиан рекомендует продолжать послеоперационное лечение в течение двух-четырех месяцев после разрешения симптомов. Бартковски и др. проводят инфузионную терапию длительностью от десяти до двадцати четырех дней. Это соответствует опубликованным протоколам Ван Меркестейна и др. Некоторые исследователи выдвигали предположение, согласно которому антибиотикотерапия в сочетании с хирургическим вмешательством эффективна для лечения хронического гнойного остеомиелита. В некоторых отчетах рекомендуется использовать гипербарический кислород, особенно после облучения нижней челюсти. В настоящем случае, пациенту был назначен курс антибиотиков, что в сочетании с хирургическим вмешательством дало успешный исход.
Заключение
Важнейшим значением для излечения заболевания является правильная диагностика и планирование лечения. В данном случае неверный диагноз и планирование лечения привели к рецидиву поражения с образованием не эстетического шрама у молодого человека. С учетом клинических симптомов и течения заболевания с неудачным исходом предшествующей терапии, мы сделали акцент на выявлении источника инфекции, для лечения которой провели операцию и курс антибиотикотерапии.
Авторы:
Г.С. Райкумар, М. Хемалата, Р. Шашикала, Д. Вириндра Кумар