01.12.2019
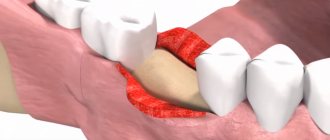
Проникновение костей и корня зуба в гайморову пазуху говорит о перфорации последней. Подобным осложнением может сопровождаться лечение у стоматолога. Встречается перфорация верхнечелюстной пазухи довольно часто. Из приведенной статьи вы узнаете причины подобной патологии, признаки перфорации, методы диагностики и лечения, а также профилактики. Фото корней зубов в гайморовой пазухе также можно увидеть в разделах статьи.
Причины разрыва
Пазуха, называемая синусовой или гайморовой, не характеризуется герметичностью. Она взаимодействует с носовой полостью при помощи небольшой щели. Как правило, разрыв пазухи происходит в районе ее нижней части.
Это случается по причине характерных особенностей строения и на фоне некоторых заболеваний, а именно:
- Корни моляров и премоляров расположены очень близко к пазухе. В некоторых случаях костный слой довольно толстый и достигает 1 см. Однако иногда барьер может быть менее 1 мм в толщину.
- Первый и второй моляр в корневой части может быть расположен непосредственно в пазуховой полости и отделяться только слизистой оболочкой.
- Стремительное истончение костного слоя на фоне воспалительных заболеваний в острой или хронической форме, включая кисты, периодонтит и пародонтит.
- Тонкие трабекулы кости в верхнечелюстных тканях.
Все эти факторы могут стать причиной разрыва пазухи при проведении стоматологического лечения. При этом может не отмечаться нарушение технологии выполнения стоматологических манипуляций. Это может быть результат индивидуальных анатомических особенностей каждого пациента. Давайте же разберемся, по каким причинам проникает корень зуба в гайморову пазуху.
Почему стоит доверить лечение ЛОР-отделению стоматологии
ЛОР-стоматология — это симбиоз двух медицинских направлений, мультидисциплинарный подход при лечении воспалений верхнечелюстных синусов одонтогенного происхождения. Только опытный челюстно-лицевой хирург с ЛОР-подготовкой может поставить точный диагноз и составить обоснованный план реабилитации.
Как правило, одонтогенные причины развития гайморита попросту игнорируются в ходе рутинного обследования у отоларинголога. Лечение в условиях городской поликлиники без качественной диагностики или при ее отсутствии вовсе превращается в многосерийный сериал с ежемесячными посещениями ЛОР-врача, затягивается на долгие годы, доставляя неудобства и ухудшая качество жизни.
Назначается унифицированная медикаментозная терапия или травматичные проколы пазухи, которые если и приносят облегчение, то на непродолжительное время. Воспаление из острой стадии переходит в хроническую с периодическими обострениями. Человек безрезультатно бегает от одного врача к другому, но без выявления и устранения причины одонтогенный гайморит вылечить невозможно!
Частые случаи
Перфорации верхнечелюстной пазухи происходят, как правило, в результате работы стоматолога при лечении зубов. Разрывы тканей характерны для следующих ситуаций:
- Удаление зубов.
- Имплантация зубов.
- Эндодонтическая терапия.
- Резекция корня зуба.
Если перфорация произошла при проведении операции по удалению зуба, то это может быть следствием неквалифицированной и чрезмерно грубой работы стоматолога, а также индивидуальных особенностей строения гайморовой пазухи самого пациента. В случае расположения зубных корней непосредственно в пазуховой полости перфорации при удалении моляров практически неизбежны.
Одним из осложнений при проведении эндодонтической терапии также может стать перфорация корня зуба, что в большинстве случаев сопряжено с прободением пазухового дна. Подобная ситуация может произойти в результате чрезмерно сильного расширения корневых каналов, а также при использовании грубой силы при установке штифтов и уплотнения цемента для пломб. В этом случае чаще всего не только корень зуба может находиться в гайморовой пазухе, но и его обломки и частицы материала для пломбирования. А это опасно для пациента.
Когда разрыв происходит при установке имплантата или во время пломбирования корневого канала, а также в результате введения штифтов в корень зуба, это в подавляющем большинстве случаев является терапевтической ошибкой специалиста. Иногда можно обнаружить корни зуба мудрости в гайморовой пазухе.
Какие факторы учитываются стоматологом при проведении вмешательства?
Вероятность перфорации пазухи увеличивается при расположении зубного корня в непосредственной близости к ней в момент удаления. Поэтому хирургическое лечение должно проводиться с предельной аккуратностью и последующим рентгенологическими контролем состояния тканей после операции. Также стоматолог контролирует состояние тканей при использовании штифтов для имплантации или при обработке корневых каналов в целях пломбирования, так как велик риск проникновения материала пломбы и обломков корня в гайморову пазуху.
Если процесс происходит в момент внедрения импланта в костную ткань или при пломбировании каналов, то это прямая ошибка, которая совершается врачом во время его терапевтической тактики. Единственным способом контролирования манипуляций является рентгенологический контроль и опыт стоматолога, который при работе должен учитывать анатомическое строение верхней челюсти пациента. При этом повреждения дна пазухи чревато серьезными осложнениями, которые сложно устранить. Особенно если это происходит во время имплантации искусственных корней. Костная ткань в области верхней челюсти быстро подвергается дистрофическим изменениям, и это ведет к уменьшению высоты альвеолярного отростка.
При резекции корня для устранения кистозных образований, как и в вышеуказанных случаях, стоматолог должен полностью обследовать пациента. При недостаточном сборе анамнеза может возникнуть перфорация в той ситуации, если врач не знает точного размера костной пластины, которая отделяет дно пазухи от стенки самой кисты. При этом прогноз ухудшается при необходимости удаления большого объема костной ткани.
Киста корня зуба в гайморовой пазухе
Удаление корня зуба считается наиболее эффективным способом терапии кист, локализованных в области верхушки. Когда пациент не был тщательно обследован, а стоматолог не обладает информацией о толщине костной ткани, которая отделяет кистозную стенку от пазухового дна, а также в случае, когда необходимо удалить большое количество кости челюсти, довольно часто происходит разрыв тканей пазухи.
Восстановление после операции
Без госпитализации
Пребывание в стационаре на 2-3 дня после операции (как это происходит в городских больницах) не требуется.
Щадящие протоколы проведения операций, применение современного функционального оборудования и микроскопа позволяет провести лечение максимально деликатно.
Все операции проводятся в контролируемом медикаментозном сне — это не общий наркоз! Выход из состояния легкий, без головокружения, потери памяти или помутнения сознания. Препараты абсолютно безопасны для организма, выводятся естественным путем через 40 минут после прекращения подачи.
Для пациентов с сосудистыми и кардиологическими проблемами предусмотрен дневной стационар, где можно спокойно прийти в себя и восстановиться под наблюдением нашего анестезиолога-реаниматолога.
Ускоренная реабилитация
Восстановление после вмешательства происходит в течение недели. Для желающих ускорить процесс, в нашем Центре предусмотрен комплекс процедур для снижения болевых ощущений, рассасывания гематом и отеков — проводится в день операции.
Домашний уход
Назначается прием лекарств — антибиотики, обезболивающие и противоотечные средства. Чтобы пациент не бегал по аптекам в послеоперационном состоянии и во избежание приобретения «на стороне» контрафактной продукции, весь пакет препаратов собирается и выдается бесплатно.
В пакете находятся все необходимые препараты для приема и ухода за областью операции
Просим соблюдать рекомендации и не пропускать прием препаратов во избежание осложнений. Инструкция находится в пакете с лекарствами.
В случае подозрений на ухудшение состояния, незамедлительно обращайтесь в клинику. Телефон службы круглосуточной поддержки пациентов указан в памятке.
Симптомы
Когда перфорация и попадание корня зуба в гайморову пазуху происходят во время проведения стоматологических манипуляций по резекции, появляются характерные признаки разрыва, в том числе:
- Кровотечение из лунки зуба с небольшими пузырьками воздуха, количество которых возрастает при попытке сделать резкий выдох носом.
- Выделения из носа кровянистого содержимого со стороны разорванной пазухи.
- Резкое изменение тембра голоса пострадавшего пациента, характеризующееся гнусавостью.
При наличии корня зуба в гайморовой пазухе симптомы не могут остаться незамеченными. Иногда уже после резекции пациент начинает жаловаться на затрудненное прохождение воздуха через образовавшуюся лунку, а также на давление и тяжесть в проекции гайморовой пазухи.
Когда перфорация происходит при имплантации или эндодонтической терапии, признаками подобного осложнения являются:
- Специфический провал инструмента или материала для имплантации после некоторого усилия по его продвижению в челюсти.
- Перемена положения используемого инструмента в образовавшейся ране.
- Появление небольших пузырьков воздуха и кровяных выделений из лунки.
Перфорация может быть не выявлена и не устранена сразу после разрыва пазухи, что приводит к инфицированию пазуховой полости и сопровождается признаками синусита или гайморита в острой форме.
Для подобных патологий характерны следующие симптомы:
- Острые интенсивные боли в районе пазухи верхней челюсти.
- Отечность слизистой полости носа со стороны повреждений, сопровождающаяся затруднением носового дыхания.
- Выделения гнойного секрета из носа.
Проявляются системные осложнения и симптомы интоксикации, для которых характерны озноб, боли в голове, слабость и повышение температуры тела. Но как обнаружить корень зуба в гайморовой пазухе?
Ускоренная реабилитация
После операции Вы бесплатно получите медикаменты и инструкцию с правилами поведения в реабилитационный период. Мы собрали необходимый набор препаратов для улучшения самочувствия в домашних условиях. Пожалуйста, принимайте их по назначению врача и соблюдайте рекомендации во избежание неприятных последствий.
Для быстрого восстановления после операции наш Центр предлагает авторскую методику реабилитации за 1-2 дня. Процедуры позволяют свести к минимуму образование возможных гематом, отечности, устранить болевой синдром. В рамках программы используется:
Микротоковая терапия
Слабый импульсный ток нормализует метаболические процессы, активизирует выработку АТФ, улучшает питание тканей. Запускается регенерация, ускоряется заживление, уменьшается отечность. Проходит мышечный спазм.
Плазмотерапия PRP
Инъекции очищенной и обогащенной тромбоцитами плазмы собственной крови запускают процессы клеточной регенерации за счет внутренних резервов организма. Снижается проявление отеков, гематом.
Биостимуляция лица
Лимфодренажные препараты D-NUCLEO и MesoSculpt C71 способствуют уменьшению отечности. Активные противовоспалительные компоненты улучшают кровоток, повышают питание тканей, улучшают заживление.
Диагностика
Для опытного стоматолога может не потребоваться специфических исследований для подтверждения перфорации гайморовой пазухи. Если речь идет о резекции зуба, то подобное осложнение, как разрыв мягких тканей, сопровождается типичной клинической картиной.
Если у стоматолога возникают сомнения, когда перфорация происходит при эндодонтического лечения, могут потребоваться следующие дополнительные методы обследования:
- Зондирование лунки, образовавшейся после удаления зуба, а также крневого канала. С этой целью применяется тонкий зонд. Таким образом удается установить отсутствие костного дна в ране. Инструмент в ходе исследования беспрепятственно проходит через мягкие ткани.
- Проведение рентгенографического исследования пазух. Полученные снимки покажут затемнения в полости пазухи, указывающие на скопление в этой области крови, а также пломбировочного материала и осколков зубов и имплантата. В некоторых случаях может потребоваться контрастная рентгенография с введением специального вещества в полость перфорации.
- Компьютерная томография. Подобный диагностический метод дает возможность обнаружить разрыв и наличие инородных тел. Изображение при этом получается максимально точное и информативное.
- Если перфорация застарелая, рекомендуется сдать кровь на общее ее исследование, по результатам которого получится сделать вывод о наличии или отсутствии инфекционного очага в организме.
После проведения необходимых диагностических мероприятий и подтверждения факта разрыва гайморовой пазухи стоматолог назначает соответствующее лечение. Итак, у человека корень зуба в гайморовой пазухе – что делать?
Может ли стоматолог диагностировать гайморит?
В случае пульпита пациент, наконец, приходит к стоматологу. Доктор пломбирует каналы, удаляет нерв, но часть инфекции все равно остается в апикальной дельте – ведь она уже давно туда проникла!
Апикальная дельта – это разветвление на верхушках корней, которое никогда невозможно адекватно простерилизовать. А если зуб много корневой, то, естественно, вся система корневых каналов – единая, как корень одного дерева.
Поэтому если инфекция попала в зуб, она уже находится внутри.
И нормально, что организм с ней борется, и пазуха слизистой начинает утолщаться. В процессе у кого-то образуется гранулёма, у кого-то – кисты. Но кисты – это изменения периодонта, а сама по себе оболочка слизистой начинает утолщаться, перерождаться.
Иногда бывает, что образуются полипы – шарообразные утолщения на ножке. Может возникнуть гипертрофия цилиндрического эпителия. То есть в результате хронического воспаления образуется его много-много слоев.
Стоматолог может провести компьютерную томографию, но по ней можно идентифицировать лишь изменения слизистой в объеме – просто установить наличие этого факта.
А что там конкретно произошло может сказать лишь отоларинголог. Для этого нужно провести эндоскопическое исследование.
Но в большинстве случаев все же именно стоматолог является первым врачом, обнаружившим на КТ гайморит.
Когда человек по разным симптомам понимает, что у него есть воспаление в пазухе, он также узнаёт об этом от стоматолога.
Лечение
Выбор лечения перфорации гайморовой пазухи зависит от изменений, произошедших в результате разрыва. Безоперационное лечение представляется возможным в случае нарушения целостности тканей при удалении зуба, когда патология была обнаружена сразу, а по результатам рентгенографического исследования ясно, что отсутствует инфицирование пазуховой полости, и в ней нет инородных тел. При такой клинической картине врач, как правило, старается максимально сохранить сгусток крови, образовавшийся в лунке. Кроме того, принимаются профилактические меры по предотвращению инфицирования раны.
С этой целью в лунку вводится небольшой тампон из марли, смоченный в растворе йода. Как правило, тампон самостоятельно фиксируется в полости раны. Однако иногда может потребоваться наложение шва на десну. Лечение йодистым раствором должно проводиться на протяжении 6-7 дней, пока дефект не исчезнет, и не сформируются полноценные грануляции. Тампон извлекать из лунки на протяжении лечения не рекомендуется, так как это может повредить сгусток и привести к заражению раны.
Когда обнаружен корень зуба в гайморовой пазухе, что делать – это должен знать каждый. В некоторых случаях врач принимает решение о закрытии дефекта специальной пластиной из пластика, которая закрепляется на соседних зубах кламмерами. Таким образом, удается добиться разобщения пазухи и ротовой полости.
Госпитализация не нужна
Операции в нашем Центре проводятся операционными бригадами из опытных челюстно-лицевых хирургов с ЛОР-подготовкой в условиях стерильного оперблока. Лечение максимально щадящее и малотравматичное, круглосуточное пребывание в стационаре не требуется, в тот же день Вы отправитесь домой.
Вмешательство длится около часа, под седацией. После окончания пациент быстро возвращается в ясное сознание без неприятных последствий и риска осложнений. Через 30-40 минут можно спокойно ехать домой. Для пациентов с сопутствующими кардио-заболеваниями предусмотрен дневной стационар. Можно полежать необходимое для восстановления время под наблюдением нашего анестезиолога-реаниматолога.
Предотвращение воспаления
Помимо сохранения раны, проводится профилактическая терапия, направленная на предотвращение развития воспалительного процесса. Чаще всего назначается прием антибактериальных препаратов, а также противовоспалительных средств. Кроме того, выписываются капли для закапывания в носовые ходы, обладающие сосудосуживающим действием. Проводить лечение можно как в амбулаторных условиях, так и пребывая дома.
Если обследование обнаружило наличие инородного тела в гайморовой пазухе, то лечение проводится только в условиях стационара. Терапия заключается в проведении операционного вмешательства для вскрытия полости и удаления корня зуба из гайморовой пазухи.
Чем опасно повреждение пазухи
Поскольку осложнение не всегда проявляется сразу, возникшие через несколько лет симптомы гайморита заставляют пациента обращаться к обычному ЛОР-врачу. Лечение, как правило, не приносит результатов — причину в большинстве случаев не находят. Начинается хождение от одного врача к другому, теряется драгоценное время. Чем дольше инородное тело находится в пазухе, тем выше риски формирования новообразований. Если оставить перфорацию пазухи без внимания, это чревато:
- хроническим синуситом и гайморитом
- воспалением корней соседних зубов
- остеомиелитом челюсти
- энцефалитом и менингитом
Осложнения
Разрыв верхнечелюстной пазухи представляет собой серьезное последствие стоматологических манипуляций, лечение которого чаще всего происходит в стационарных условиях. Чем это чревато, если корень зуба пророс в гайморову пазуху?
Самостоятельное лечение проблемы методами народной медицины может привести к еще более серьезным осложнениям, в том числе:
- Выраженный воспалительный процесс в пазуховой полости с дальнейшим инфицированием смежных тканей. Затем происходит развитие остеомиелита в верхней челюсти.
- Переход воспалительного процесса на другие черепные пазухи, включая клиновидные, лобные и решетчатые.
- Выпадение здоровых зубов, находящихся в области перфорации.
- Образование очагов гноя, флегмон и абсцессов.
Ввиду непосредственного соседства головного мозга, на фоне того, что корень зуба ушел в гайморову пазуху и произошел разрыв последней, не исключено возникновение инфекционного поражения мозговых оболочек. Следующим этапом серьезных осложнений может стать менингит или менингоэнцефалит, которые являются опасными для жизни пациента.
К каким опасным последствиям приводит инородное тело?
Посторонний предмет в гайморовых пазухах может приводить к следующим осложнениям:
- бактериальный или грибковый синусит;
- капсуляция в виде кисты или другого доброкачественного заболевания;
- формирование гранулемы.
В более сложных случаях нагноительные процессы в гайморовых пазухах вызывают развитие следующих осложнений:
- частые простудные и воспалительные процессы носовой полости и ее пазух;
- менингит;
- гипертрофия слизистой оболочки;
- поражение кокковой флорой других органов и систем (например, сердечной мышцы).
Особенно опасным осложнением является воспаление мозговых оболочек. При развитии менингита у больного появляются следующие симптомы:
- значительное повышение температуры;
- головная боль в области лба;
- частая рвота не приносящая облегчение;
- сыпь на ладонях и подошвах.
При появлении этих симптомов следует незамедлительно обратиться к врачу!
А предотвратить возможные последствия попадания пломбировочных материалов может только своевременное обращение к врачу и регулярное проведение профилактических осмотров в том режиме, который был назначен доктором.
Профилактика
Что касается профилактических мер в отношении перфорации верхнечелюстной пазухи, то они заключаются в выполнении следующих правил:
- Тщательное и многоплановое обследование пациента перед проведением серьезных стоматологических мероприятий, в том числе резекции зуба или имплантации.
- Корректная оценка анатомических особенностей строения челюстей каждого пациента.
- Неукоснительное соблюдение всех технологических требований по проведению сложных стоматологических мероприятий.
Застарелые перфорации
Если перфорация пазухи верхней челюсти не была своевременно выявлена и устранена, то через 2-4 недели стадия острых проявлений пойдет на убыль, а в области дефекта сформируется свищ, соединяющий полость пазухи с поверхностью десны.
Такой процесс одновременно сопровождается симптомами хронического гайморита:
- постоянные тупые боли в области пазухи с иррадиацией в глазницу, висок;
- заложенность носа со стороны поражения;
- гнойные выделения из носовой полости, а также из свищевого отверстия;
- иногда у пациентов опухает щека на стороне поврежденной пазухи.
Большинство пациентов также предъявляют жалобы на ощущение движения воздуха через свищ при разговоре или чихании, трудности в произношении некоторых звуков, а также попадание жидкой пищи изо рта полость носа.
Лечение таких застарелых перфораций со свищами представляет некоторые трудности, поскольку наличие хронического очага воспаления в гайморовой пазухе значительно снижает эффективность терапии и достаточно часто приводит к рецидиву и повторному формированию свищевого канала.
Таким больным показано оперативное вмешательство, которое включает вскрытие верхнечелюстной пазухи с удалением всех нежизнеспособных тканей и инородных тел из ее полости, иссечение свища и пластическое закрытие дефекта. Антибиотики после удаления свища назначаются на курс продолжительностью 10-14 дней с одновременным приемом противовоспалительных и антигистаминных препаратов, применением физиотерапевтических методов лечения.
Последствия перфорации
Перфорация пазухи верхней челюсти является достаточно серьезной патологией, которую часто приходится лечить в стационаре. Попытки самостоятельного ее лечения народными средствами дома без врачебного участия могут приводить к развитию серьезных и опасных последствий:
- Развитие выраженной воспалительной реакции в полости пазухи с переходом инфекции на окружающие костные ткани и формированием очагов остеомиелита верхней челюсти.
- Распространение воспаления на другие пазухи черепа (лобные, клиновидные и решетчатые).
- Потеря здоровых зубов, расположенных в области непролеченной перфорации.
- Формирование гнойных очагов (абсцессов, флегмон).
Из-за близкого расположения верхнечелюстной пазухи и головного мозга, после перфорации возможно распространение инфекции на мозговые оболочки с развитием менингитов или менингоэнцефалитов, угрожающих жизни пациента.
Возможные осложнения при удалении зуба на верхней челюсти
Перфорация или прободение гайморовой пазухи – одно из самых часто возникающих осложнений, угрожающее врачу при удалении моляров верхней челюсти.
Гайморова пазуха, второе название которой – максиллярный синус, а также верхнечелюстная пазуха, представляет собой самую большую из пераназальных пазух. А корни моляров, точнее их верхушки, располагаются совсем близко от её дна, являющегося одновременно нижней стенкой. Чаще всего перфорация нижней стенки гайморовой пазухи происходит, если корень удаляемого зуба выходит в полость синуса, а выстилающая пазуху слизистая оболочка только прикрывает его.
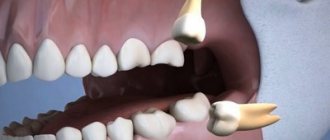
Если удаление зуба при таких условиях выполняется без каких-либо осложнений, зуб извлекается целиком и без перелома корня («обычное удаление»), то возникает просто перфорация, один из самых «удачных» вариантов. Однако если процесс удаления сложный, сопровождается фрактурой корня, то при извлечении фрагмента корня существует большая опасность его проталкивания в гайморову пазуху.
Это представляет собой целую проблему, которая усугубляется ограниченным количеством времени стоматологического приема. За дверью врача ожидает следующий пациент, пришедший точно к назначенному времени, и если речь идет о частной клинике, то единожды заставив клиента ждать, можно потерять его вообще, а вместе с ним – и свой заработок.
Пациент хочет выбрать себе одного стоматолога на всю жизнь и быть удовлетворенным качеством обслуживания. А врач должен отвечать эффективным и грамотным обслуживанием, а также хорошим сервисом, включающим быстрый своевременный прием и вежливое обращение.
Правило первое: нельзя паниковать и теряться. Пациент сразу заметит смущение врача. Стоматолог у него словно на ладони. Необходимо быть полностью уверенным в себе.
Правило второе: выполните проверку симптомов, характерных для перфорации верхнечелюстной пазухи. К ним относятся: – Затруднение пациента при надувании щек. Если есть перфорация, ему будет сложно сделать это, либо он сделает вообще. – Наличие носового кровотечения из ноздри (со стороны удаленного зуба). – При носовом дыхании с закрытым ртом пациент указывает на попадание воздуха в ротовую полость. – Изменение резонанса голоса – появляется гнусавость. – В рот попадает носовое отделяемое, так называемый «naso-oral discharge».
Если проверка симптомов подтвердила опасения врача, факт перфорации подтвержден, то необходимо выполнить рентгеновское обследование, к которому относятся: 1.Качественный внутриротовой снимок; 2.Окципито-ментальная рентгенограмма под углом пятнадцать градусов; 3.Панорамная рентгенограмма.
Выполнив любой из указанных снимков, можно увидеть подтверждение перфорации. Если при удалении зуба не возникли какие-либо осложнения, это значит, что не отломалась верхушка корня, и стоматолог не протолкнул её фрагмент в максиллярный синус, то снимок покажет только нарушение целостности нижней стенки пазухи. Проще говоря, отверстие в костной ткани, которое сообщается с лункой извлеченного зуба.
Неосложненная перфорация, при которой в верхнечелюстной пазухе нет инородных тел, лечится операцией закрытия перфорации, при этом выполняется ушивание дефекта. Обратите внимание, что недостаточно просто стянуть края лунки швами. Чтобы соустье полноценно закрылось, проведите мобилизацию слизисто-надкостничного лоскута.
Важно выполнение разреза через слизистую, через надкостницу до кости. При этом отсепаровывают слизисто-надкостничный лоскут, а не одну только слизистую. Если отсепаровывается только слизистая оболочка, то разрез выполнен не до самой кости, а это грозит возникновением кровотечения.
Чрезмерное натяжение слизистой приводит к разрыву её, что увеличивает время заживления послеоперационной раны.
Рассмотрим технику операции. Выделяем этапы операции: – Необходимо создать широкое основание слизисто-надкостничного лоскута для обеспечения хорошего кровоснабжения. – Лоскут отсепаровывают от кости. – Выполняется резекция вестибулярной и небной стенок лунки как минимум высотой 3-5 мм, острые края кости нужно сглаживать. Для этого могут использоваться байонетные щипцы. – Чтобы увеличить подвижность лоскута, разрезаем надкостницу от дистального до проксимального края лоскута, однако слизистую оболочку при этом разрезать нельзя. Эта манипуляция позволит увеличить подвижность лоскута, чтобы перемещать его в небную сторону без натяжения. – Край лоскута захватывают пинцетом и осторожно перемещают в сторону неба, пока он не коснется края слизистой оболочки альвеолярного отростка со стороны небной поверхности. Важна аккуратность! – Выполняют ирригацию лунки, используя 0.2% раствор хлоргексидина, затем в небную сторону перемещают лоскут и накладывают швы. – Рекомендуют накладывать два матрасных вертикальных шва для закрытия раны, после чего обычными узловыми швами закрывают вертикальные разрезы, которые выполнялись на слизистой оболочке. – В качестве шовного материала можно использовать Викрил, Шелк, Нейлон (№3). – Внимание! Нельзя использовать кетгут. Он разбухнет и не удержит краев раны, кроме того, не позволит точно совместить края зашиваемой раны. – Чтобы подлежащая кость поддерживала швы, их располагают на небной поверхности альвеолярного отростка. – Ведение послеоперационного периода. Операция завершена.
Назначаем антибиотики, до 5-6 полосканий ротовой полости 0.2% раствором хлоргексидина в день, а также закапывать нос. Рекомендации пациенту заключаются в исключении давления в полости носа: нельзя сморкаться, надувать щеки, кашлять, закрыв рот. Спустя пять-шесть суток снимают швы.
Так выглядит простая операция, которую выполняют, если в гайморовой пазухе не осталось фрагментов корня удаленного зуба. Если рентгенограмма показала наличие инородного тела в синусе, рекомендуют использование вакуумотсоса, который извлечет из синуса фрагмент корня.
Манипуляция сложная, удачные результаты её единичны. Если корень не извлечен, следует назначить антибиотик и направить пациента в стационар для оперативного лечения по Caldwel-Luc. Эта операция будет рассмотрена в дальнейшем.
Хочется обратить внимание на некоторые особенности подробно описанной выше операции. При выполнении амбулаторной гайморотомии делают туберальную и инфильтрационную анестезию.
На время проведения манипуляций в верхнечелюстной пазухе, в неё вводят смоченный лидокаином тампон. В дальнейшем с его помощью можно попробовать удалить из пазухи корень, при этом тампон нужно развернуть. Если перфорация небольшая, достаточно пошить на лунку иодоформный тампон.
Нельзя тампонировать лунку – это в 100% случаев приводит к формированию свища. Если лунку не затампонировать, а подшить, то выше вероятность того, что образовавшийся сгусток организуется, закрыв отверстие.
Нередки случаи, когда свищ максиллярного синуса закрывают спустя 3 недели после перфорации. Тогда в синусе сформировано много полипов, которые можно легко удалить плотным тампоном.
Зубоврачебное зеркало помогает рассмотреть, что происходит в пазухе. Для этого нужно направить луч сквозь перфорацию, для чего необходимо формировать лоскут. Вообще манипуляция считается несложной, и выполнить гайморотомию может любой хирург.