Из этой статьи Вы узнаете:
- почему болит зуб под коронкой,
- из-за чего возникает воспаление десны под коронкой,
- как провести лечение зуба под коронкой.
Существует всего несколько причин того – почему под коронкой болит зуб. И практически все они связаны исключительно с некачественно проведенной подготовкой зуба к протезированию, т.е. с некачественным пломбированием корневых каналов. И тут, если мы посмотрим официальную статистику в стоматологии, то увидим, что корневые каналы стоматологами пломбируются некачественно даже в более чем 60-70% случаев. Однако существует и еще несколько значительно менее распространенных причин.
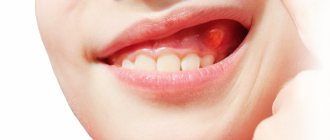
Например, воспаление зуба под коронкой, боль при накусывании и припухлость десны – могут возникать и в тех случаях, когда под коронки брались живые (не депульпированные) зубы. В этом случае развитие воспаления будет связано не с некачественно запломбированными корневыми каналами, а с термическим ожогом пульпы, допущенным стоматологом в процессе обтачивания зуба под коронку. В этом случае через один, несколько месяцев или год после протезирования – пациент впервые может почувствовать боль или другие симптомы воспаления.
Как правило, ожег пульпы (сосудисто-нервного пучка), расположенного в центре зуба, возникает либо из-за недостаточного водного охлаждения зуба в процессе сошлифовки его твердых тканей, но еще чаще по причине того, что доктор просто сильно торопится. Также еще одной причиной развития воспаления в зубе под искуственной коронкой – может стать кариес корня этого зуба.
Протезирование коронками
Установка коронки на зуб – это процедура восстановления его анатомической формы, цвета, функции жевания и эстетики.
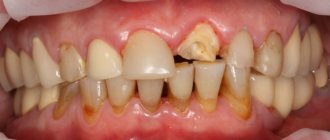
На практике любой зуб под коронкой (с сохраненным нервом или без) может начать болеть. В таком случае помощь может оказать только специалист. Отсутствие профессионального лечения или позднее обращение к врачу усугубляет ситуацию, может потребоваться удаление причинного зуба.
После профессионально проведенного протезирования болевые ощущения не должны возникать. В первое время может проявляться некоторый дискомфорт, связанный с привыканием к новому изделию во рту. Если поставили коронку и болит зуб, то надо сразу же об этом сказать врачу.
Какие могут быть осложнения?
При отсутствии своевременного лечения болезнь может привести к осложнениям:
- Абсцесс — гнойное воспаление тканей (если гной при воспалении отсутствовал ранее).
- Флегмона — острое гнойное воспаление подкожной клетчатки и соединительной ткани.
- Остеомиелит — гнойно-некротический процесс, развивающийся в кости и окружающих мягких тканях.
- Пародонтит — воспаление пародонта, т. е. всех прилегающих к зубу тканей.
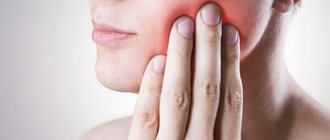
В особо тяжелых случаях может случиться заражение крови (например, если прорвется абсцесс).
Абсцесс — одно из возможных осложнений
Причины боли
Существует довольно много причин почему болит зуб под коронкой, к ним относят:
- Пульпит – воспаление сосудисто-нервного пучка внутри зуба. Основной причиной патологии является попадание инфекции в систему корневых каналов, травмирование пульпы. Заболевание также может возникнуть при покрытии зубов коронкой без этапа удаления нерва. Пульпит проявляется острыми самопроизвольными болевыми ощущениями, которые со временем могут стихнуть или стать ноющими.
- Периодонтит – воспаление периодонтальных тканей, которые окружают корень зуба. Заболевание проявляется при попадании инфекции в периодонтальное пространство из корневых каналов. Частой причиной патологии является некачественная обработка или пломбирование каналов. При периодонтите зуб болит под коронкой при нажатии, приеме пищи, давлении.
- Периостит – воспаление периоста – надкостницы, которая окружает кость челюсти. Возникает заболевание из-за распространения инфекции из окружающих тканей, чаще от плохо пролеченных корневых каналов. Если болит зуб под коронкой, опухла десна, появилась асимметрия лица – это свидетельствует о периостите.
- Пародонтит – воспаление десны, круговой связки зуба и тканей, которые окружают и удерживают зуб в челюсти. Заболевание может наблюдаться при наличии соматических болезней организма или неправильно установленной коронке зуба. К симптомам пародонтита относят кровоточивость десен, подвижность зубов, болевые ощущения, деструкцию костной ткани.
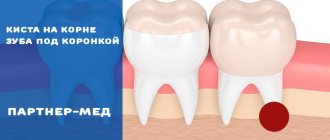
- Обострение хронического заболевания – кисты, гранулемы. Снижение иммунитета может вызывать обострение хронических воспалительных процессов в зубах, которые покрыты коронками. Пациенты отмечают острые боли в зубе, припухлость и покраснение десны.
- Гайморит – воспаление слизистой оболочки верхнечелюстного синуса (гайморовой пазухи). Заболевание возникает из-за попадания инфекции в пазуху, нарушении оттока экссудата, а также от плохо пролеченных моляров верхней челюсти (одонтогенный гайморит).
К другим причинам, почему болит «мертвый» зуб под коронкой относят некачественное лечение каналов, наличие остатков нерва в зубе, поломка инструментов в канале, наличие воспалительных процессов в периодонтальных тканях.
Основные симптомы и диагностика
Воспаление десны характеризуется следующими симптомами:
- болью и отеком десны;
- зубными отложениями (т. е. часто образуется желтоватый или белый зубной налет);
- кровоточивостью;
- покраснением и отеком воспаленного участка;
- неприятным запахом изо рта.
При запущенной форме заболевания нередко повышается температура тела, и болевые ощущения достигают своего пика (т. е. человек не может обходиться без обезболивающих средств). Также наблюдается пульсирование в десне и оголяется основание зуба (в т. ч. он может слегка пошатываться). В таких случаях имеют место гнойные накопления в тканях десны.
Что касается диагностики, после стоматологического осмотра больного направляют на такие процедуры, как:
- Рентген. На снимке отобразится область, пораженная инфекцией, наличие или отсутствие инородных частиц в полости зуба, а также имеющиеся абсцесс или киста, невидимые при визуальном осмотре.
- Компьютерная томография (назначается в редких случаях — для подтверждения диагноза).
Для диагностики причин воспаления делают рентген зуба
На основании результатов проведенных исследований врач назначает больному соответствующее лечение.
Что делать дома?
Если болит зуб с коронкой, то необходимо поскорее посетить специалиста – врача-стоматолога. До посещения доктора можно применить следующие меры:
- Принять обезболивающее средство. Лучше использовать медикаменты с группы нестероидных противовоспалительных средств – Парацетамол, Нимесил, Ибупрофен, Темпалгин, Кетанов;
- Тщательно провести гигиеническую чистку зубов и межзубных промежутков;
- Полоскать полость рта отварами лекарственных трав;
- Осуществлять полоскания соле-содовым раствором каждые 1-2 часа. Для приготовления раствора необходимо по 1 чайной ложке соли и соды растворить в 200 мл кипяченой, немного охлажденной воды.
Первая помощь
Если проблема настигла врасплох и нет возможности сразу обратиться к стоматологу, воспользуйтесь такими советами:
- Прополощите ротовую полость теплым отваром ромашки.
- При высокой температуре примите жаропонижающее средство.
- Если наблюдается сильная боль, выпейте обезболивающую таблетку.
- При отечности воспользуйтесь прохладным компрессом, приложите его к щеке на 10 минут.
- В стакане теплой воды разведите одну таблетку Фурацилина до полного растворения. Полощите ротовую полость каждые два часа.
Методы лечения
Если под коронкой болит зуб без нерва, то специалист устанавливает причину боли и применяет наиболее подходящий метод лечения. Чаще всего искусственную коронку снимают, так как она будет мешать лечению. Но иногда специалисты проводят терапию без снятия конструкции. На жевательной поверхности зуба и коронки делают небольшое отверстие, через которое проводят лечебные процедуры. В зависимости от клинической ситуации и причины боли зуба под коронкой тактика лечения может быть следующей:
- Снятие коронки и изготовление новой. Доктор проводит устранение воспалительного процесса, обработку и повторное пломбирование каналов.
- Снятие коронки, лечение и ее повторную фиксацию. При возможности после лечения доктор может установить эту же коронку на зуб. Но такой метод применяется редко, так как чаще конструкция деформируется во время снятия.
- Лечение через коронку. Лечение боковых зубов в некоторых случаях можно осуществить через конструкцию, при условии наличия хорошего доступа.
- Удаление коронки и проведение зубосохраняющей операции. Чтобы сохранить зуб как функциональную единицу, применяются операции, которые заключаются в удалении очага воспаления с частью зуба: гемисекция (удаление одного корня), коронаро-радикулярная сепарация (удаление половины зуба), резекция верхушки (удаление верхней части корня с очагов воспаления, кистой).
- Удаление зуба – это крайняя мера лечения, которая применяется при невозможности спасти зуб терапевтическими методами.
Почему под коронкой болит зуб
Выяснить точную причину дискомфорта можно только в стоматологической клинике. Для этого делают рентген и по снимку стоматолог определяет характер и локализацию проблемы. В зависимости от клинического случая, составляет план лечения или предлагает удаление.
Основные причины:
- недостаточно пролеченный кариес;
- неполное удаление нерва;
- наличие пустых участков при плохой обтурации корневых каналов;
- перфорация корня;
- ожог пульпы;
- инородные тела внутри зуба (сломанные части инструменты);
- щели между коронкой и культей;
- заболевания пародонта или десен;
- патологии в корня.
Перед протезированием керамическими, металлокерамическими или металлическими коронками обычно выполняют депульпацию. Если из зуба не удалить пульпу, то при стачивании твердых тканей возможен ее ожог с последующим воспалением. В другом случае могут остаться ткани, пораженные кариесом, который будет развиваться дальше, разрушая корневую часть. Депульпацию можно не делать, если протез имеет минимальную толщину и препарирование зуба поверхностное, далекое от нерва.
Если в корневом канале после пломбировки остались пустоты, то они становятся благотворной средой для размножения бактерий. Ожог пульпы возникает в том случае, если при обточке стоматолог не использует систему охлаждения. Боли и симптомы воспаления могут появиться через месяц и даже через год.
При депутации даже опытный врач способен допустить ошибку. Часто каналы тонкие, извилистые, с тончайшими ответвлениями. Стоматолог выполняет чистку и пломбировку практически вслепую. Для того чтобы их качественно запломбировать используется расширитель. Им легко повредить стенки корня и даже если пломбировочный материал плотно заполнит пространство, болевые ощущения могут беспокоить очень долго.
Не менее сложно установить в канал штифт. Если установка была неудачной, то вскоре на участке деформации возникает очаг воспаления. Аналогичная проблема появляется, если в корневой части остается осколок инструмента. Эндодонтист использует тонкие приспособления, которые легко могут сломаться в труднопроходимых и изогнутых каналах. Особенно опасен «старый» инструмент, так как в процессе использования на нем постепенно образуются трещины.
Заболевания пародонта, десен в итоге приводят к разрушению верхушек корня с соответствующей симптоматикой. По этой причине все патологии лечат на этапе подготовки к протезированию. Для того чтобы исключить ошибки при эндодонтическом лечении, в современных стоматологических клиниках применяют дентальный микроскоп.
Профилактика
Чтобы предупредить такое осложнение, как боли в зубе под коронкой, необходимо тщательно проводить подготовку и лечение зубов. Зубы под коронками должны быть очень тщательно и качественно пролечены, корневые каналы – полноценно запломбированы. Пациентам рекомендуется не экономить на лечении, выбирать надежную проверенную клинику и грамотного специалиста, в распоряжении которого имеется современное оборудование и материалы.
Стоматологи рекомендуют тщательно ухаживать за органами полости рта. Чистить зубы необходимо минимум 2 раза в день, очищать межзубные промежутки с помощью зубной нити и ирригатора. А каждые 6 месяцев посещать стоматолога для профессиональной гигиены и профилактического осмотра.
Характерные признаки неудовлетворительной подготовки к протезированию
Официальная статистика плохо проведенной пломбировки удручающая: в более чем половине случаев канал пломбируется недостаточно хорошо. Как понять, что зуб, находящийся под коронкой, воспален?
- Чувствуется боль. Это самый первый признак, что в районе верхнего участка корня образовался абсцесс. Гной давит на окружающие ткани, поэтому человек ощущает боль. Если воспалительный процесс приобрел хронический характер, то постоянной боли может не быть, но неприятные ощущения при накусывании всё же сохранятся.
- Опухает десна, появляется флюс. Иногда при гнойном воспалении зуб даже приобретает подвижность.
- Появляется свищ. Отверстие в десне возникает в процессе острого воспаления, которое сопровождается сильным опуханием десны. Абсцесс содержит гной: его количество может значительно увеличиться при понижении иммунитета (это можно заметить по сильно опухшей щеке, повышению температуры). Гнойные образования пытаются найти выход: прорвавшись через слизистую и кость, они образуют отверстие. Так появляется свищ – небольшой по диаметру проход, соединяющий источник образования гноя с полостью рта. Через эту дырочку гной попадает в рот, а оттуда вместе с пищей в желудок. Поскольку гной выходит, воспалительный процесс затихает. Иногда свищ и вовсе может зарасти, но тогда воспалительный процесс вновь начинает возрастать.
- Киста – это крайняя стадия развития периодонтита. Она выглядит как полость в кости, изнутри покрытая фиброзной оболочкой, в которой находится гной.
Любой из вышеуказанных симптомов – повод записаться на прием к зубному врачу, и чем раньше это будет сделано, тем лучше. Первым делом доктор отправит пациента на рентген: по снимку можно будет определить, в чем состоит причина болей под коронкой. Бесполезно надеяться, что боль пройдет сама по себе либо пытаться заглушить ее таблетками: единственно правильный вариант – визит к стоматологу.
Растворы для полоскания
Если причина воспаления не в ошибочных действиях врача, то чаще всего назначаются препараты для лечения. Для полоскания полости рта врач может выписать один из самых популярных растворов. Отличным решением будет препарат мирамистин — антисептик с противовирусным, противогрибковым и бактерицидным действием.
Подобным препаратом будет хлоргексидин, обладающий так же антисептическим действием. Стоимость этого препарата не велика, поэтому зачастую именно ему отдается предпочтение. Стоматофит — раствор, предназначенный именно для лечения проблем полости рта. Он не только снимет воспаление, но и избавит от неприятного запаха.
Гели и мази для лечения
| Нажмите для записи на БЕСПЛАТНУЮ консультацию |
Препарат холисал — это местного действия гель, который имеет комбинированное действие. Применение данного препарата поможет быстро снять боль, так как действовать он начинает ухе через пару минут после нанесения. Гель метрогил дента имеет немного отличное действие, но тоже хорошо справляется с болью. Он противовоспалительный и обеззараживающий.
Солкосерил — паста дентального применения, которая способствует восстановлению утерянных тканей. Все эти и вышеперечисленные препараты назначает только лечащий врач. При возникновении воспаления и болей необходимо сразу же обратиться к нему за назначениями.
Гигиена полости рта при съемном протезировании
В первое время после установки протеза может возникать дискомфорт. Деснам необходимо адаптироваться к конструкции. Типичные проблемы в первые несколько дней использования нового протеза: нарушение дикции, болевые ощущения и покраснение десен, связанные с натиранием. Если сразу начать правильно ухаживать за деснами и конструкцией, эти симптомы уйдут.
Основные правила:
- Мытье протеза после каждого приема пищи. Цель: убрать остатки еды, предотвратить образование налета и атаку микробов. Достаточно промыть конструкцию проточной водой. Если используете гели или другие средства для фиксации, снимать протез не нужно: достаточно тщательно прополоскать рот чистой водой или специальным ополаскивателем, например, АСЕПТА® Active.
- Чистка ппротеза 1 раз в день. Ежедневно его необходимо чистить зубной щеткой и специальной пастой (можно использовать детскую) с минимальной абразивностью. Ни в коем случае нельзя использовать зубной порошок или отбеливающие пасты с твердыми частицами. Агрессивные компоненты царапают поверхность искусственных зубов, в результате они быстрее загрязняются, а срок службы протеза уменьшается. Следует выбирать щетку с мягкой щетиной.
- Использование специальных средств для протеза 1 раз в неделю. Самые популярные: шипучие таблетки и УЗ-ванночки. Таблетки быстро растворяются в воде, содержат специальные антисептики и ферменты (вещества, которые ускоряют действие антисептиков): достаточно опустить в раствор протез и через несколько часов он будет полностью очищен от бактериального налета и, как следствие, неприятного запаха. Ультразвуковые ванночки помогают еще быстрее шипучих таблеток: они легко уничтожают налет даже в труднодоступных местах.
- Профессиональная чистка 1 раз в полгода. Проводится у стоматолога.
Важно не только мыть и чистить конструкцию, но и правильно хранить ее ночью. Для этого используйте обычную воду или специальные аптечные растворы. При хранении в сухой среде протез может деформироваться, поэтому важно замачивать его полностью. Оптимальная температура жидкости – комнатная.
Важно! Обязательно обеспечить надлежащий уход за оставшимися во рту зубами. Для этого используем отдельную щетку с щетиной, подобранной по состоянию зубов (как правило, средней жесткости), и подходящую зубную пасту.
Для фиксации зубных протезов врачи рекомендуют использовать специальные порошки, кремы и гели. Во-первых, они надежно закрепляют конструкцию на деснах, во-вторых, предотвращают попадание под протез частиц пищи.