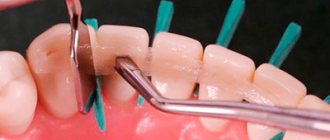
Что такое локализованный пародонтит?
Локализованный, или очаговый, пародонтит — это воспаление тканей пародонта, окружающих зуб. В отличие от генерализованного пародонтита локализованный распространяется локально — поражает только один или несколько соседних зубов. И даже при длительном развитии заболевание не затрагивает «соседей». Болезни подвержены все группы возрастов независимо от пола, но чаще страдают люди в возрасте от 30 до 50 лет и подростки.
Что такое генерализованный пародонтит
Диффузное повреждение тканей пародонта называется пародонтитом. Генерализованная форма заболевания захватывает большинство зубных единиц в ротовой полости. Патология характеризуется развитием острого или хронического воспалительного процесса, деструкцией мягких тканей, атрофией кости альвеолярного отростка челюсти.
Ведущая роль в развитии болезни принадлежит патогенной микрофлоре, скапливающейся в зубном налёте, пародонтальных карманах и на корнях зубов. При отсутствии лечения происходит нарушение зубодесневого соединения, разрушение связочного аппарата, возникает патологическая подвижность зубов и перегрузка при жевании отдельных отделов челюсти. На запущенных стадиях болезни происходит выпадение резцов, страдает общее самочувствие больного.
Наличие постоянного инфекционного процесса в ротовой полости повышает риск развития ревматоидного артрита, атеросклероза, инсульта, инфаркта миокарда.
Типы локализованного пародонтита
По степени тяжести:
- локализованный пародонтит легкой степени тяжести характеризуется болью в некоторых зубах при надавливании на десну, иногда кровоточивостью и появлением пародонтальных карманов, но общее самочувствие пациента не изменяется;
- локализованный пародонтит средней степени тяжести определяется по углублению десневых карманов, слабой подвижности зубов, регулярной кровоточивости десен;
- локализованный пародонтит в тяжелой стадии приводит к полному расшатыванию зубов, обнажению корней и нагноению десен, кость настолько разрушена, что проведение имплантации без предварительного наращивания уже невозможно.
По характеру протекания патологии:
- острый локализованный пародонтит развивается быстро и стремительно, с проявлением всех характерных симптомов — заболевание успешно лечится, но без стоматологической помощи переходит в хроническую форму;
- локализованный хронический пародонтит характеризуется моментами обострения и спокойствия, пациенту кажется, что патология отступила, но воспалительный процесс продолжает разрушать ткани и проявляется уже в тяжелой стадии.
Пародонтит
Введение
В нашей стране используется терминология и классификация болезней пародонта, утвержденные на XVI Пленуме Всесоюзного общества стоматологов.
Пародонтит — воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией пародонта и кости альвеолярного отростка челюстей.
Тяжесть:
легкий, средний, тяжелый.
Течение:
острый, хронический, обострение, абсцесс, ремиссия.
Распространённость:
локализованный, генерализованный.
Пародонтит — воспаление тканей пародонта, характеризующееся деструкцией связочного аппарата периодонта и альвеолярной кости.
Течение:
хроническое, агрессивное.
Фазы процесса:
обострение, ремиссия.
Тяжесть определяется
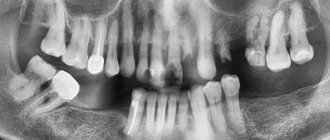
по клинико-рентгенологической картине. Основным её критерием является степень деструкции костной ткани альвеолярного отростка (на практике она определяется по глубине пародонтальных карманов/ПК/в мм).
Степени тяжести:
легкая (ПК не более 4 мм), средняя (ПК 4-6 мм), тяжелая (ПК более 6 мм).
Распространенность процесса:
локализованный, генерализованный.
Комиссия посчитала необходимым, выделить самостоятельную группу заболеваний пародонта — агрессивные формы пародонтита (препубертатный, юношеский, быстро прогрессирующий. Последний развивается у лиц в возрасте от 17 до 35 лет).
Пародонтит хронический генерализованный
легкой степени тяжести
Развивается как осложнение неизлеченного хронического катарального гингивита и характеризуется прогрессирующей деструкцией тканей пародонта и кости альвеолярных отростков челюстей.
Клиника:
Характеризуется практически полным отсутствием неприятных субъективных ощущений у пациента, отсюда — низкая обращаемость за медицинской помощью на данной стадии развития заболевания. Больные, как правило, отмечают незначительный зуд в дёснах и кровоточивость их при механическом раздражении (при чистке зубов, приеме жесткой пищи). Общее состояние не нарушено, хотя при углубленном, целенаправленном обследовании, как правило выявляются изменения в иммунной системе, отклонения со стороны других органов и систем, патогенетически связанные с патологией пародонта. Из анамнеза следует выяснить, что заболевание начиналось постепенно, длительно протекало практически бессимптомно.
При объективном обследовании отмечается хронически слабовыраженное воспаление дёсен (отёк, кровоточивость, гиперемия). Выявляются над- и поддесневые назубные отложения (минерализованные и неминерализованные). Зубы неподвижны и не смещены.
Диагностическими критериями
являются: наличие пародонтальных карманов глубиной до 3,5 мм, преимущественно в области межзубных промежутков, и начальная степень деструкции костной ткани альвеолярного отростка (рентгенологическая картина: отсутствие компактной пластинки на вершинах межальвеолярных перегородок, очаги остеопороза, расширение периодонтальной щели в пришеечной области).
Для постановки диагноза
в данном случае достаточно провести расспрос пациента, осмотр полости рта, зондирование клинических карманов, оценить подвижность зубов, провести пробу Шиллера-Писарева, а также индикацию и количественную оценку «зубного» налёта. Для уточнения диагноза осуществляют рентгенологическое исследование, лучше ортопантомографию. Целесообразно сделать клинический анализ крови, а пациентам старше 40 лет — анализ крови на содержание глюкозы. Перечисленных методов, как правило бывает достаточно для диагностики хронического генерализаванного пародонита легкой степени, если он не сопровождается патологией внутренних органов, выраженными окклюзионными нарушениями и т.д.
Лечение:
Проводят в 3-4 посещения. Сначала после антисептической обработки дёсен производят тщательное удаление зубных отложений. Целесообразны аппликации на дёсны антимикробных и противовоспалительных препаратов. Из антимикробных средств в данном случае эффективны 0,06% раствор хлоргексидина, метронидазол (трихопол). Из противовоспалительных средств предпочтение отдают нестероидным противовоспалительным препаратам (НПВП)- ацетилсалициловой кислоте, индометацину, ортофену.
Пациента обучают правилам гигиены полости рта, помогают выбрать зубную щетку и зубную пасту, дать рекомендации по пользованию флоссами. На данном этапе следует рекомендовать зубные пасты, обладающие противовоспалительным и антимикробным действием, а также ротовые ванночки с растворами антисептиков, отварами ромашки, шалфея, календулы.
Хорошие результаты даёт физиолечение: КУФ на область дёсен (антибактериальный эффект), анод-гальванизация, электрофорез лекарственных веществ с анода (хлорида кальция витамина В1), ЭП УВЧ в олиготермической дозе, местная гипотермия, излучение гелий-неонового лазера, плазменный поток аргона (противовоспалительный эффект).
Пародонтит, как правило, сопровождается функциональной перегрузкой зубов, поэтому пациента необходимо направить на консультацию к врачу ортопеду для проведения избирательного пришлифовывания и других видов ортопедического лечения.
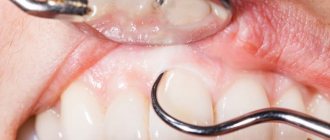
Во второе, третье и четвертое посещения (с интервалом в 1-2 дня) проверяют уровень гигиены полости рта, продолжают снятие назубных отложений, аппликации паст на основе метронидазола и НПВП. После купирования воспалительных явлений производится выскабливание грануляций — кюретаж. Эта процедура позволяет улучшить отдалённые результаты лечения.
После проведения описанного курса лечебных манипуляций, как правило, заболевание переходит в стадию ремиссии.
Контрольный осмотр назначают через 3-6 месяцев.
Пародонтит хронический генерализованный
средней степени тяжести
Представляет собой результат дальнейшего прогрессирования воспалительно-дистрофического процесса в пародонте. Эта стадия болезни характеризуется более выраженной клинической симптоматикой и ощутимыми нарушениями функции зубочелюстной системы, что заставляет пациента обратиться за медицинской помощью.
Клиника:
Характеризуется жалобами на кровоточивость дёсен, иногда — болезненность, неприятный запах изо рта, подвижность и смещение зубов. Общее состояние, как правило, не нарушено, хотя при углубленном обследовании выявляются изменения в иммунной системе, признаки эндогенной интоксикации, отклонения со стороны других органов и систем.
При осмотре полости рта выявляются признаки хронического воспаления дёсен: гиперемия, кровоточивость, может быть гнойное отделяемое из клинических карманов. Имеются над- и поддесневые отложения. Как правило, наблюдается подвижность зубов I-II степени, возможно смещение их.
Диагностическими критериями,
позволяющими поставить диагноз “пародонтит хронический генерализованный средней степени тяжести», являются: наличие пародонтальных карманов глубиной до 5 мм и резорбция костной ткани альвеолярного отростка по рентгенограмме на 1/3-1/2 высоты межзубной перегородки.
Для
обследования пациента и
постановки диагноза
в данном случае мы рекомендуем выполнить следующий объем диагностических манипуляций: расспрос, осмотр, зондирование клинических карманов, оценка подвижности зубов, проба Шиллера-Писарева, индикация и оценка «зубного» налета. Обязательно нужно провести рентгенологическое исследование (ортопантомографию). Кроме того, нужно сделать клинический анализ крови и анализ крови на содержание глюкозы. Пациента необходимо проконсультировать у стоматолога ортопеда, а по показаниям — у врача-терапевта-интерниста.
Курс лечения
хронического генерализованного пародонтита средней степени тяжести состоит из 6-10 посещений в течение 20-30 дней.
Терапия направлена в первую очередь на устранение пародонтопатогенных факторов (снятие назубных отложений, избирательное пришлифовывания зубов, пластика преддверия и уздечек и т.д.), а также на купирование воспалительных явлений в дёснах, ликвидацию пародонтальных карманов, стабилизацию защитных рядов, нормализацию трофики, микроциркуляции и защитных реакций в тканях пародонта.
В первое посещение после обследования и составления плана комплексной терапии проводят антисептическую обработку десен 0,06% раствором хлоргексидина, 1% раствором перекиси водорода, 0,2% раствором фурацилина. Затем удаляют наддесневые и доступные поддесневые назубные отложения. Обычно снятие назубных отложений производят в 2-3-4 посещения, хотя допускается проведение этой процедуры в одно посещение.
Пациента обучают правилам гигиены полости рта, помогают выбрать зубную щетку и зубную пасту, дать рекомендации по пользованию флоссами. На данном этапе следует рекомендовать зубные пасты, обладающие противовоспалительным и антимикробным действием. В домашних условиях пациенту также рекомендуют делать ротовые ванночки с раствором фурацилина (1:5000), хлоргексидина 0,06%, отварами ромашки, шалфея, календулы 3-4 раза в день по 20 минут после еды.
Контроль гигиены полости рта должен осуществляться на протяжении всего курса лечения.
В это же посещение решают вопрос об удалении разрушенных зубов, зубов с подвижностью III степени, замене неполноценных пломб, неправильно изготовленных протезов, избирательном пришлифовывании зубов.
Заканчивается первое посещение аппликацией на десну и введением в клинические карманы пасты, состоящей из антимикробного препарата (метронидазола) и нестероидного противовоспалительного препарата (аспирина, ортофена и т.д.). При выраженном гноетечении целесообразно также местное применение протеолитических ферментов (трипсина, стоматозима, имозимазы), сорбентов (гелевина, дигиспона).
Внутрь назначают метронидазол: в первый день — по 0,5 г2 раза (с интервалом в 12 часов), во второй день — по 0,25 г 2 раза (через 8 часов). Препарат принимается во время или после еды.
Проводимое лечение целесообразно сочетать с физиотерапевтическими процедурами, обладающими антимикробным и противовоспалительным действием: КУФ, гидромассаж дёсен, анодгальванизация или электрофорез лекарственных веществ с анода, местная гипотермия и т.д.; на курс — 3-7 процедур. Во второе посещение (через 2-3 дня) оценивают выполнение пациентом рекомендаций по гигиене полости рта, для этого проводят окрашивание налета йод-йодо-калиевым раствором. Продолжают удаление доступных назубных отложений, промывание карманов растворами антисептиков из шприца с затупленной иглой, аппликации на десны и введение в карманы смеси метронидазола и одного из НПВП.
После купирования воспалительных явлений в деснах приступают к ликвидации пародонтальных карманов. При пародонтите средней тяжести с этой целью производят «открытый» кюретаж. В условиях поликлиники эту операцию целесообразно делать на одном сегменте челюсти, т.е. в области шести зубов, в условиях стационара — в области всех зубов одной челюсти. Завершается «открытый» кюретаж наложением десневой защитной повязки на 1-2 суток.
«Домашние» рекомендации: на область послеоперационной раны — холод, антисептические ротовые ванночки, тщательный гигиенический уход за полостью рта, ограничение употребления грубой, острой и раздражающей пищи.
В последующие посещения осуществляется контроль качества произведенных раннее операций и «открытый» кюретаж пародонтальных карманов в области других зубов, желательно на фоне антибактериальной терапии.
После снятия назубных отложений, устранения других пародонтопатогенных факторов, купирование воспалительного процесса в десне и ликвидации пародонтальных карманов пародонтит переходит в стадию ремиссии.
На данном этапе лечебные мероприятия должны быть направлены на нормализацию микроциркуляции, нервной трофики и гомеостаза тканей пародонта. Хотя в значительной степени эти процессы нормализуются самостоятельно после ликвидации микробной атаки и воспалительного процесса в тканях пародонта.
Обычно для решения перечисленных выше задач назначают физиолечение (5-10 процедур на курс): катод-гальванизацию или электрофорез с катода никотиновой кислоты, экстракта алоэ, гепарина и т.д., дарсонвализацию дёсен, ИНГЛ, ЭП УВЧ в олиготермической дозе, местную гипо-гипертермию. Допустимо также инъекционное введение витаминов, стимулирующих и других лекарственных препаратов по переходной складке (на курс 10-12 инъекций).
После окончания курса лечения пациента берут на диспансерное наблюдение и назначают контрольный осмотр через 2-3 месяца.
Все последующие лечебно-профилактические мероприятия должны быть направлены на поддержание защитных сил пародонта и предупреждения образования назубных отложений. С этой целью проводят периодические контрольные осмотры и курсы «поддерживающей» терапии с интервалов 2-3, а затем 5-6 месяцев. Их основная цель — контроль гигиены полости рта, своевременное удаление назубных отложений, стимуляция трофики, микроциркуляции и защитных сил тканей пародонта с целью профилактики обострения и дальнейшего прогрессирования заболевания.
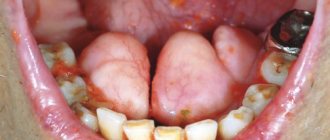
Пародонтит хронический генерализованный тяжёлой степени.
Является запущенной, часто «терминальной» стадией воспалительно-дистрофического процесса в пародонте. Лечение в данном случае, к сожалению, обычно малоэффективно, приводит лишь к кратковременному улучшению и требует от врача и пациента значительных усилий, чтобы на какое-то время сохранить относительную полноценность зубочелюстной системы и отсрочить потерю зубов.
Клиника:
Характеризуется жалобами на кровоточивость и болезненность десен, неприятный запах изо рта, подвижность и смещение зубов, затруднённое пережёвывание пищи. Как правило, нарушается общее состояние пациента. При углубленном обследовании выявляются эндогенная интоксикация, изменения в иммунной системе, отклонения со стороны внутренних органов, патогенетически связанные с воспалительно-дистрофическим процессом в пародонте.
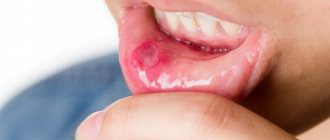
При объективном обследовании определяется выраженное хроническое воспаление дёсен с гноетечением из пародонтальных карманов, периодическими обострениями и абсцедированием. Имеются над- и поддесневые назубные отложения. Отмечается выраженная травматическая артикуляция, патологическая подвижность зубов II-III степени, их смещение.
Диагностическими критериями
, позволяющими поставить диагноз «пародонтит хронический генерализованный тяжелой степени», являются: наличие пародонтальных карманов глубиной более 5 мм и резорбция костной ткани альвеолярного отростка по рентгенограмме более, чем на Ѕ длинны корня, возможно полное отсутствие костной ткани.
При обследовании таких больных для постановки диагноза
и составления плана лечения выполняют следующий объем диагностических манипуляций: расспрос, осмотр, зондирование пародонтальных карманов, определение подвижности зубов, индикация и количественная оценка «зубного» налёта. Проводится проба Шиллера-Писарёва. Как и при других формах пародонтита, следует произвести рентгенологическое исследование (ортопантомографию). Делается клинический анализ крови и анализ крови на содержание глюкозы. Пациента консультируют у стоматолога-ортопеда и у терапевта-интерниста.
Курс лечения
состоит из 8-12 посещений и продолжается 20-40 дней в зависимости от состояния зубочелюстной системы и выбранной тактики лечения.
В первое посещение, после обследования пациента и постановки диагноза, намечают план санации полости рта и лечения патологии пародонта, определяют какие зубы подлежат удалению (как правило, при глубине кармана свыше 8мм). Совместно со стоматологом ортопедом планируют ортопедическое лечение (избирательное пришлифовывание, временное шинирование, непосредственное протезирование, изготовление постоянных протезов с шинирующими элементами и т.д.)
В первые 3-4 посещения снимают назубные отложения, обрабатывают пародонтальные карманы растворами антисептиков, делают аппликации на дёсны или вводят в карманы пасты содержащие антисептики, метронидазол, НПВП, протеолитические ферменты (при составлении паст следует учитывать совместимость препаратов).
В данном случае показано назначение антибактериальной терапии:
Метронидазол — по схеме: в первый день — по 0,5 г 2 раза (с интервалом в 12 часов), во второй день — по 0,25 г 3 раза (через 8 часов), в последующие 4 дня — 0,25 г 2 раза (через 12 часов). Препарат принимают во время или после еды.
При упорном гноетечении из пародонтальных карманов, а также при наличии сопутствующей общесимптоматической патологии назначают антибиотики, лучше линкомицин — по 0,5 г 4 раза в день (с интервалом 6 часов) за 1-2 часа до еды (в капсулах) в течение 5-7-10 дней.
Параллельно с медикаментозной терапией назначают физиолечение (на курс 5-7 процедур): КУФ, ИГНЛ, анодгальванизация, гидротерапия.
Пациента обучают правилам гигиены полости рта, дают рекомендации по чистке зубов, помогают выбрать зубную щётку и зубную пасту, учат пользоваться флоссами. На данном этапе следует отдать предпочтение зубным пастам, обладающим противовоспалительным и антимикробным действием. В домашних условиях пациенту также рекомендуют делать ротовые ванночки с 0,06% раствором хлоргексидина, 0,2% раствором фурацилина, 1% раствором перекиси водорода, отварами ромашки, шалфея, календулы 3-4 раза в день по 20 минут после еды.
Контроль гигиены полости рта должен осуществляться на протяжении всего курса лечения.
После купирования воспалительных явлений делают лоскутные операции (одномоментно в области 6-8 зубов) с коррекцией края десны и применением средств, стимулирующих репаративный остеогенез. Главная цель оперативного вмешательства — устранение пародонтальных карманов.
По окончании описанного выше лечения проводят мероприятия, нормализующие микроциркуляцию и гомеостаз в тканях пародонта: физиолечение, инъекции лекарственных веществ в переходную складку, препараты общего воздействия. Обязательным является ортопедическое лечение, которое планируют с учётом функционального состояния тканей пародонта и зубочелюстной системы в целом.
Следует признать, что, несмотря на применение всего арсенала средств и методов пародонтальной терапии, лечение пародонтита тяжелой степени редко бывает успешным и к длительной ремиссии не приводит. Поэтому усилия стоматологов и сан-просвет работа должны быть направлены в первую очередь на выявление и лечение ранних стадий воспалительной патологии пародонта — хронического катарального гингивита и пародонтита легкой степени.
Пародонтит в стадии ремиссии
После адекватного комплексного лечения хронического генерелизованного пародонтита наступает стадия ремиссии. Это состояние расценивается не как выздоровление, а как остановка или замедление развития патологического процесса (в первую очередь атрофии альвеолярного отростка) на том уровне, на котором было начато лечение.
Клинически
пародонтит в стадии ремиссии проявляется отсутствием жалоб; десна бледно-розового цвета, плотно прилегает к зубам, воспалительные явления отсутствуют, шейки зубов обнажены, клинические карманы не определяются
Диагностическими критериями пародонтита хронического генерализованного, стадия ремиссии являются : имевший место, по данным анамнеза, пародонтит с проведённым комплексным лечением (включая хирургические и ортопедические методы); отсутствие клинических карманов и воспалительных явлений в дёснах; на рентгенограмме альвеолярного отростка — признаки стабилизации процесса: уплотнение костной ткани межзубных перегородок, исчезновение явлений остеопороза, восстановление вертикальных пластинок.
Прогноз хронического генерализованного пародонтита
Несмотря на применение широкого арсенала средств и методов лечения, комплексная терапия хронического генерализованного пародонтита бывает эффективной далеко не всегда.
Ухудшают прогноз следующие факторы:
невыполнение пациентом рекомендаций врача, в первую очередь неудовлетворительная гигиена полости рта;
наличие тяжелой сопутствующей патологии, резко снижающей защитные силы пародонта и организма в целом.
При решении о сохранении или удалении того или иного зуба неблагоприятными в прогностическом отношении считают следующие клинические ситуации:
потеря более 50% костной ткани, неравномерная вертикальная резорбция кости, наличие костного кармана;
глубина пародонтального кармана более 8 мм;
локализация очага поражения в области бифуркации;
подвижность зуба III степени;
окклюзионная травма.
Заключение
В написанном мною реферате я стремилась осветить актуальные вопросы терапевтической стоматологии. Главной задачей была практическая направленность информации, желание ознакомится с методиками лечения одного из распространённых стоматологических заболеваний — пародонтита. Стремилась обобщить данные о новых разработках и технологиях, информация о которых до практических врачей-стоматологов зачастую доходит с опозданием и, к сожалению, не всегда достоверна.
Причины локализованного пародонтита
Существуют общие факторы, провоцирующие пародонтит любой формы:
- скученность зубов, неправильный прикус
- инфекционные заболевания полости рта, например стоматит
- запущенный кариес
- курение
- плохая гигиена ротовой полости
- авитаминоз, сахарный диабет и нарушения работы ЖКТ
Причинами локализованного пародонтита, влияющими на развитие именно этого типа заболевания, становятся: механические и химические повреждения зубов и десен, неправильно поставленная пломба, протезы; бруксизм.
Диагностика
Для постановки правильного диагноза врач в первую очередь проводит осмотр полости рта и собирает анамнез: слушает жалобы пациента, выявляет симптомы и время первых признаков заболевания. Затем делает снимки зуба и челюсти с помощью рентгена и компьютерного томографа. Обязательный этап диагностики локализованного пародонтита — анализ крови, мочи и микрофлоры тканей ротовой полости для выявления нарушений в организме и возможных причин патологии.
Заболевание на ранних стадиях успешно поддается лечению, нужно лишь вовремя посетить специалиста. При тяжелой форме степень расшатывания зубов настолько большая, что вылечить можно только ткани десен, а зубы приходится удалять. В этом случае пациенту предлагается имплантация или протезирование.
Симптоматика заболевания
Течение болезни имеет свои особенности, сопровождаются различными симптомами. Острый генерализованный пародонтит начинается внезапно, сопровождается ярко-выраженными признаками. Часто начало патологии провоцируют механические травмы, глубокие иммунные нарушения в организме, плохо подобранные зубные протезы. Дёсны отёчны, кровоточат, болезненны. Наблюдается припухлость и боль в региональных лимфатических узлах. Возможно появление гнойных абсцессов и свищей. Для состояния характерны: повышение температуры, недомогание, слабость.
Хронический генерализованный пародонтит — возникает в большинстве случаев. Отличается цикличностью: чередованием обострений и ремиссий заболевания. Симптомы патологии на начальной стадии мало заметны: дёсны становятся рыхлыми и отёчными, появляется дискомфорт во время пережёвывания пищи. Подвижность резцов отсутствует, зубодесневые карманы неглубокие, расположены в междесневом пространстве. По мере прогрессирования происходит постепенное разрушение связочного аппарата, зубы расшатываются и смещаются. Пародонтальные карманы углубляются, обнажаются шейки зубов.
Обострение генерализованного пародонтита проявляется резкой болезненностью зубов и дёсен, повышением температуры и ухудшением общего состояния пациента. В полости рта нередко обнаруживаются абсцессы с серозно-гнойным содержимым.
Лечение пародонтита крайне необходимо, если вы заботитесь о состоянии вашей ротовой полости.
Лечение локализованного пародонтита
Для начала пациенту удаляют зубной налет для устранения болезнетворных бактерий в полости рта. Основная терапия ориентирована на заживление тканей пародонта, десен и лечение причины заболевания: прописываются витамины, антисептические препараты, противовоспалительные лекарства и средства для повышения иммунитета. Пациент направляется для обследования к иммунологу, эндокринологу и гастроэнтерологу для назначения сопутствующей терапии.
При легкой и средней стадии патологии выполняются кюретаж — обработка десневых карманов антисептическими средствами и удаление отложений. Зубы шлифуются и стягиваются специальной стоматологической шиной — расшатывание останавливается, а после лечения тканей пародонта зубы снова надежно удерживаются в десне.
Хирургическое вмешательство требуется только при тяжелой форме заболевания, когда глубина пародонтальных карманов больше 5 мм: лишняя ткань иссекается и ушивается. Сильная подвижность зубов с оголением корней не поддается лечению, зубы приходится удалять.
Народные методы без общей медикаментозной терапии и контроля стоматолога — табу. Они могут облегчить состояние пациента, но при лечении даже легкой стадии пародонтита только народными способами заболевание очень скоро перетечет в тяжелую форму.
Однако как дополнение к стоматологическому лечению можно использовать:
- отвары коры дуба и крапивы — от кровоточивости десен;
- пихтовое и облепиховое масло — при сильных жжениях и отеках десневой ткани;
- отвар мяты, календулы, фиалки — от запаха изо рта.
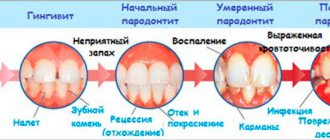
Признаки хронического пародонтита
Как и любые другие стоматологические болезни, хронический пародонтит лучше не запускать. Наличие хотя бы двух признаков из приведенного ниже списка симптомов — это повод обратиться к врачу-пародонтологу:
- зуд и жжение в деснах
- дискомфорт/боль при жевании и чистке зубов
- расшатывание зубов
- кровоточивость и гнойные выделения
- неприятный привкус во рту, запах изо рта
- появление карманов в деснах
- попадание еды в десневые карманы
- повышенная чувствительность шеек зубов
- воспаление десен
Течение хронического пародонтита на ранних стадиях носит неявный характер и во многих случаях почти не доставляет пациенту беспокойства. Симптомы могут сглаживаться, а иногда и пропадать совсем: кажется, что недомогание было временным, болезнь отступила и лечение не требуется, однако это опасное заблуждение. На самом деле начавшийся процесс поражения тканей невозможно остановить без лечения, и при отсутствии соответствующей терапии симптомы вскоре вернутся и станут более выраженными.
Профилактические меры
Для предупреждения развития локализованного пародонтита рекомендуются следующие меры:
- подберите правильную зубную щетку, пасту и ополаскиватели, следите за гигиеной полости рта и используйте зубную нить после приемов пищи;
- составьте правильное и сбалансированное меню, принимайте витамины;
- занимайтесь спортом для укрепления иммунитета;
- проходите профилактический осмотр у стоматолога каждые полгода, а при возникновении симптомов заболевания своевременно обращайтесь к врачу. Не запускайте любые патологии и нарушения в организме;
- постарайтесь снизить уровень стресса — отвлекайтесь на прогулки, массаж и другой приятный и полезный отдых.
Приведенные меры помогут не допустить развитие не только стоматологических, но и других заболеваний, влияющих на состояние полости рта.
Как лечить генерализованный пародонтит
Тактика лечения разрабатывается индивидуально для каждого пациента в зависимости от степени генерализованного пародонтита. Терапию болезни проводят консервативным или хирургическим методами.
Хронический генерализованный пародонтит лёгкой степени лечат путём удаления зубного налёта, снятия зубных отложений. Зубодесневые карманы обрабатывают антисептиками (Мирамистином, Хлоргексидином, раствором Фурацилина).
Пародонтит хронический генерализованный средней тяжести лечат кюретажем пародонтальных карманов, избирательным пришлифовыванием окклюзионных поверхностей зубов. На этой стадии болезни проводят лечебное шинирование, общую антибактериальную терапию.
При тяжёлой степени поражения удаляются зубные единицы III-IV стадии подвижности, проводится гингивэктомия, лоскутные операции, вскрытие пародонтальных абсцессов.
Хороший эффект даёт физиолечение: дарсанвализация, лекарственный электрофорез, вакуумный и ультразвуковой массаж, озонотерапия.
Адекватная терапия приводит к полному излечению или переходе болезни в стадию продолжительной ремиссии. Избежать рецидивов помогает правильная гигиена полости рта: использование лечебных зубных паст, ирригаторов после каждого приёма пищи. Сдерживанию развития процесса помогает сбалансированное питание, богатое витаминами, повышение иммунных сил организма. Большое значение имеет своевременное лечение сопутствующих заболеваний, имеющих воспалительное происхождение.