Боль в зубах при невралгии, причины и лечение
Наличие зубной боли не всегда свидетельствует о проблемах с зубами и ротовой полостью. Иногда боль в зубах может появляться у людей с абсолютно здоровыми зубами. В таком случае существует вероятность, что зубная боль является симптомом невралгии тройничного нерва, которая скрывается за такой болью, делая сложным процесс выявления настоящей причины недомогания.
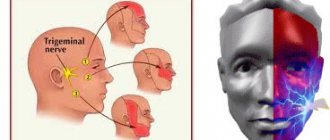
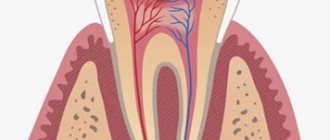
Тройничный нерв – это один из двенадцати пар черепно-мозговых нервов, который является продолжением спинного мозга и отвечает за функционирование многих рефлексов, таких как моргание, чихание, движение бровей. Также в совокупности с другими этот нерв обеспечивает нормальное дыхание. Тройничный нерв состоит из трех образующих его ветвей: первая ветвь располагается на уровне глаз, вторая – над верней челюстью около носа, а третья – в области нижней челюсти.
Существует два типа невралгии тройничного нерва – истинная и вторичная. Истинная или первичная невралгия является самостоятельно протекающим заболеванием, а вторичная – развивается в связи с наличием осложнений других заболеваний. Определить тип воспаления можно исходя из ряда причин, которые и вызвали развитие невралгии тройничного нерва.
Причины развития истиной невралгии:
- смещение артерий и вен;
- наличие спаек или опухолей;
- травма в области лица.
Причины вторичной невралгии:
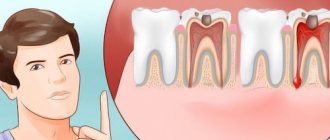
- гингивит;
- пульпит;
- периодонтит;
- периостит;
- после удаления зуба:
- кариес зуба;
- при наличии ЛОР-заболеваний;
- при нарушении обмена веществ;
- после переохлаждения и др.
Проявления симптомов невралгии тройничного нерва зависят того какая именно ветвь поражена. Зубная боль, а также болевые ощущения в различных областях головы возникают при воспалении второй и третей ветви. Однако характер боли в зависимости от воспаленной ветви отличается, что помогает определить пораженное место. При невралгии второй ветви тройничного нерва боль проявляется в области носа, мышц лица и всего верхнего ряда зубов, когда как при воспалении третей ветви характерны болевые ощущения в области шеи, подбородка, щек, а также нижних зубов.
Основные симптомы воспаления тройничного нерва:
- приступообразная зубная боль, отдающаяся вглубь костей;
- судорога лицевых мышц во время приступа;
- дискомфорт во время употребления горячей или холодной еды, при чистке зубов, а также при касании к лицу и др.
При появлении зубной боли, связанной с невралгией, необходимо обязательно обратиться к врачу. Однако, если болевые ощущения связаны с воспалением тройничного нерва, стоматолог скорее всего не сможет вам помочь. За квалифицированной помощью нужно идти к неврологу, чтобы избежать развития осложнений и не усугубить ситуацию.
Введение
Зачастую и сегодня врачи, как неврологи, так и стоматологи, относят все прозопалгии к невралгии тройничного нерва. При лечении широко применяют противосудорожные средства, алкоголизацию периферических ветвей тройничного нерва, анальгетики. При этом не учитывается, что болевой синдром в области лица может быть обусловлен другими нейростоматологическими заболеваниями, лечение которых подобными методами не приносит облегчения и только ухудшает картину [1–3].
При орофациальной боли в 83% случаев наблюдается гипердиагностика невралгии тройничного нерва и в 100% случаев – гиподиагностика атипичной лицевой боли. Неправильная диагностика влечет за собой необоснованные хирургические вмешательства: у 24% пациентов удаляют зуб и даже несколько [4]. Термин «атипичная лицевая боль» впервые предложили в 1924 г. Фрейзер (Fraizer) и Рассел (Russell) по отношению к пациентам с прозопалгией, для которых нейрохирургическое лечение оказалось неэффективным.
В 1999 г. А. Вода (A. Woda) и П. Пьеншон (P. Pionchon) ввели понятие хронической идиопатической лицевой боли, включив в эту группу прозопалгий атипичную лицевую боль и синдром болевой дисфункции височно-нижнечелюстного сустава [5].
В Международной классификации головной боли II пересмотра (МКГБ-II) от 2004 г. персистирующая идиопатическая лицевая боль отнесена к разделу «Центральная лицевая боль» [6]. Ранее для обозначения персистирующей идиопатической лицевой боли, не отвечавшего диагностическим критериям краниальных невралгий и не связанного с другой патологией, использовали термин «атипичная лицевая боль». Согласно эпидемиологическим данным, распространенность атипичной боли среди больных хронической орофациальной болью составляет около 5–10%. В крупном эпидемиологическом исследовании, охватившем 34 242 пациента, наблюдавшихся у стоматолога, было показано, что хроническая лицевая боль отмечена у 5,2% из них. Среди больных с хронической болью в области лица атипичная лицевая боль имела место в 5,8% случаев [7].
К факторам риска развития атипичной лицевой боли относят генетическую предрасположенность, женский пол, пассивную копинг-стратегию [8]. Исследование показало, что в крови больных атипичной лицевой болью повышен уровень эстрогенов. Образование полостей в костной ткани челюстей в период менопаузы у женщин также считается фактором, способствующим развитию атипичной прозопалгии. К одним из факторов, определяющих дезадаптацию больных атипичной лицевой болью, относятся эмоционально-личностные нарушения, которые зачастую трудно распознать. Это связано как с полиморфизмом таких нарушений, так и с тем, что другие проявления заболевания могут их маскировать.
Больные описывают свои ощущения очень детально. Одна из характерных особенностей атипичной лицевой боли состоит в том, что при повторных опросах жалобы больных часто не совпадают с таковыми при предшествовавших опросах. Больные отличаются эгоцентризмом, у них отмечаются капризность, болезненно повышенная фантазия, склонность к преувеличению своих болезненных расстройств. Повышенная возбудимость сочетается с раздражительностью, быстрой утомляемостью, снижением работоспособности, расстройствами сна. Низкое качество жизни, высокий уровень депрессии и тревоги, преобладание возбудимого и неуравновешенного типов акцентуаций характера неблагоприятно влияют на эффективность лечения [9].
Распределение участков чувствительных нарушений крайне разнообразно, но, как правило, они не соответствуют иннервации черепных нервов. Часто это гипестезия, реже гиперестезия с правильной геометрической формой и четко очерченными границами. Однако, если больной знаком с нарушениями чувствительности на лице или полости рта при нейростоматологических заболеваниях, он может имитировать область анестезии, соответствующую той, которая возникает при этих заболеваниях. Нарушения чувствительности оказываются довольно стойкими. Исчезать они могут так же внезапно, как и появляться.
Отличить атипичную лицевую боль от типичной невралгии всегда достаточно сложно. В этом случае может помочь фармакологическая проба: назначение карбамазепина при подозрении на невралгию тройничного нерва или анальгетиков при подозрении на невропатию. Больной не должен знать о характере действия препарата и истинной цели пробы. Отсутствие обезболивающего эффекта карбамазепина или анальгетика указывает скорее на атипичный характер боли.
Диагностические критерии атипичной лицевой боли [4,10]:
- Ежедневная боль в лице в течение большей части дня, отвечающая критериям 2 и 3.
- Боль вначале локализуется в области носогубной складки или подбородка, ограничена определенной областью одной половины лица, затем может распространяться на верхнюю и нижнюю челюсти, другие области лица и шеи; тупая боль с неопределенной локализацией.
- Нарушения чувствительности и другие неврологические симптомы отсутствуют.
- Инструментальные исследования, включая рентгенографию лицевого черепа и челюстей, не обнаруживают органических изменений.
Боль может быть спровоцирована хирургическим вмешательством на лице, травмой лица, зубов или десен, однако ее постоянство нельзя связать с локальной причиной. Атипичная лицевая боль служит диагнозом исключения.
Алгоритм диагностики атипичной одонтогенной боли включает [11]:
- анализ жалоб больного и характера лицевой боли;
- изучение анамнеза: времени возникновения лицевой боли, возможной ее связи с различными заболеваниями или психотравмирующей ситуацией;
- выявление участков максимальной интенсивности болевых ощущений, т.е. областей первоначального возникновения и доминирования боли;
- исследование соматического и неврологического статусов больного;
- проведение нейропсихологических исследований;
- необходимые для каждого конкретного случая дополнительные исследования: консультация стоматолога, терапевта, нейроофтальмолога, ЛОР-врача, нейрохирурга; исследование сосудов головного мозга, компьютерная или магнитно-резонансная томография головного мозга, общий анализ крови и мочи, биохимический анализ крови;
- оценка результатов исследования.
Группа одонтогенной атипичной боли объединяет одонтогенную атипичную невралгию, дентальную плексалгию, остеонекроз, индуцирующий невралгию (синдром NICO).
Одонтогенная атипичная невралгия
История одонтогенной атипичной невралгии начинается с 1947 г. и связана с именами T.W. McElin и B.T. Horton [12]. В отечественной литературе первое описание этого заболевания принадлежит В.Е. Гречко и М.Н. Пузину (1979). По их мнению, для одонтогенной невралгии характерна четкая связь болевого синдрома с патологией зубочелюстной системы. Типичным признаком является то, что болевые пароксизмы длятся часами и сутками, стихают постепенно. Картина боли может меняться и в определенной степени зависит от процесса в зубочелюстной системе. Терапевтический эффект наступает от приема анальгетиков с рефлексотерапией. Назначение препаратов карбамазепина дает незначительное уменьшение боли либо оказывается неэффективным. Неэффективны и спиртоновокаиновые блокады [13].
В работе D. Nixdorf и соавт. (2010) проведен обзор проспективных исследований, посвященных появлению атипичной лицевой боли после стоматологических вмешательств. Считается, что частота этого осложнения составляет 3,4% [14]. Наиболее частой причиной, ведущей к возникновению одонтогенной атипичной невралгии, является осложненное удаление зубов и остатков их корней; далее идут дефекты пломбирования и протезирования, воспалительные и травматические процессы зубочелюстной области, одномоментное удаление трех и более зубов при подготовке к протезированию. После сложных врачебных манипуляций в полости рта, связанных с удалением зубов и остатков корней, у больных через несколько дней в области, соответствующей ветви тройничного нерва, возникает стойкий болевой синдром. Характерно, что боль, которая в начале заболевания локализуется в лунке удаленного зуба, в дальнейшем диффузно распространяется на соответствующую половину челюсти и область иннервации ветви тройничного нерва [15].
Патогенез атипичной лицевой боли до конца не известен. Эту форму лицевой боли относят к хроническим прозопалгиям. В качестве возможных причин обсуждаются периферическая и центральная сенситизация, ослабление активности нисходящих антиноцицептивных норадренергических и серотонинергических систем мозга. Гиперактивность гипоталамо-гипофизарно-надпочечниковой системы, обусловленная стрессом, приводит к нарушению взаимодействия моноаминергической, нейропептидной и глутаматергической систем. Предполагают, что при стоматологическом лечении происходит повреждение нервных волокон у верхушки корня зуба, которое расценивается как травматическая невралгия. Другая возможная причина заключается в образовании небольшой травматической невромы в апикальном периодонте [16, 17]. Начало боли связывают с усилением потока ноцицептивных сигналов, снижением порога вoзбудимости афферентных волокон, образованием локусов спонтанной эктопической активности в поврежденных нервaх, гипервозбудимостью ноцицептивных нейронов спинного и головного мозгa.
В развитии одонтогенной атипичной невралгии тройничного нерва участвуют также психологические факторы. R.T. Rees и M. Harris (1978–1979), обследовав 44 больных одонтогенной атипичной невралгией, в 66% случаев выявили депрессию. Настроение у больных обычно понижено, они фиксированы на своих болезненных ощущениях, конфликтны [18]. R.I. Brooke и R.F. Schnurr (1995) среди 22 больных одонтогенной атипичной невралгией в 41% случаев наблюдали депрессию. Одонтогенная атипичная невралгия тройничного нерва встречается чаще у женщин, чем у мужчин (2:1). Наибольшая частота приходится на возраст 40–69 лет. Чаще вовлекается III ветвь тройничного нерва, реже – II, совсем редко встречается невралгия II и III ветвей [19].
К основным факторам хронического течения атипичной лицевой боли относятся особенности личности, длительное эмоциональное напряжение, злоупотребление анальгетиками и депрессивные расстройства. Все четыре фактора могут присутствовать одновременно.
Одонтогенная атипичная невралгия часто имеет острое начало, приступообразное или хронически рецидивирующее течение. На фоне постоянной боли отмечаются приступы усиления боли, длящиеся от 20 минут до нескольких часов, реже – суток. Провоцирующим фактором могут быть стрессовые ситуации, физические нагрузки, изменение климата.
Трудности диагностики атипичной одонтогенной боли связаны с многообразием ее клинических проявлений и локализации, вариабельностью характера и «рисунка» боли. Согласно 3-му изданию Международной классификации головной боли (МКГБ, 2013), одонтогенная атипичная невралгия тройничного нерва относится к параграфу 13.18 – персистирующая идиопатическая лицевая боль (ПИЛБ). Одонтогенная атипичная невралгия представляет собой разновидность ПИЛБ, при которой боль локализуется в области зубов или зубной лунки в отсутствие клинических и рентгенологических признаков патологии зубов и периодонта [20, 21].
Для одонтогенной атипичной невралгии тройничного нерва характерны следующие диагностические критерии: 1) постоянная тупая, ноющая, пульсирующая боль различной интенсивности в зубах верхней и нижней челюстей, которая может периодически обостряться; 2) боль чаще ограничивается областью иннервации отдельных нервов в пределах основных ветвей тройничного нерва (как правило, II и III) или ветвей зубных сплетений; 3) периоды обострения боли длятся часами и стихают постепенно; 4) отсутствуют триггерные области; 5) причины локальной или отраженной боли не выявляются, нет клинических или рентгенологических признаков патологического процесса; 6) местное раздражение (переохлаждение лица, прием горячей или холодной пищи, перкуссия зубов) не вызывает усиления боли; 7) отсутствуют двигательные нарушения, обусловленные невропатией лицевого или двигательной части тройничного нервов;  течение длительное (4 месяца и более); 9) у некоторых больных боль усиливается под влиянием эмоций, физических нагрузок, неблагоприятных метеорологических факторов; 10) реакция на местную анестезию слабая; 11) попытки стоматологического лечения (удаление зубов) результата не дают; 12) появлению боли обычно предшествуют оперативные вмешательства (лечение канала корня зуба, удаление зубов), провоцирующими факторами могут быть также переохлаждение, травма; 13) терапевтический эффект от приема анальгетиков [13, 15].
течение длительное (4 месяца и более); 9) у некоторых больных боль усиливается под влиянием эмоций, физических нагрузок, неблагоприятных метеорологических факторов; 10) реакция на местную анестезию слабая; 11) попытки стоматологического лечения (удаление зубов) результата не дают; 12) появлению боли обычно предшествуют оперативные вмешательства (лечение канала корня зуба, удаление зубов), провоцирующими факторами могут быть также переохлаждение, травма; 13) терапевтический эффект от приема анальгетиков [13, 15].
При оценке неврологического статуса у 60–70% больных могут наблюдаться дизестезия, парестезии, субъективное ощущение онемения, однако объективное нарушение чувствительности или другие неврологические симптомы отсутствуют. В большинстве случаев интенсивность боли носит средний характер (около 7 баллов по визуальной аналоговой шкале). Половина больных отмечает наличие хронической усталости. Аффективные расстройства выявляются у 16% больных, соматоформные нарушения – у 15%, психоз – у 6%, другие заболевания – у 16% [15].
Одонтогенная дентальная плексалгия
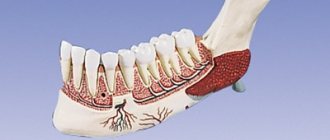
В 1973 г. В.Е. Гречко впервые предложил термин «одонтогенная дентальная плексалгия». Одонтогенная дентальная плексалгия в основном встречается у женщин в соотношении 9:1. Возраст больных оказывается разнообразным – от 30 до 70 лет. Длительность заболевания различна [13]. Этиологическими факторами возникновения одонтогенной дентальной плексалгии считаются дефекты пломбирования зубов и корневых каналов, альвеолиты, оперативное вмешательство на челюсти, одномоментное удаление трех и более зубов при подготовке к протезированию, травматическое (осложненное) удаление зуба мудрости и остатков его корней. Наиболее распространенной причиной возникновения одонтогенной дентальной плексалгии служат дефекты пломбирования зубов и корневых каналов, связанные с избыточным введением пломбировочного материала в просвет корневого канала. Травматизация нервных волокон является одним из причинных факторов одонтогенной дентальной плексалгии [22]. Боль при травматизации верхнего и нижнего зубных сплетений локализуется либо в области десен и зубов и обычно носит постоянный характер, либо на участках удаленных зубов (в области проекции верхнего и нижнего сплетений). Периодически она усиливается с продолжительностью болевого приступа до нескольких часов. Характер боли в основном тупой и ноющий. У некоторых больных болевой пароксизм сопровождается иррадиацией боли в лобную и скуловую области. У некоторых больных боль уменьшается во время приема негрубой пищи и усиливается под влиянием эмоций, неблагоприятных метеорологических факторов и переохлаждения. Некоторые больные указывают на прекращение боли ночью, другие – на ее усиление. Уменьшение боли во время приема пищи больными одонтогенной плексалгией, по всей видимости, связано с возникновением более сильной пищевой доминанты, прекращающей болевую доминанту. При пальпации точек выхода II и III ветвей тройничного нерва у части больных отмечается болезненность. Это обычно больные, которым проводились местные хирургические вмешательства в зубочелюстной системе. Как правило, пальпация точек выхода II и III ветвей тройничного нер-ва при дентальной плексалгии безболезненна. Чувствительные нарушения не характерны для больных одонтогенны-ми плексалгиями. У большинства больных отмечаются вегетативные нарушения в виде отечности десны и кожных покровов щечной области, их гиперемии, возникающей, вероятно, в результате рефлекторного вовлечения в патологический процесс вегетативных образований, в частности крылонебного и верхнего шейного симпатического узлов.
Диагностические критерии: постоянная локальная боль в области десен и зубов, на фоне которой отмечаются приступы усиления продолжительностью до нескольких часов; боль имеет тупой или ноющий характер; верхнее зубное сплетение вовлекается чаще, чем нижнее; дентальная плексалгия может быть и двусторонней.
Остеонекроз, индуцирующий невралгию (синдром NICO)
Наиболее характерные признаки синдрома NICO: постоянная, глубокая одонтогенная боль; кислый или горький привкус, который служит причиной несвежего запаха изо рта; длительное лечение у стоматолога (пломбирование каналов, удаление зубов); осложненное удаление зубов мудрости; плохо изготовленные зубные протезы. Уменьшение кровотока в мелких сосудах в области зубов мудрости может стать причиной развития остеонекроза и образования микрополостей в челюстях. МРТ в режиме STIR позволяет определить разреженный участок кости с нарушенным кровоснабжением [23, 24].
Наиболее трудной задачей является дифференциальная диагностика меж-ду одонтогенной атипичной невралгией и воспалительным заболеванием пульпы зуба – пульпитом и миоорофациальным болевым синдромом.
Пульпит
Боль при пульпите по характеру схожа с алгическим синдромом при одонтогенной атипичной невралгии тройничного нерва из-за ее иррадиации по ходу ветвей тройничного нерва. Часто в начальной стадии одонтогенной атипичной невралгии тройничного нерва боль локализуется в одном или нескольких зубах, что заставляет больного обращаться в первую очередь к стоматологу. Боль в зубе ошибочно расценивается как пульпит, что приводит к необоснованному удалению пульпы. Обычно болевой синдром после этого не уменьшается, а иногда усиливается, что влечет за собой удаление одного, а зачастую и нескольких зубов. Некоторым больным из-за некупирующейся боли без необходимости удаляют от 3–4 до 7–8 зубов на больной стороне. Помимо этого стоматологические мероприятия не приносят облегчения этим больным, удаление зубов приводит к нарушению функционального состояния зубочелюстной системы, что в свою очередь ухудшает течение одонтогенной атипичной невралгии тройничного нерва.
К особенностям клинических проявлений одонтогенной атипичной невралгии относится постоянная боль в зубе в отсутствие локальной патологии; местное раздражение зуба не вызывает боль; интенсивность зубной боли не меняется на протяжении недель или месяцев; повторное стоматологическое вмешательство не устраняет боли; реакция на местную анестезию неоднозначна [4, 15, 25].
Миоорофациальный болевой синдром
В 1934 г. американский оториноларинголог Костен выделил группу симптомов, возникающих при нарушении прикуса: головная боль, щелканье в височно-нижнечелюстном суставе, ощущение жжения в языке и гортани.
Однако основным симптомом является боль в орофациальной области. Для нормального функционирования зубочелюстной системы необходима сохранность височно-нижнечелюстного сустава, зубов, периодонта и связанных с ними мышц. Взаимодействие этих четырех частей зубочелюстной системы осуществляется под контролем коры мозга и субкортикальных структур. Этот болевой синдром отличается нерезко выраженными границами, которые не укладываются в область иннервации ветвей тройничного нерва. Он может сопровождаться локальным напряжением мышц (щелканье в височно-нижнечелюстном суставе). Нередко выявляется легкая девиация нижней челюсти. При выраженном эмоциональном напряжении происходит резкое повышение тонуса жевательной мускулатуры и мышц языка. При этом увеличивается несоответствие между рядом зубов верхней и нижней челюстей. Нарастание боли в пожилом возрасте может быть связано с изменениями лицевого скелета. Важнейшими из них являются потеря зубов и изменения височно-нижнечелюстных суставов. Выявлена зависимость между головной и лицевой болью и височно-челюстными артропатиями.
Диагностические критерии: снижение окклюзионной высоты нижнего отдела лица; резкая болезненность при пальпации височнонижнечелюстного сустава; боль при движении нижней челюсти; хруст и щелканье в височно-нижнечелюстном суставе; нередкое снижение слуха; рентгенологически обнаруживаемые нарушения целости кортикальной пластинки суставной головки, ее уплощение.
Лечение атипичной одонтогенной боли
После постановки диагноза атипичной одонтогенной боли следует избегать стоматологического лечения, которое может усиливать боль.
Карбамазепин и фенитоин неэффективны. Хирургические манипуляции на тройничном нерве не показаны, поскольку не уменьшают боль, но могут вызывать болезненную анестезию. Основа лечения атипичной лицевой боли – антидепрессанты, в первую очередь трициклические в виде монотерапии или в сочетании с производными фенотиазина. Рекомендуется начинать лечение с малых доз амитриптилина (25 мг/сут) и медленно титровать дозу до достижения эффекта (до 150 мг/сут) [22].
Следует отметить, что в большинстве случаев эффект малых доз антидепрессантов развивается постепенно – в течение 1–2 недель. Это следует иметь в виду и не прерывать терапию, если в первые дни она не оказывает действия. В отсутствие эффекта на протяжении 1–2 недель возможно повышение дозы препарата или переход на другой препарат. При достижении желаемого эффекта суточные дозы препарата снижаются постепенно: резкое снижение доз или отмена препарата может провоцировать синдром отмены, ухудшение как психического, так и соматического состояния. В большинстве случаев (с учетом тяжести и длительности заболевания) показан длительный (до 6 месяцев и более) прием антидепрессантов в поддерживающих дозах. Применение трициклических антидепрессантов ограничивается их побочными эффектами: повышение внутриглазного давления, сухость во рту, увеличение веса, запор и задержка мочеиспускания. Они противопоказаны при закрытоугольной глаукоме, внутриглазной гипертензии, а также тем, кто принимает ингибиторы МАО, барбитураты, антихолинергические препараты и симпатомиметики. Применение производных фенотиазина ограничивается развитием нейролептического синдрома.
На данный момент нет сведений об оптимальном времени начала и продолжительности терапии антидепрессантами. Предпочтение отдается раннему началу терапии и их длительному применению. Так, в ряде работ показано, что больные, которым терапию антидепрессантами начинали в первый месяц от начала заболевания, в дальнейшем демонстрировали лучшее функциональное восстановление, чем те, кто не получал лечения, и те, у кого оно начиналось в более поздние сроки.
В некоторых случаях сообщается об эффективности габапентина, клоназепама, баклофена, доксепина, аспирина, фентоламина, ингибиторов МАО [26]. Возможно лечение одонтогенной атипичной невралгии тройничного нерва путем локального применения капсаицинового крема на область боли в течение четырех недель.
Необходимым дополнением к медикаментозному лечению считается назначение препаратов с преимущественно антиастеническим эффектом, таких как витамины группы В, лучше в виде наиболее биодоступной формы.
Известно, что витамин В1 (тиамин) регулирует белковый и углеводный обмены в клетке, влияет на проведение нервного импульса. Витамин В6 (пиридоксин) является кофактором для многих ферментов, участвует в синтезе нейромедиаторов, поддерживает синтез транспортных белков. Витамин В12 (кобаламин) входит в состав ферментных систем, катализирующих синтез нуклеотидов и нуклеиновых кислот.
В экспериментальных исследованиях описано антиноцицептивное действие витаминов группы В (В1, В6, В12). Полагают, что точкой приложения их является участие в серотониновом обмене: пиридоксин участвует в синтезе серотонина в качестве кофермента, тиамин – в его депонировании и транспорте [27].
Лечение включает также устранение конфликтной ситуации, индивидуальную или групповую когнитивно-поведенческую психотерапию, выключение больного из среды, спровоцировавшей заболевание, методы релаксации, направленные на отвлечение пациента от ощущения боли, выработку адаптивной стратегии преодоления боли. Необходим рациональный отдых. Можно рекомендовать аутогенные тренировки.
Особенности лечения невралгии тройничного нерва
Зубная боль при невралгии является сигналом немедленно обратиться за помощью к неврологу. Воспаление тройничного нерва — это серьезная проблема, которая требует оказания квалифицированной помощи. Лечение невралгии должно быть комплексным для достижения наилучших результатов в борьбе с недугом.
В процессе лечения невралгии важно правильно определить причину возникновения и тип воспаления, для того чтобы была возможность назначить подходящее лечение. При развитии вторичной невралгии перед лечением основной проблемы необходимо обязательно устранить заболевание, которое послужило причиной.
Для устранения невралгии тройничного нерва специалистами применяются терапевтические и хирургические методы лечения. Чаще всего используется медикаментозное лечение в виде препаратов с противосудорожным эффектом, антигистаминные препараты, а также витаминотерапии. Однако если применения медикаментов оказывается неэффективным, появляется необходимость воздействовать на нерв при помощи хирургического вмешательства.