Лептотрикс – грамотрицательная анаэробная палочка.
Относится к бактериям.
Имеет некоторое сродство с грибами.
Это представитель транзитной микрофлоры.
Лептотрикс нередко проникает в мочеполовые пути или ротовую полость.
Может проживать там в течение длительного времени.
При этом никаких патологических симптомов не возникает.
Но симптоматика возможна на фоне снижения иммунитета.
В этом случае проводится лечение заболевания антибактериальными препаратами.
Лептотрикс в мазке – что это такое?
Лептотрикс может быть обнаружен в урогенитальном или орофарингеальном мазке.
Эту бактерию видно под микроскопом.
Она представляет собой тонкие нити, имеющие сегментированные концы.
При микроскопии лаборант замечает продолжительные цепочки в виде точек и тире.
Лептотрикс не всегда вызывает воспалительные процессы.
Но в некоторых случаях они возможны.
Бактерия проявляет патогенность чаще всего в присутствии других микроорганизмов.
Она усиливает воспалительные процессы на фоне половых инфекций.
А также является одним из возбудителей бактериального вагиноза.
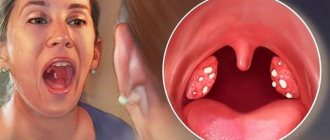
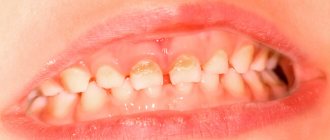
При попадании в ротовую полость лептотрикс провоцирует воспаление десен, миндалин, языка.
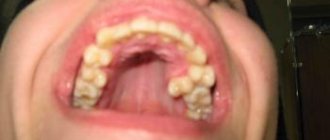
Может приводить к потемнению и разрушению зубной эмали.
Что такое Лептотрикс
Это микроресна-няня, которая может существовать и воспроизводить даже без присутствия кислорода. Особенно воспроизводит в условиях высокой концентрации углекислых диоксида.
Leptotrix — переходная форма между бактериями и грибами. Просмотрено под микроскопом, появляется внешний вид волокна, переплетенных по всей длине небольших точек.
Дость к корпусу лептотрикса женщины может проходить как через воду из природного бака или бассейна и передается сексуально.
Обнаружение в задней части эта инфекция еще не является доказательством супружеского супруга.
Причины лептотрикса
Лептотриксом заразиться очень легко.
Бактерия может распространяться от человека к человеку при половых контактах.
Но у мужчин в мочеполовой системе лептотрикс не живёт.
Соответственно, партнеры разного пола могут заразиться друг от друга только при оральном сексе.
Однако после инфицирования патологический процесс у большинства людей не развивается.
Лептотрикс мирно существует на слизистой мочеполовой системы.
Он не вызывает никаких проблем длительное время.
Нужны провоцирующие факторы, чтобы бактерии достигли большой популяции и проявили патогенность.
Такими факторами могут стать:
- снижение иммунитета;
- длительная бесконтрольная антибиотикотерапия (если применяются те группы препаратов, к которым не чувствителен лептотрикс);
- ВИЧ;
- сахарный диабет;
- бактериальный вагиноз (лептотрикс на фоне этого заболевания часто обнаруживается в ассоциации с другими микроорганизмами);
- инфицирование половыми инфекциями.
Лептотрикс передается не только от человека к человеку.
Он также может существовать во внешней среде длительное время.
Лептотриксом можно заразиться в бассейне или через плохо обеззараженную водопроводную воду.
Чем опасна лептотрикс и откуда она берется
Долгий паразитизм бактерии на слизистых рта приводит к заражению близлежащих тканей и развитию лептотрихозного сепсиса. Зачастую проявляемого в форме стоматита рта. Некоторые специалисты считают лептотрихоз аналогичным ВИЧ-инфекции.
Болезнь нашли у 5% женщин, сдающих гинекологические анализы — мазки из влагалища. Последние зарубежные исследования позволили определить связь лептотрихии с бактериальным вагинозом (вагинальным дисбактериозом). Установленная связь позволяет считать, что лептотрикс является одним из признаков бессимптомного вагиноза у женщин.
Подхватить данного инфекционного возбудителя довольно просто. Микроорганизм передается половым и бытовым путем: через воду стоячих водоемов, недостаточно чистую водопроводную воду, грязное постельное белье, полотенца и т. д. То есть заразить полового партнера лептотрихозом во время секса можно. Лечиться желательно обоим.
Существует мнение, что внутриматочные спирали являются частым поводом для развития заболевания.
К содержанию
Лептотрикс во рту
Очень часто нити лептотрикса обнаруживаются при взятии мазка изо рта.
В ротовой полости эта бактерия в норме присутствует в детском возрасте.
Она выявляется у 40% детей до 1 года.
Но у взрослых людей лептотрикса во рту быть не должно.
Потому что его наличие провоцирует воспалительные процессы и негативно сказывается на состоянии зубов.
Лептотрихоз развивается обычно на фоне иммунодефицита.
Он считается заболеванием, близким к оппортунистическим микозам.
Часто развивается у ВИЧ-инфицированных на стадии СПИД.
Также лептотрикс языка может возникать на фоне хронических заболеваний ротовой полости и желудочно-кишечного тракта.
Сам пациент в случае возникновения этого заболевания в большинстве случаев ничего не ощущает.
Он не имеет жалоб, либо жалуется на незначительное жжение.
Оно отмечается на языке и внутренней поверхности щек.
При осмотре доктор обнаруживает участки белого или серого налета.
Они покрывают все структуры ротовой полости.
Явных признаков воспаления нет.
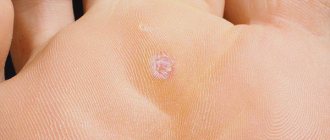
Невооруженным глазом можно увидеть скопления лептотрикса.
Они выглядят как небольшие (с булавочную головку) белые точки.
Налет нельзя снять легко.
При поскабливании налёт удаляется, но под ним открывается воспаленная, рыхлая, иногда кровоточащая слизистая.
Лептотрикс: особенности инфекции
Если в вагинальном мазке обнаружен лептотрикс, то у женщины может возникнуть резонный вопрос.
Что это такое и откуда взялась данная инфекция? По внешнему виду возбудитель имеет форму, напоминающую нити.
Инфекция может обитать не только во влагалище, но и во рту. Так как хорошо себя чувствует в условиях повышенной концентрации СО2. Кроме того, возбудители нередко являются обитателями природных водоемов. В случае обнаружения во влагалищных мазках лептотрикса врач должен провести дополнительное обследование. Необходимо выявить возможное наличие других опасных инфекций.
Если анализы на сопутствующие инфекции покажут отрицательный результат, то ничего опасного нет. Инфекция может самостоятельно исчезнуть даже без лечения.
Часто заболевание обнаруживается у беременных женщин. Что касается мужчин, то заболевание у них развивается очень редко, чаще они являются носителями инфекции. Особенности возбудителя таковы, что бактерия может существовать и даже способна к размножению в анаэробных условиях (без присутствия кислорода). Микроорганизмы могут являться обитателями влагалища и полости рта здоровых людей.
При изменении условий обитания бактерии приступают к усиленному размножению и становятся опасными для человека. Лечение заболевания проводится только в том случае, если инфицированные люди предъявляют какие-либо жалобы. Максимальную активность микроорганизмы проявляют в весенне-осенний период.
Клиническое течение лептотрихоза
Лептотрихоз ротовой полости тяжело поддается лечению.
Заболевание может протекать месяцами и годами.
Особенно у пациентов, у которых снижен иммунитет.
Иногда после курса антибактериальных препаратов бактерии погибают.
Все симптомы исчезают.
Но через некоторое время при повторном взятии в мазке снова обнаружен лептотрикс.
Это может быть связано с:
- повторным заражением;
- сохранением очага инфекции в труднодоступных участках ротовой полости;
- отсутствие применения системной терапии (только местное лечение).
Лептотрикс может распространяться на глотку.
В таком случае человек жалуется на боли при глотании.
При осмотре врач может обнаружить покрасневшую слизистую.
Профилактика
Предупредить лептотрикс позволяют простые правила:
- Соблюдать санитарно-гигиенические нормы и правила,
- Использовать фильтры, очищающие водопроводную воду,
- Не заглатывать воду при купании в открытых водоемах,
- Использовать презерватив во время полового акта,
- Перед беременностью посетить гинекологию или женскую консультацию,
- Хотя бы раз в полгода проходить осмотр у женского врача.
Автор: Тамм Ирина Николаевна, M.D. D.O., Тарту, Эстония © для izpp.ru
Лептотрикс в гинекологии
В урогенитальной системе достаточно часто обнаруживается лептотрикс у женщин.
Эта бактерия обитает во влагалище.
Она может быть частью условно-патогенной флоры.
Но содержится в незначительном количестве.
При идеальном состоянии биоценоза влагалища число всех анаэробных бактерий не превышает 1% от общего их количества.
Среди этих анаэробов находится место и лептотриксу.
При таком незначительном количестве эти бактерии не определяются в мазке при микроскопии и не вызывают патологических процессов.
Чаще всего лептотрихоз влагалища выявляется на фоне бактериального вагиноза.
Заболевание проявляется выделениями и появлением на стенках влагалища серых или белых пятен.
Их врач обнаруживает при осмотре.
Именно из этих участков слизистой берутся мазки, в которых выявляется лептотрикс.
Увеличение количества анаэробов может быть вызвано:
- приемом антибиотиков
- снижением иммунитета
- перенесенными тяжелыми заболеваниями
- отсутствием достаточной гигиены влагалища, либо напротив, чрезмерная гигиена с частым использованием моющих средств, содержащих антибактериальные компоненты
Когда погибают лактобактерии, их место занимают анаэробные микроорганизмы.
Смещается рН влагалища.
Не продуцируется молочная кислота и перекись водорода.
Поэтому женская мочеполовая система становится уязвимой к инфекциям.
Женщина легко заражается венерическими заболеваниями при половых контактах.
Нередко присоединяются неспецифические воспаления.
Ассоциированный с лептотриксом бактериальный вагиноз протекает без лечения годами.
Самоизлечение маловероятно.
Анаэробы занимают большую часть биоценоза и не дают восстановиться лактобактериям.
Поэтому только антибактериальное лечение помогает нормализовать состав микрофлоры влагалища.
После его проведения назначаются пробиотики для заселения влагалищной среды «полезными» микробами.
Последствия и возможные осложнения лептотрихоза
Важно понимать, что наличие в анализах лептотрикса может свидетельствовать о возможности развития воспалительного процесса, спровоцированного ИППП. Также установлена взаимосвязь между условно-патогенной флорой и бактериальным вагинозом.
Нужно пройти своевременное обследование и необходимый курс лечения. Иначе воспалительный процесс может спровоцировать различные негативные последствия. В результате могут развиться следующие осложнения:
- Инфицирование плода и плодных оболочек, если заболевание выявлено при беременности и не было проведено лечение патологии.
- Врожденные аномалии развития у новорожденного.
- Воспалительный процесс гениталий, глаз, полости рта у новорожденного, вызванный инфицированием при прохождении младенца по родовым путям матери.
- Разрушение зубов, вызванное патологическими изменениями эмали при локализации воспалительного процесса во рту.
Анализы на лептотрикс
Обнаружить лептотрикс совершенно не сложно.
Эту бактерию видно при микроскопии.
В большинстве случаев целенаправленное обследование на лептотрихоз не проводится.
Возбудителя выявляют в процессе проведения бактериоскопического исследования.
Мазок берут изо рта или влагалища у женщин.
В клиническом материале обнаруживаются грамотрицательные палочковидные бактерии.
Они образуют цепочки в виде чередующихся точек и тире.
В свою очередь обнаружение лептотрикса является поводом для более глубокого обследования пациента.
Потому что наличие этого микроорганизма является индикатором других заболеваний.
На фоне лептотрихоза очень часто выявляются:
1. Половые инфекции.
Приблизительно в 60% случаев вместе с лептотриксом при тщательном обследовании пациента обнаруживаются кандиды, уреаплазмы, трихомонады, хламидии или другие патогены.
Поэтому всем женщинам с выявленным лептотрихозом назначают мазок из уретры, влагалища и цервикса на венерические заболевания.
Для диагностики в основном используется ПЦР.
2. Бактериальный вагиноз.
Может быть диагностирован за счет одной только микроскопии, который дополняется аминотестом.
О бактериальном вагинозе говорят, когда лептотрикс и другая анаэробная флора значительно превосходит по количеству лактобактерий.
Дисбиозом влагалища считается состояние, когда число лактобацилл меньше 90%.
Для уточнения состояния биоценоза может назначаться посев или ПЦР.
3. Иммунодефицитные состояния.
Лептотрикс считается индикатором сниженного иммунитета.
Это связано с тем, что у большинства пациентов лептотрикс не вызывает симптомов и не размножается до такой степени, чтобы быть обнаруженным в ходе микроскопии.
Если же это происходит, вполне вероятно, что иммунная система дала сбой.
Она не может сдерживать размножение микроорганизма.
Поэтому у пациентов с выявленным лептотриксом часто берут анализы на ВИЧ.
Всем больным рекомендована консультация иммунолога.
Врач может назначить иммунограмму.
На её основании констатируется наличие или отсутствие иммунодефицита.
При необходимости в дальнейшем проводится иммунокоррекция.
Изредка для выявления лептотрикса используют ПЦР или бак посев.
Фарингомикоз. диагностика, профилактика и лечение
Н.Л. КУНЕЛЬСКАЯ
, д.м.н., профессор,
Г.Н. ИЗОТОВА
, к.б.н.,
В.Я. КУНЕЛЬСКАЯ
, д.м.н., профессор,
Г.Б. ШАДРИН
, к.м.н.,
Д.И. КРАСНИКОВА
,
О.А. АНДРЕЕНКОВА
,
ГБУЗ «МНПЦ оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения г. МосквыПроведен анализ распространенности фарингомикоза по данным научной литературы и результатам собственных наблюдений 2 987 больных, обратившихся за помощью в консультативное отделение Центра в период 2008–2011 гг. Показана доля грибкового поражения ЛОР-органов в структуре хронической воспалительной патологии: доля грибкового поражения глотки при фарингите увеличилась до 29%, при хроническом тонзиллите – до 17,2%. Определен спектр возбудителей грибкового поражения глотки и проведен его анализ. Выявлено увеличение доли штаммов Candida non albicans в развитии хронического воспаления. Выявлена доля аспергиллезного поражения слизистых оболочек глотки и гортани, небных миндалин. Предложена схема диагностики и лечения на современном уровне.
В медицине проблема микотических заболеваний приобретает в настоящее время важное социальное значение в связи со значительным увеличением их частоты. Повышение заболеваемости микозами в середине XX в. связано со многими факторами, в первую очередь с внедрением в медицинскую практику антибактериальных препаратов, что, несомненно, увеличило число не только кандидоза, но и микозов, вызываемых мицелиальными грибами. Увеличению числа микоза способствуют цитостатики и другие препараты, обладающие иммуносупрессивными свойствами, а также совокупность других причин, связанных с урбанизацией современной жизни населения [4, 5, 10, 14].
В настоящее время потенциальными возбудителями микозов уже являются более 400 видов грибов. Значительно выросла заболеваемость и глубокими микозами, к которым относятся и некоторые микотические поражения ЛОР-органов [2, 3, 10, 14].
Задачей настоящих исследований было выявить распространенность грибковых заболеваний глотки и гортани, определить эпидемиологическую характеристику возбудителей микозов в зависимости от локализации воспалительного процесса, разработать схему лечения фарингомикоза.
Представляемые результаты – анализ эпидемиологических клинико-лабораторных исследований, проводившихся в Московском научно-практическом Центре оториноларингологии в период с 2008 по 2011 г. включительно. За эти годы было обследовано 2 987 больных обоего пола с хроническим фарингитом в возрасте от 16 до 86 лет.
Кроме обязательного клинического обследования больных с данной патологией проводились и микологические исследования. Микологическая диагностика осуществлялась следующим образом: всем пациентам осмотр ЛОР-органов осуществляли с применением увеличивающей оптической техники эндомикроскопию (фарингомикроскопия и др.), что позволило производить отбор проб патологического материала непосредственно из очага воспаления (рис. 1) [2, 7, 11].
Первый этап исследований включал обязательную микроскопию полученного материала в виде препаратов, окрашенных по методу Грама и калькофлюором белым. Данный метод позволяет не только выявлять грибы, но и определять наличие их активных форм, например, образование псевдомицелия. Метод окраски калькофлюором белым основан на способности этого красителя образовывать стойкую связь с полисахаридами клеточной стенки грибов и флюоресцировать при люминесцентном освещении с длиной волны 340 нм.
Второй этап исследований подразумевал обязательный посев патологического отделяемого на элективные среды, позволяющий провести видовую характеристику грибов. Для транспортировки отобранных образцов мы использовали жидкую среду Сабуро. Для посевов использовали агар Сабуро с хлорамфениколом, агар Чапека – Докса, хромогенный агар HiCrome Candida Differential Agar. При необходимости проводили гистологические и иммунологические исследования. Для видовой идентификации выделенных дрожжеподобных грибов рода Candida использовали тест-полоски ID 32C фирмы BioMeriex. Для регистрации результатов использовали прибор miniAPI фирмы BioMeriex. В некоторых случаях ограничивались применением хромогенного агара, позволяющего определить виды грибов рода Candida: С.albicans, C.tropicalis, C.krusei, C.glabrata и Candidaspp.
В результате такого обследования 2 987 (100%) больных микотическая природа заболевания выявлена у 750 больных, т. е. 25,1%. Эти цифры говорят о большой значимости грибов как инфекционного этиологического фактора при хронических воспалительных заболеваниях глотки и гортани, т. е. почти у каждого четвертого пациента с данной патологией ЛОР-органов диагностируется микоз. Среди 2 987 больных хроническим фарингитом и хроническим воспалением миндалин отдельно выделены две группы: 1-я группа – 1 989 пациентов с различными формами хронического фарингита, из них микоз выявлен у 578 (29%): 2-я группа – 998 пациентов с хроническим воспалением небных и/или глоточной миндалины, из них микоз выявлен в 172 наблюдениях (17,2%). Распределение больных представлено в таблице 1.
Таким образом, анализ результатов наших клинико-лабораторных исследований показал большую роль грибковой патологии среди больных, страдающих хроническим фарингитом и тонзиллитом.
Как научный, так и практический интерес представляют сведения о самих инфекционных возбудителях грибковых поражений ЛОР-органов. Знание эпидемиологии грибковой инфекции при заболеваниях ЛОР-органов важно, т. к. заставляет совершенствовать методы их диагностики и проведения специфической противогрибковой терапии.
Проведенные нами лабораторные микологические исследования дали возможность выявить основных возбудителей микотических заболеваний глотки и гортани. При культуральной диагностике выделенных грибов из патологического очага была определена их родовая и видовая принадлежность. В результате установлено, что возбудителями фарингомикоза у 750 пациентов в подавляющем большинстве наблюдений (97%) являются дрожжеподобные грибы рода Candida. Плесневые грибы рода Aspergillus выделены у 3% больных (21 наблюдение). Это необходимо учитывать при проведении лечения. Возбудители микоза глотки и гортани представлены в таблице 2.
Фарингомикоз не является высоко контагиозным заболеванием. Чаще всего воспаление слизистых оболочек, вызванное грибами рода Candida, вторично. На фоне предрасполагающих факторов могут являться сапрофитирующие в организме грибы. Исключение составляют плесневые грибы, споры которых широко распространены в окружающей среде.
В зависимости от степени поражения различают псевдомембранозную, гиперпластическую, гранулематозную и эрозивно-язвенную клинические формы фарингомикоза.
При исследовании эпидемиологических и патогенетических аспектов установлена прямая связь между приемом современных антибактериальных средств в дозах, превышающих терапевтическую, и развитием фарингомикоза. Также необходимо учитывать самостоятельное лечение заболеваний глотки и неправильный уход за съемными зубными протезами, проводимое больными. Другим предрасполагающим фактором является травмы слизистой оболочки, в т. ч. инструментальные, «высокий рефлюкс» при гастоэзофагеальнойрефлюксной болезни, курение [1, 6, 8].
Провоцируют развитие микоза и соматические заболевания тяжелого течения, например, сахарный диабет, болезни крови, злокачественные новобразования, бронхиальная астма.
Вторичная иммунодефицитная недостаточность, развивающаяся не только на фоне ВИЧ-инфицированности, но и при длительном применении кортикостероидов в дозе, превышающей 0,5 мг/кг/сут в течение более 28 дней, или другая длительная иммуносупрессивная терапия значительно повышают риск развития поверхностного микоза. Пребывание в отделениях реанимации и интенсивной терапии более 10 суток, длительная интубация трахеи, редкая смена трахеостомической трубки в значительной мере способствуют развитию грибкового поражения глотки и гортани.
Представляет научный и практический интерес 21 наблюдение фарингомикоза, вызванного грибами рода Aspergillus. Связано это с тем, что большинство микологов считали, что грибковое поражение глотки вызывают только грибы рода Candida albicans [1, 2, 6, 10, 12], вследствие чего у этой группы больных микологические исследования мы проводили особенно тщательно. Данные результаты получены при неоднократных повторных посевах отделяемого из очагов воспаления. Все больные прошли комплексное обследование, включавшее рентгеновские исследования легких и околоносовых пазух, при этом не было выявлено очагов в легких и околоносовых пазухах, откуда могло бы идти распространение грибковой инфекции. При грибковом аспергиллезном фарингите очаг располагался в ткани небных миндалин. У всех больных клиническая картина, подтвержденная микологическими исследованиями, нормализовалась после проведения комплексного комбинированного лечения, включавшего местное и системное воздействие на очаг грибковой инфекции.
Среди дрожжеподобных грибов (n = 729) (табл. 2) наиболее патогенным остается гриб Candida albicans, выявленный нами у 223 больных (30,5%), на втором месте Candida tropicalis – 52 наблюдения (7,1%), на третьем месте Candida krusei – 36 наблюдений (5%), C.pseudotropicalis – 25 наблюдений (3,5%). Микоз ЛОР-органов вызывался и другими видами Candida: C.sake, C.parapsilosis, C.dubliniensis, C.ciferrii, C.hellermanii, C.holmii, C.glabrata, C.globosa, Candida spp.
Основным критерием постановки диагноза грибкового поражения помимо жалоб и клинических признаков является лабораторное подтверждение, при этом титр выделенных грибов должен быть не менее 1,0 x 104 КОЕ, либо в мазках должны выделяться активно вегетирующие грибы.
Помимо культуральной диагностики необходимо проводить и дифференциальную диагностику грибкового поражения глотки и гортани с такими заболеваниями, как лептотрихоз, красный плоский лишай, лейкоплакия истинная, мягкая лейкоплакия, географический язык, туберкулез, сифилис, злокачественные новообразования, гранулематоз, пузырчатка, ромбовидный глоссит, железы Фордайса и т. д.
Проведенные нами эпидемиологические клинико-лабораторные исследования в целом показали широкую распространенность грибкового поражения глотки.
Следующей задачей было разработать схему лечения грибкового поражения глотки. Мы начинали лечение с элиминации возбудителя. Коррекцию общих и местных предрасполагающих факторов проводили параллельно, либо вторым этапом.
Терапия может быть местной и/или системной. При проведении лечения необходимо учитывать предшествующие эпизоды грибкового поражения и лечения антимикотикам.
При проведении лечения мы всегда начинали с препаратов местного действия. К ним относятся водные суспензии полиеновых антимикотиков и производные имидазола, назначаемые в виде аэрозолей, растворов, капель, жевательных таблеток.
Полиеновые антимикотики местного действия (нистатин, леворин, натамицин, амфотерицин) в нашей стране, к сожалению, представлены в формах, не приспособленных для нанесения на слизистую оболочку полости рта и глотки, поэтому врачу и пациенту необходимо адаптировать их самостоятельно.
Необходимо объяснить пациенту, что любой препарат для местного лечения должен максимально долго находиться в полости рта. Разжеванная после еды таблетка нистатина в виде кашицы должна находиться в полости рта несколько минут. Можно приготовить суспензию нистатина, для чего таблетку разминают и смешивают с небольшим объемом воды.
Эффективной и удобной альтернативой является производное имидазола – клотримазол в виде раствора для смазывания полости рта и глотки на глицериновой основе. На нашем рынке он представлен препаратом Кандид, представляющим собой 1%-го раствора клотримазола. Антимикотический эффект Кандида связан с нарушением синтеза эргостерина, входящего в состав клеточной мембраны грибов, что вызывает изменение ее структуры и свойств и приводит к лизису клетки. К клотримазолу чувствительны дерматофиты, дрожжеподобные грибы рода Candida, Torulopsis glabrata, Rhodotorula. Препарат также оказывает противомикробное действие в отношении грамположительных (стафилококки и стрептококки) и грамотрицательных бактерий.
Мы рекомендуем наносить раствор на пораженные участки ротоглотки пять раз в сутки. При этом следует убедиться, что все пораженные участки обработаны. Улучшение обычно наступает на 3–5-й день терапии, но применение препарата необходимо продолжить до полного устранения клинических проявлений заболевания. Обычно Кандид переносится хорошо.
Также возможно применение растворов антисептиков и красителей, однако эти препараты уступают по эффективности антимикотикам, их непрерывное использование вызывает раздражение слизистой оболочки, и к ним быстро развивается устойчивость возбудителей фарингомикоза. Поэтому местные антисептики рекомендовано чередовать каждую неделю. Растворы антисептиков нельзя проглатывать, в отличие от растворов антимикотиков [10, 13].
Системные препараты не рекомендуются в качестве средств первого выбора, и их назначение производится только при определенных показаниях. Таковыми являются: неэффективность местной терапии, частые рецидивы после местной терапии, хронические многолетние рецидивирующие формы грибкового поражения глотки и гортани, иммунодефицит на фоне ВИЧ-инфекции, онкологические заболевания, тяжелые формы сахарного диабета, сочетание с кандидозом гладкой кожи и ее придатков. Препаратом выбора при назначении системной терапии иммунокомпетентным пациентам является флуконазол в дозе 50–100 мг/сутки в течение 14 дней. Для лечения обострений хронического фарингомикоза у пациентов с иммунодефицитом доза флуконазола увеличивается до 200 мг/сут, а продолжительность терапии до 28 дней, при этом обязателен прием «противорецидивной дозы» – 100 мг флуконазола три раза в неделю пожизненно. Препаратами резерва для проведения системной терапии микоза глотки являются раствор итраконазола, применяемый в дозе 200 мг/сут; суспензия позаконазола 400 мг дважды в день в течение первых 3 дней, затем 400 мг/сут в течение 28 дней. Альтернативными препаратами являются: амфотерицин В внутривенно в дозе 0,3 мг/кг/сут; вориконазол 6 мг/кг/сутки в два введения, затем 4 мг/кг в два введения; каспофунгин внутривенно 70 мг первый день, затем 50 мг/сутки в одно введение.
В целом, лечение микоза глотки у больных без иммунодефицита составляет в среднем 2–3 недели и должно продолжаться в течение 1 недели после стихания жалоб и клинических признаков заболевания.
Существуют и естественные факторы защиты от грибов. Таковыми являются целостные, нормально функционирующие пограничные ткани – слизистая оболочка; факторы специфического и неспецифического иммунитета (лизоцим, секреторные иммуноглобулины – sIgА); наличие представителей нормальной микрофлоры – основных антагонистов грибов (колонизационный иммунитет). К последним относятся пробиотические комплексы бактерий, например Лородент, в состав которого входят штамм Streptococcus salivarius K12 и 5 штаммов лактобацилл. Streptococcus salivarius K12 является представителем нормальной флоры рта и формирует колонизационный иммунитет у здоровых людей за счет производства антибиотических субстанций. Наш опыт применения данного пробиотического комплекса показал, что срок лечения может быть сокращен, а доля рецидива заболевания уменьшилась практически вдвое [9].
В целом результаты наших исследований определяют научную и практическую важность всестороннего освещения данной проблемы среди оториноларингологов, микологов, врачей-лаборантов и врачей других специальностей.
Литература
1. Акулич Н.И., Лопатин А.С. Грибковое заболевание глотки. Лечащий врач. – 2003. №8. – С. 34–37. 2. Аравийский Р.А., Климко Н.Н., Васильева Н.В. Диагностика микозов. Пособие для врачей. СПб., 2004. – 185 с. 3. Климко Н.Н. Микозы: диагностика и лечение. Руководство для врачей. 2-е изд., перераб. и доп. – М.: Ви Джи Групп, 2008. – 336 с. 4. Крюков А.И., Кунельская В.Я., Шадрин Г.Б. Эпидемиология грибковых заболеваний верхних дыхательных путей и уха. Проблемы медицинской микологии. СПб., 2011. Т. 13, №1. – С. 28–31. 5. Крюков А.И., Туровский А.Б., Шадрин Г.Б. Микозы в оториноларингологии. Журнал доказательной медицины для практических врачей «Consiliummedicum». 2004. Т. 6, №4. – С. 56. 6. Кубанова А.А., Потекаев Н.С., Потекаев Н.Н. Руководство по практической микологии — М., 2001г. 144с. 7. Кунельская В.Я. Микозы в оториноларингологии. – М.: Медицина, 1989. – 320 с. 8. Кунельская В.Я. Касымов К. и др. Микозы ротоглотки. Методические рекомендации. М., 1989. – 15 с. 9. Крюков А.И., Кунельская Н.Л., Кунельская В.Я., Гуров А.В. и др. Новые возможности в лечении фарингита. Метод. реком. М., 2013. – 12 с. 10. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. 2 изд. – М.: Издательство БИНОМ, 2008. – 408 с. 11. Старосветский Б.М. Хронический фарингит грибковой этиологии. Вестн. оторинолар. – 1988. № 5. – 27–31. 12. Blyth, C.C. Antifungal therapy in children with invasive fungal infections: a systematic review. / C.C. Blyth, P. Palasanthiran, T.A. O’Brien // Pediatrics 119 (2007) 772–784. 13. Gonzalez GM, Fothergill AW, Sutton DA, et al. In vitro activities of new and established triazoles against opportunistic filamentous and dimorphic fungi. MedMycol 2005; 43: 281–84. 14. Kaieda, S. Fungal infection in the otorinolaryngologic area. / S. Kaieda // Nippon Rinsho. 2008 Dec; 66(12): 2290 — 3.
Лептотрикс при беременности
Лептотрикс редко дает осложнения при беременности.
Тем не менее, такие случаи бывают.
В настоящее время получены доказательства того, что лептотрихоз увеличивает риск:
- хориоамнионита
- самопроизвольного аборта
- рождения детей с недостаточным весом
- бактериемии новорожденных
Увеличивается вероятность послеродового эндометрита.
У иммуносупрессивных женщин может развиваться сепсис после родов.
Часть этих осложнений развиваются в результате прямого патогенного действия лептотрикса.
Некоторые связаны со снижением иммунитета.
В этом случае лептотрикс является не столько причиной, сколько маркером.
Ведь наличие этой бактерии говорит о том, что с иммунной системой женщины не всё в порядке.
Лептотрикс: меры профилактики
Заражение женщин лептотриксом, в отличие от мужчин, происходит гораздо легче. А процесс избавления от инфекции достаточно сложный и длительный. Поэтому, чтобы избежать инфицирования микроорганизмом, достаточно придерживаться определенных правил. Строгое соблюдение мер безопасности позволит избежать не только заражения, но и возможных в последующем проблем. Правила, которые помогут предупредить инфицирование лептотриксом:
- Тщательное соблюдение требований личной гигиены.
- Для питья использовать фильтрованную водопроводную или бутилированную воду.
- После купания в водоемах, посещения бассейнов, сауны проведение гигиенических процедур.
- Проведение не менее двух раз в день гигиенических процедур с обязательным использованием специальных средств ухода за интимными местами.
- Во время купания избегать попадания воды в рот.
- Регулярное посещение гинеколога с целью подбора средств контрацепции. Если используется ВМС, то необходимо не только своевременно извлекать средство, но и регулярно сдавать мазки.
- Не менее одного раза в год проходить обследование на наличие ЗППП.
Каждые полгода посещать гинеколога для планового осмотра и взятия мазков.- Обязательно посетить женского доктора на этапе планирования беременности с целью обследования на наличие опасных инфекций.
- При отсутствии постоянного сексуального партнера обязательное использование презерватива.
- Мытье рук после каждой половой связи.
- Если результаты анализов показали наличие инфекции, то необходимо строго следовать предписаниям доктора и серьезно отнестись к лечению.
Если соблюдать все эти правила, то можно избежать инфицирования лептотриксом.
Также предупредить повторные заражения.
Лептотрикс у мужчин
Женщина не может инфицировать мужчину лептотрихозом при вагинальном половом контакте.
Эта бактерия не приспособлена для обитания в мужской уретре.
Поэтому мужчины могут без боязни заниматься сексом с женщиной, у которой обнаружен вагинальный лептотрихоз.
Тем не менее, следует помнить о возможности заражения другими бактериями.
Ведь лептотрикс часто говорит о бактериальном вагинозе.
А при этом заболевании во влагалище присутствует множество других анаэробов.
Некоторые из них способны вызывать у мужчины анаэробный баланопостит.
Возникает он в основном у лиц с иммунодефицитом.
Наиболее частым возбудителем является гарднерелла.
Кроме того, лептотрикс выявляется часто у тех, кто страдает венерическими заболеваниями, протекающими в латентной форме.
Поэтому мужчина может заразиться трихомониазом, уреаплазмозом, хламидиозом или другой патологией.
В силу указанных причин лучше избегать незащищенных половых контактов с женщиной до полного её обследования и лечения.
Кроме того, у мужчины лептотрикс может жить во рту.
Поэтому он может инфицироваться при оральном сексе.
Сам при этом тоже становится источником инфекции для своих партнерш.
Симптомы и стадии цирроза печени
По мере прогрессирования цирроз печени проходит три стадии:
- Начальная. Умеренный фиброз протекает практически бессимптомно. Заболевание становится случайной находкой во время периодических медицинских осмотров, диспансеризации, при обследовании пациента со смежной патологией.
- Клиническая. Выраженный фиброз сопровождается нарушением функции органа. Первыми симптомами цирроза печени становятся привкус горечи и чувство сухости во рту, быстрая утомляемость, раздражительность, потеря веса, вздутие кишечника, периодическое нарушение стула, боль в правом подреберье после физической нагрузки или погрешности в диете. Позже снижается аппетит, присоединяются тошнота, рвота, отрыжка, желтушность кожи и слизистых оболочек, субфебрильная температура тела. Печень и селезенка увеличиваются в размерах, на животе появляются расширенные вены и сосудистые звездочки.
- Терминальная. Орган уменьшается в размере. Возникают желтуха, асцит, отеки конечностей, кровотечение из варикозно-расширенных вен пищевода, желудка и кишечника.
Лечение лептотрикса
Лептотрикс – это бактерия.
Как и любые другие бактерии, этот возбудитель может быть уничтожен антибиотиками.
Однако следует учитывать, что к большей части антибактериальных препаратов патоген не имеет чувствительности.
Он не восприимчив к аминогликозидам, макролидам (джозамицин, азитромицин), фторхинолонам (ципрофлоксацин, левофлоксацин).
Для лечения в основном используются препараты таких групп:
- нитроимидазолы (метронидазол, орнидазол)
- линкозамиды (клиндамицин)
Теоретически могут использоваться тетрациклин или хлорамфеникол.
К ним лептотрикс тоже имеет чувствительность.
Но на практике эти антибиотики применяются значительно реже.
Они небезопасны и часто вызывают побочные эффекты.
Применяется и местное лечение.
Женщинам назначаются вагинальные таблетки или свечи от лептотрикса.
Они могут содержать метронидазол, миконазол, клиндамицин.
Нередко назначается при лептотриксе Тержинан.
Он содержит в составе два антибиотика и противогрибковый компонент.
На лептотрикс оказывают влияние все три вещества:
- неомицин
- тернидазол (аналог метронидазола)
- нистатин
Если лептотрикс поражает ротовую полость, показано полоскание рта антисептиками.
Для этой цели могут применяться:
- разведенный в три раза раствор Люголя
- 0,12% раствор хлоргексидина биглюконата
- раствор марганцево-кислого калия 1:5000
- 1% борная кислота
В период проведения системной антибактериальной терапии антисептики используются 2-3 раза в день.
Рост полоскать нужно после еды.
Если прогнозируется высокая вероятность рецидива лептотрихоза языка, то проводится поддерживающее лечение.
После курса антибактериальной терапии продолжительностью от 7 до 10 дней антибиотики внутрь использовать прекращают.
Но антисептики остаются в схеме.
Они применяются минимум 1 раз неделю.
Такое поддерживающее лечение необходимо в первую очередь пациентам, у которых:
- выявлен ВИЧ или сахарный диабет
- обнаружены иммунодефицитные состояния
- выявлены тяжелые соматические заболевания (пожилые и ослабленные пациенты)
- были отмечены случаи рецидива лептотрихоза
В период применения системных антибиотиков могут использоваться ферменты.
Они улучшают их проникновение в ткани.
Повышая тканевую концентрацию, обеспечивают более эффективный антибактериальный эффект.
В большинстве случаев лептотрихоз хорошо поддается лечению.
Тем не менее, рецидивы случаются достаточно часто.
Чтобы их предотвратить, рекомендуется сделать следующее:
- восстановить иммунитет пациента
- вылечить сопутствующие инфекционные процессы, в том числе венерические заболевания
- при вагинальном лептотрихозе – нормализовать состав биоценоза влагалища, заселить его лактобактериями (они защищают половые пути от условно-патогенных и патогенных бактерий)
Поэтому пациенту требуется полноценное обследование.
На втором этапе лечения назначаются пробиотики.
Параллельно с антибактериальной терапией назначают иммуномодуляторы.
Использование средств народной медицины при лепториксе
Для избавления от лептотрихоза находят применение следующие народные рецепты:
- Прием настойки прополиса три раза в день по одной чайной ложке.
- Местное применение тампонов, пропитанных маслом прополиса.
- Прием внутрь и спринцевания отваром чистотела.
Применение эфирных масел для полоскания рта и спринцеваний. Используют масло чайного дерева, пихтовое, можжевеловое, лимона, лавандовое. Несколько капель любого из масел растворяют в стакане воды.- Использование вагинальных тампонов, пропитанных соком чеснока и маслом. Если процесс локализован в ротовой полости, что разжевывают зубчик чеснока, после чего запивают молоком. Можно применять внутрь настойку из чеснока. Курс приема рассчитан на месяц.
- Для приема внутрь и наружно используют водный раствор исландского мха.
- Прием таблеток мумие, и спринцевание водным раствором.
Какие нужно сдать анализы?
Скорость размножения бактерий крайне велика. За несколько дней их количество возрастает в несколько раз. Необходимо понимать, что лептотрикс в мазке – это такой результат, который требует проведения дополнительных лабораторных исследований. Нужно повторно сдать биоматериал на анализ, в процессе которого подтверждается или исключается наличие сопутствующих инфекций (ВИЧ, кандиды, трихомонады, хламидии). В большинстве случаев этого достаточно для точной постановки диагноза. Иногда врач может порекомендовать сдать мочу для бакпосева, но в настоящее время данный вид исследования назначается очень редко, так как культивирование бактерий лептотрикс сопряжено с рядом сложностей.
Максимальную точность имеет метод ПЦР, биоматериалом для которого является венозная кровь.
Лечение
Лептотрикс в мазке – это знак того, что человеку может предстоять длительная борьба с инфекцией. Случаи, когда активное размножение данного вида бактерий останавливается без какого-либо вмешательства, имеют место быть. Но чаще всего организм пациентки не может избавиться от недуга самостоятельно ввиду ослабленной иммунной системы.
До того как лечить лептотрикс в мазке, гинеколог рекомендует сдать бакпосев. С его помощью он узнает, какие препараты смогут справиться с патологией, а какие не приведут к положительному результату.
Если у женщины отмечаются обильные выделения с неприятным запахом, показана антибиотикотерапия. Наиболее часто назначаются следующие лекарственные средства:
- «Левомицетин».
- «Амоксициллин».
- «Метронидазол».
Если на фоне размножения лептотрикса в организме развивается воспалительный процесс, показан прием препаратов антибактериального действия. Они в сжатые сроки избавляют от зуда, жжения и прочих неприятных симптомов.
При обнаружении заболеваний, передающихся половым путем, составляется индивидуальная схема лечения, обязательно включающая антибиотикотерапию.
Наиболее благоприятным результатом исследований является тот, при котором лептотрикс обнаружен, а патогенные микроорганизмы отсутствуют. В таких случаях назначается более щадящее лечение, через месяц после которого пациентка должна повторно сдать мазок.
Бактерии обнаружены во время беременности, что делать?
Лептотрикс в мазке у женщины, вынашивающей ребенка, представляет серьезную опасность. При его выявлении нужно незамедлительно сдать анализ на инфекции, передаваемые половым путем. Но даже их отсутствие не исключает необходимости проведения медикаментозного лечения. Оно проводится по стандартной схеме, включающей препараты, безопасные для женщин в положении.
Игнорирование наличия бактерий лептотрикс в мазке при беременности существенно повышает риск возникновения следующих негативных последствий:
- выкидыша;
- внутриутробного инфицирования плода;
- нарушений в развитии после рождения.
Своевременное лечение снижает вероятность появления данных осложнений до минимума.